Verktyg för undersökning av stroke
On november 2, 2021 by admin För att patienter med akut ischemisk stroke ska kunna få trombolysbehandling är det viktigt med tidig upptäckt och snabb medicinsk utvärdering9. Tidig upptäckt av stroke är avgörande för att förbättra resultaten och minska det långsiktiga funktionshindret. Kliniker både utanför och inom sjukhus använder olika verktyg för att fastställa sannolikheten för stroke hos patienter med symtom som tyder på stroke.
För att patienter med akut ischemisk stroke ska kunna få trombolysbehandling är det viktigt med tidig upptäckt och snabb medicinsk utvärdering9. Tidig upptäckt av stroke är avgörande för att förbättra resultaten och minska det långsiktiga funktionshindret. Kliniker både utanför och inom sjukhus använder olika verktyg för att fastställa sannolikheten för stroke hos patienter med symtom som tyder på stroke.
Snabbt erkännande i den prehospitala miljön gör det möjligt för den mottagande anläggningen att mobilisera stroketeamet när patienten transporteras till anläggningen. För att åstadkomma detta har kliniska centra betonat ”prehospital utbildning” och ”en-route notification av EMS-personalen”.1 Att meddela akutmottagningen att patienten troligen drabbas av en stroke kan leda till snabbare avbildning, vilket i sin tur innebär snabbare leverans av fibrinolytisk terapi eller PCI (perkutan kranskärlsintervention).
Akut strokebehandling är tidsberoende, och ju snabbare en stroke kan identifieras, desto bättre är utfallet för de flesta patienter. Uttrycket ”tid är hjärnan” har blivit mantra för akut strokebehandling, eftersom uppskattningsvis 1,9 miljoner neuroner går förlorade varje minut som en stroke inte behandlas, och patientutfallet förbättras avsevärt med kortare behandlingstider.4 Som svar på behovet av standardiserad strokebedömning har olika screeningverktyg eller skalor för stroke utvecklats. Även om skalorna inte förutsäger utfallet efter en stroke kan de vara mycket användbara som triageverktyg. En standardiserad skala bidrar också till att förhindra variationer bland räddningspersonal och första hjälparbetare som utvärderar en patient för stroke.
Skalor som används
Det finns flera skalor som används allmänt över hela världen vid bedömning av strokeoffer, inklusive de fem som anges nedan:
- National Institutes of Health Stroke Scale (NIHSS)
- Cincinnati Prehospital Stroke Scale (CPSS)
- Face Arm Speech Test (FAST)
- Los Angeles Prehospital Stroke Screen (LAPSS), och
- Recognition of Stroke in The Emergency Room (ROSIER)
The National Institutes of Health Stroke Scale (NIHSS)
The National Institutes of Health Stroke Scale (NIHSS) utformades som ett forskningsverktyg för att mäta stroke allvarlighetsgrad.2 NIHSS har utvecklats bortom akademisk forskning och har blivit den gyllene standarden för klinisk bedömning och mätning av stroke.6 NIHSS är ett värdefullt verktyg för både inledande bedömningar av strokans svårighetsgrad och fortlöpande bedömningar för att övervaka om det finns förändringar i patientens tillstånd som kan åtgärdas.3
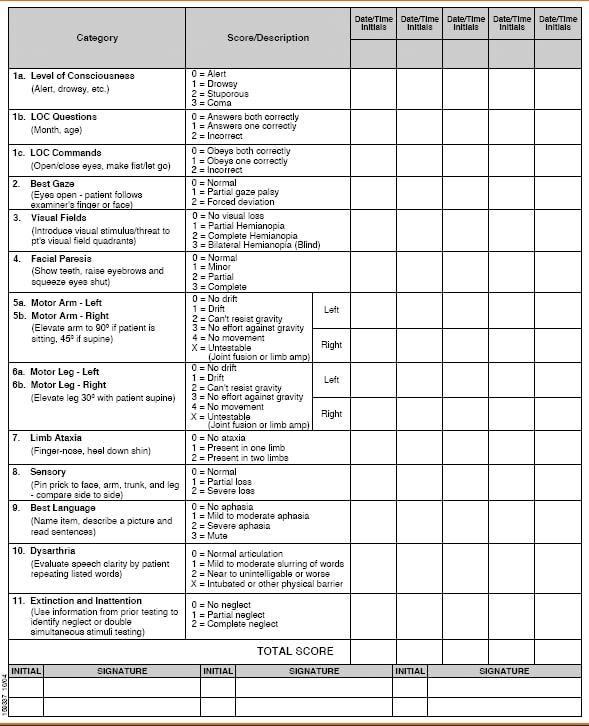

Denna strokeskala kan användas för att identifiera sannolikheten för en stroke och kan också uppskatta svårighetsgraden. Den mäter 15 kliniska funktioner eller brister, t.ex. blick, syn, medvetandegrad och ansiktslamning. Även ataxi i lemmar, sensorisk förlust, dysartri och språk mäts. Arm- och benstyrka samt ouppmärksamhet utvärderas också. Punkterna måste administreras i ordning och utan coachning av patienten. Även om den kan genomföras på sex till tio minuter är bedömningen betydligt längre än vissa andra strokeskalor.
The Cincinnati Prehospital Stroke Scale (CPSS)
The Cincinnati Prehospital Stroke Scale (CPSS) härstammar från en förenkling av den 15 punkter långa National Institutes of Health Stroke Scale (NIHSS) och utvärderar förekomsten eller avsaknaden av facialispares, asymmetrisk armförsvagning och talavvikelser hos potentiella strokepatienter5. Denna skala testar tre möjliga tecken på stroke, inklusive ansiktsfall, armdrift och talavvikelse. Ett onormalt fynd av tre innebär att det finns en större chans än 70 % att patienten drabbas av stroke, medan tre onormala fynd indikerar en >85 % sannolikhet för stroke.
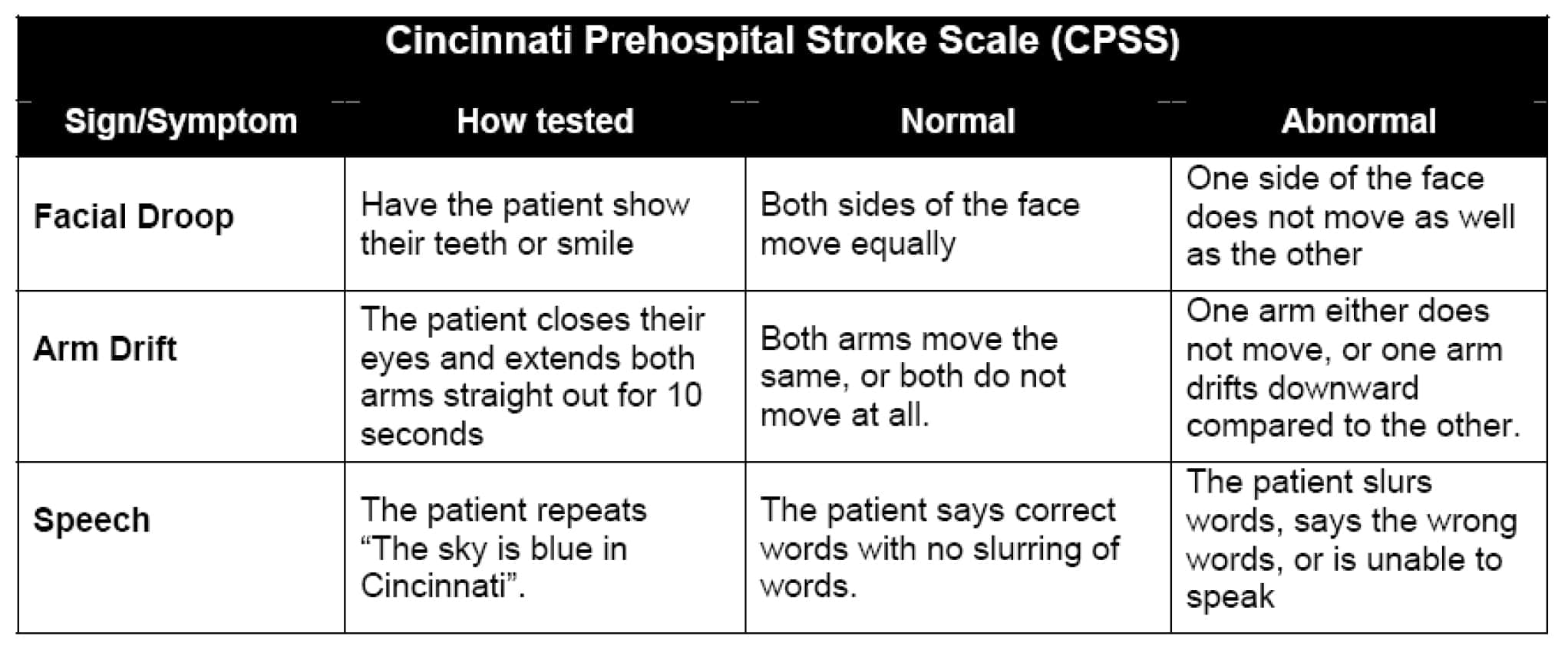

En uppenbar fördel med att använda Cincinnati Prehospital Stroke Scale är att den är snabb. Utvärderingen kan vanligtvis genomföras på mindre än en minut. I vissa situationer kan det vara mest fördelaktigt att använda den snabbaste strokeskalan. En möjlig nackdel med att använda denna strokeskala är att den endast bygger på ett fåtal parametrar och därför kanske inte är ett effektivt sätt att bedöma om det rör sig om en stroke i bakre cirkulationen, som kan orsaka symtom som yrsel och kräkningar och som står för 5 till 10 % av alla ischemiska stroke.
Face Arm Speech Test (FAST)
FAST utvecklades 1998 som ett instrument för identifiering av stroke av en grupp stroke-läkare, ambulanspersonal och en akutmottagningsläkare, och utformades för att vara en integrerad del av ett utbildningspaket för brittisk ambulanspersonal.5


FAST innehåller tre nyckelelement (ansiktssvaghet, armsvaghet och talstörning) men undviker behovet av att upprepa en mening som ett mått på talförmåga, och använder sig i stället av en bedömning av språkförmågan som görs av ambulanssjukvårdaren under normal konversation med patienten.5
The Los Angeles Prehospital Stroke Screen
LAPSS är ett längre instrument som består av fyra anamnestiska punkter, en blodsockermätning och tre undersökningsmoment som är utformade för att upptäcka unilateral motorisk svaghet (ansiktsfall, handgrepp och armstyrka).5 Skalan tar hänsyn till patientens ålder, om patienten någonsin har haft ett anfall, hur länge symtomen har funnits och om patienten vid baslinjen är sängliggande eller rullstolsbunden.


Den största nackdelen med att använda Los Angeles Prehospital Stroke Screen är att det kan ta något längre tid att fylla i den än den mer kortfattade Cincinnati Prehospital Stroke Scale.
Recognition of Stroke in the Emergency Room (ROSIER)
ROSIER bedömer delar av anamnesen och den fysiska undersökningen för att få fram en poäng mellan 2 och 5. Patienter med en totalpoäng på >0 anses vara förenliga med stroke, medan poäng på 0 innebär en låg sannolikhet för stroke.10


En fördel med att använda en strokeskala är att den ger ett standardiserat verktyg för den första neurologiska bedömningen. Vilken typ av skala som väljs kan variera beroende på arbetsgivarens eller anläggningens policy. Till exempel kan vissa akutmottagningar använda en specifik stroke-skala. Om personalen har möjlighet att använda olika stroke-skalor bör de välja en skala som verkar vara lämplig för situationen och patientens tillstånd. De bör också använda en skala som de är mycket förtrogna med.
Det är svårt att säga vilken skala som är överlägsen en annan. Olika situationer kan kräva att olika skalor används. Om till exempel en snabb bedömning måste göras kan Cincinnati Prehospital Stroke Scale vara den mest fördelaktiga. I andra situationer kan en grundligare bedömning vara motiverad. Det är också viktigt att komma ihåg att även om en stroke-skala är ett användbart verktyg är den bara en pusselbit.
- Barsan WG, Brott TG, Broderick JP, et al: Time of hospital presentation in patients with acute stroke. Archives of Internal Medicine. 1993;153:2558-2561.
- Dancer S, Brown AJ, Yanase LR. National Institutes of Health stroke scale in plain English is reliable for novice nurse users with minimal training. Journal of Emergency Nursing. 2017;43:221-227.
- Fonarow GC, Zhao X, Smith EE, et al. Door-to-needle times for tissue plasminogen activator administration and clinical outcomes in acute ischemic stroke before and after a quality improvement initiative. JAMA. 2014;311:1632-1640.
- Harbison K, Hossain O, Jenkinson D, Davis J, Louw SJ, Ford GA. Diagnostisk noggrannhet vid remittering av stroke från primärvård, akutmottagningsläkare och ambulanspersonal med hjälp av face arm speech testet. Stroke. 2003;34:71-76.
- Hinkle JL. Reliabilitet och validitet hos National Institutes of Health stroke scale for neuroscience nurses. Stroke. 2014;45(3):e32-e34.
- Juach E, Cucchiara B. 2010 American Heart Association guidelines for cardiopulmonary resuscitation and emergency cardiovascular care. Circulation. 2010. http://circ.ahajournals.org/content/122/18_suppl_3/S818.full. Accessed August 2014.
- Kidwell CS, Startman S. Identifying stroke in the field; Prospective validation of the Los Angeles prehospital stroke screen. http://www.ncbi.nlm.nih.gov/pubmed/10625718. Augusti 2014.
- Kothari RU, Panciolo A, Liu T, Brott T, Broderick J. Cincinnati prehospital stroke scale: Reproducerbarhet och validitet. Annals of Emergency Medicine. 1999;33:373-378.
- Mingfeng H, Zhixin W, Qihong G, Lianda L, Yanbin Y, Jinfang F. Validering av användningen av ROSIER-skalan vid prehospital bedömning av stroke. Annals of the Indian Academy of Neurology. 2012;15:191-5.
Brott T, Adams HP Jr, Olinger CP, et al: Measurements of acute cerebral infarction: En skala för klinisk undersökning. Stroke. 1989;20(7):864-870.
Lämna ett svar