Är troponin I användbart för att förutsäga risken på sjukhus för instabil angina pectoris-patienter på ett kommunalt sjukhus? Resultat av en prospektiv studie | Revista Española de Cardiología
On januari 1, 2022 by adminINLEDNING
Instabil angina pectoris är den främsta orsaken till att man läggs in på kardiologiska avdelningar på kommunala sjukhus. En effektiv och tillförlitlig stratifiering av risken så snabbt som möjligt hos dessa patienter är en av de vanligaste uppgifterna för den kliniska kardiologen.1,2
Detektering av troponinförhöjning hos patienter med instabil angina pectoris (som indikerar minimal myokardskada som inte kan detekteras med de klassiska enzymmarkörerna) har under de senaste åren utgjort en första rangens riskmarkör hos dessa patienter3-8. Vissa frågor måste dock övervägas innan man tillämpar publicerade resultat på den dagliga verksamheten på ett sjukhus i samhället: De flesta av dessa artiklar motsvarar studier som gjorts på tertiära sjukhus (där invasiva behandlingar är lättillgängliga) och många av dem är multicenterstudier som inte är särskilt utformade för att fastställa troponinets användbarhet i sig, utan effektiviteten av olika behandlingar9-11 . Gränsvärdet för att förutsäga händelser varierar kraftigt. 3-6För det sista finns det få publicerade data från spanska sjukhus och ännu mindre från kommunala sjukhus.
Av dessa skäl beslutade vi, innan vi införde troponin I i den dagliga praktiken för stratifiering av risk hos patienter med instabil angina pectoris, att göra en prospektiv studie för att utvärdera den verkliga nyttan av denna parameter och dess förhållande till klassiska prediktorer, och för att fastställa den bästa avgränsningspunkten för vårt center.
METODER
Studiegrupp
Studiegruppen bestod av 82 konsekutiva patienter som togs in på vårt sjukhus från januari till augusti 2000 med en slutgiltig diagnos av instabil angina pectoris (bekräftad av den ansvarige kardiologen efter att ha undersökt den kliniska utvecklingen och resultaten av alla kompletterande undersökningar, utöver troponin I). Femtiosju patienter (70 %) var män, medelåldern var 67±10 år. 51 patienter (62 %) hade angina i vila och 31 (38 %) hade ansträngningsangina. Angina pectoris efter en infarkt uteslöts för att eliminera en eventuell snedvridning av resultaten med avseende på troponin. Studiegruppens egenskaper sammanfattas i tabell 1.

I enlighet med det sedvanliga protokollet behandlades alla patienter med acetylsalicylsyra, lågmolekylärt heparin i antikoagulantisk dos, nitrater och betablockerare (om inte kontraindicerat). Hjärtkateterisering begärdes från det tertiära remissjukhuset (för revaskularisering vid gynnsam koronar anatomi) hos patienter med infarkt, hjärtsvikt eller återkommande angina pectoris. Om den kliniska utvecklingen var gynnsam utfördes stresstest eller dobutaminekokardiografi före utskrivning. Om resultatet var negativt eller låg risk för ischemi skrevs patienten ut, men om det var positivt (med medicinsk behandling) begärdes kateterisering.
Med tanke på verkligheten på kommunala sjukhus definierades signifikanta händelser under sjukhusvistelsen som förekomst av infarkt, hjärtsvikt, recidiverande angina pectoris (återkommande angina pectoris på kardiologiavdelningen, bekräftad av den ansvarige kardiologen, efter administrering av trombocythämmare, antitrombotiska och antianginala behandlingar) eller hjärtdöd. Det är dessa händelser som en klinisk kardiolog på ett kommunalt sjukhus måste förutse så snart som möjligt för att kunna ange en mer aggressiv behandling. I denna studie utvärderades troponins användbarhet för att få en tidig förutsägelse av dessa händelser. Data samlades in prospektivt under sjukhusvistelsen.
Kompletterande tester
Ett elektrokardiogram gjordes (EKG) vid intagningen på akutmottagningen, intagningen på avdelningen, 24 timmar efter intagningen, vid utskrivningen och närhelst patienten klagade över bröstsmärta. I 32 fall (40 %) upptäcktes dynamiska förändringar med smärta (ST-segmentdepression på 1 mm eller mer i någon ledning utom Vr, som normaliserades när smärtan försvann i 30 fall; reversibel ST-segmentförhöjning i 2 fall).
Kreatinfosfokinas-kontroller (CPK och subenhet MB) gjordes vid ankomsten till akutmottagningen, vid 6 timmar och efter intagningen på avdelningen; om någon CPK-bestämning var mer än två gånger högre än referensvärdet, diagnostiserades patienten som infarkt och uteslöts från studiegruppen. Senare bestämningar gjordes i förhållande till den kliniska utvecklingen. Enzymhöjning (efter tre normala analyser) betraktades som en händelse (infarkt) hos en patient som inledningsvis lades in på sjukhus för instabil angina pectoris.
Troponin I bestämdes i de ordinarie laboratorieundersökningar som rutinmässigt görs på patienter den första morgonen efter intagningen. I samtliga fall gjordes bestämningen 10 till 24 timmar efter den episod av bröstsmärta som motiverade intagningen. De kardiologer som ansvarade för patienterna hade inte tillgång till resultatet av troponinundersökningen och laboratoriepersonalen kände inte till patientens kliniska utveckling. Avsikten var att bedöma den verkliga kraften hos denna markör för att förutsäga sjukhushändelser utan att anpassa den kliniska hanteringen till resultatet av denna bestämning.
Troponin I bestämdes i en Stratus-CS-analysator, genom immunoanalys med radiell partition i fast fas. Den produkt som uppstår vid enzymreaktion med 4-metylumberilfosfat mättes med fluorometri och var direkt proportionell mot koncentrationen av troponin I i provet.
Statistisk analys
Parametriska variabler uttrycktes som medelvärde ± standardavvikelse och icke-parametriska variabler som medianer (25:e percentilen-75:e percentilen). Kvalitativa variabler uttrycktes som procentandelar och jämfördes med hjälp av chi-två-testet. Oddskvoten (OR) och 95 % konfidensintervall (CI) bestämdes.
Univariata analyser av överlevnad gjordes med hjälp av Kaplan-Meier-kurvor (logaritmiska intervall) och multivariata analyser med hjälp av Cox multipel regression (inklusive variabler som uppvisade P
Skjutgränsen för troponin I (0,1 ng/ml) erhölls med hjälp av ROC-kurvor (punkten som ligger närmast den övre vänstra vinkeln för förutsägelse av kliniska episoder).
I alla fall var P
RESULTAT
Klinisk utveckling
I analysen av de 82 patienterna i undersökningsgruppen under sjukhusvistelsen upptäcktes återkommande angina pectoris hos 28 %, hjärtsvikt hos 6 %, infarkt hos 1 % och hjärtdöd hos 4 %; sammanlagt hade 31 % av patienterna en eller flera av dessa händelser. Ett stresstest före utskrivning utfördes i 54 % av fallen, koronarkateterisering i 33 % och revaskularisering i 18 %.
Troponin I. Univariatanalys
I 42 % av fallen (34 patienter), troponin I>0,1 ng/ml. Inga skillnader hittades i dessa patienters sjukdomshistoria jämfört med dem som hade troponin I
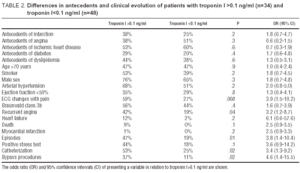
Patienter med troponin I-förhöjning hade fler episoder (47 % jämfört med 19 %; OR = 3,8 ; P = 0,01), mer återkommande angina pectoris (42 % jämfört med 19 %; OR = 3.2 ; P=.04), en högre frekvens av elektrokardiografiska förändringar (59 % jämfört med 27 %; OR=3,9 ; P=.008) och mer behov av hjärtkateterisering (53 % jämfört med 25 %; OR=3,4 ; P=.02) och revaskularisering (37 % jämfört med 11 %; OR=4,6 ; P=.02) än patienter med negativt troponin (tabell 2). En icke-signifikant tendens observerades för patienter med troponin I-förhöjning att ha en högre incidens av hjärtsvikt (12 % jämfört med 2 %), hjärtdöd (9 % jämfört med 0 %) och positivt stresstest (44 % jämfört med 18 %) (tabell 2) (tabell 2).
Prediktion av händelser. Univariat och multivariat analys
Patienterna med händelser (återkommande angina/ hjärtsvikt/infarkt/död) hade oftare anamnes på angina (40 % mot 20 %; P=.08), ischemisk hjärtsjukdom (75 % mot 49 %; P=.06), dyslipidemi (58 % mot 33 %; P=.06), ejektionsfraktion P=.1), dynamiska elektrokardiografiska förändringar med smärta (65 % jämfört med 30 %; P=.008), troponin I >0,1 ng/ml (64 % jämfört med 32 %; P=.01) och Braunwald-angina typ 3b (i vila och utan utlösande faktorer) (64 % jämfört med 42 %; P=.1). I tabell 3 visas OR för dessa variabler för att förutsäga episoder.

Som observerats var troponin I och EKG-förändringar de variabler som hade det mest konsekventa sambandet med förekomsten av händelser. När båda variablerna var associerade fanns det en stor skillnad i förekomsten av episoder hos patienter med positivt troponin I och EKG (12/19; 63 %). Däremot var incidensen av episoder mycket likartad hos patienter med positivt troponin I och negativt EKG (2/13; 15 %), positivt EKG och negativt troponin I (3/13; 23 %) och negativt EKG och negativt troponin (6/35; 17 %) (figur 1) (figur 1).
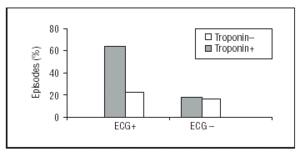
Figur 1. Procentuell andel intrahospitala kliniska episoder (dödsfall/infarkt/hearsvikt/återkommande angina pectoris) baserat på elektrokardiogrammet (EKG) och troponin I. Patienter med elektrokardiografiska förändringar (EKG+) och troponin I>0.1 ng/ml (troponin+) hade signifikant (P
Det verkar som om variabeln positivt troponin och EKG (i motsats till en enda positiv variabel eller båda negativa) var mycket oftare förknippad med förekomsten av händelser (63 % jämfört med 18 %; OR=7.8 ; P PP=.007) och sambandet positivt troponin-ECG (OR=7,2 ; P
DISCUSSION
I denna studie fann vi att troponin I var en användbar markör för tidig stratifiering av risken för lidande episoder hos patienter som lagts in på sjukhus för instabil angina pectoris på ett kommunalt sjukhus. En låg brytpunkt (0,1 ng/ml) är en bra prediktor för händelser (i enlighet med det använda reagenset och studiens slutpunkter). En undergrupp med större risk kunde enkelt och objektivt identifieras under de första timmarna av intagningen: patienter med förhöjt troponinvärde och dynamiska elektrokardiografiska förändringar med smärta. Avsaknaden av troponin I-förhöjning hos patienter med diagnosen instabil angina minskade, men eliminerade inte, risken för episoder.
Troponin och riskstratifiering vid instabil angina
Riskstratifieringen av patienter som tas in för instabil angina är utan tvekan en av kardiologernas mest frekventa aktiviteter i den dagliga verksamheten. Faktorer som trycket på sjukhustjänster och tidiga terapeutiska beslut (invasiv eller konservativ behandling) samt patienternas och deras familjers efterfrågan på prognostisk information innebär att kardiologen behöver objektiv och tillförlitlig information som kan erhållas snabbt och enkelt. Denna information bör hjälpa till att redan från första stund skilja mellan fall där den initiala medicinska behandlingen förmodligen är lämplig och riskbedömningen kan begränsas till stresstester före utskrivningen, och patienter med en högriskprofil som kräver en mer aggressiv behandling. Det är lätt att förstå att omständigheterna på kommunala sjukhus (patienterna måste överföras till andra sjukhus för koronariografi och revaskularisering) gör denna information särskilt viktig.
Under de senaste åren har studier utarbetats och publicerats där de identifierade variablerna är relaterade till sannolikheten att drabbas av händelser1-11. Troponinförhöjning utan förhöjning av de klassiska markörerna för infarkt hos patienter med angina har presenterats som ett tecken på minimal myokardskada (ej påvisbar med hjälp av förhöjning av de klassiska enzymerna) som är förknippad med en mindre gynnsam prognos3. Dess användbarhet vid urval av patienter med bröstsmärta på akutmottagningar12-16 och dess tillförlitlighet vid diagnos av infarkt5 har påvisats, även om den inte ger en tidigare diagnos än de klassiska enzymmarkörerna eller myoglobin.
Det finns dock några frågor att ta ställning till innan man faktiskt tillämpar denna parameter i den dagliga praktiken för riskstratifiering på ett kommunalt sjukhus. De tillgängliga studierna är nästan alla multicenterstudier som gjorts på sjukhus där invasiva behandlingar är lätt tillgängliga. De har vanligen utformats för att identifiera patienter som kan dra nytta av det ena eller andra läkemedlet eller förfarandet, i motsats till att utvärdera patienternas verkliga risk9-11 , ibland med motsägelsefulla resultat3. Å andra sidan är variabiliteten i avgränsningspunkterna3-6 viktig för att definiera ett tröskelvärde utan tidigare erfarenhet. Slutligen är den information som finns tillgänglig i Spanien och som är tillämplig på verkligheten i praktiken på kommunala sjukhus knapphändig.
Av dessa skäl bestämde vi oss för att genomföra denna prospektiva studie för att objektivt analysera dess värde innan vi inkluderade troponin I som en riskmarkör hos patienter som sjukhusvårdats för instabil angina pectoris (med alla dess implikationer). Till skillnad från andra studier fick kardiologen och laboratoriepersonalen ingen information om sina respektive resultat, för att undvika att påverka handläggningen av fallen3. För att underlätta klinikerns och laboratoriets arbete, och med tanke på målet att analysera prognosen för alla intagna patienter, erhölls ett enda prov för vanliga laboratorietester i varje fall, 10 timmar eller mer efter intagningen för bröstsmärta (när troponin har nått sin platå).15
Troponin I-förhöjning var relaterad till en högre förekomst av alla episoder (död, återkommande angina, hjärtsvikt, behov av kateterisering, revaskularisering eller positivt stresstest före utskrivning) som en kardiolog som praktiserar på ett kommunalt sjukhus skulle vara intresserad av att förutsäga från början. Våra resultat bekräftar resultaten från de flesta tidigare studier när det gäller denna markörs prestanda när det gäller att förutsäga risk. Vi bekräftade detta i en miljö på ett kommunalt sjukhus utan upprepade analyser (genom att helt enkelt inkludera denna analysparameter i de rutinmässiga laboratorietester som utförs den första morgonen efter intagningen).
En annan punkt som vi tog hänsyn till var variabiliteten i avgränsningspunkterna. Eftersom de referenser som citeras rapporterar mycket olika gränsvärden beroende på centrum, reagens eller variabler som definieras som händelser, definierade vi gränsvärdet (0,1 ng/ml) med hjälp av en ROC-kurva för troponin I-värden med avseende på de episoder som vi anser vara signifikanta i den dagliga praktiken.
Troponin I och elektrokardiografiska förändringar
Troponin I och elektrokardiografiska förändringar
Trots tillgången till nya biokemiska riskmarkörer är EKG fortfarande ett objektivt och mycket användbart verktyg för att identifiera patienter som läggs in på sjukhus för instabil angina pectoris och som har en mindre gynnsam prognos. I grunden är upptäckten av ST-segmentdepression med den ischemiska episoden förknippad med en hög risk hos dessa patienter.5,8,17,18
Detekteringen av dynamiska elektrokardiografiska förändringar med smärta var, tillsammans med troponin I-förhöjning, den viktigaste prediktoren för händelser hos patienter som sjukhusvårdats för instabil angina pectoris på vårt kommunala sjukhus. Den objektiva karaktären hos båda variablerna (förhöjning eller inte av enzymer och närvaro eller frånvaro av elektrokardiografiska förändringar), deras lätta tillgänglighet och precision (tillförlitliga data finns tillgängliga för riskstratifiering under de första timmarna av patientens intagning) gör dem båda till användbara verktyg för kliniska kardiologer på sjukhus, där snabba prognostiska och terapeutiska slutsatser är viktiga.
Det verkar dessutom som om dessa två variabler (elektrokardiografiska förändringar och förhöjning av troponin I) har en synergistisk karaktär. I undersökningsgruppen (konsekutiva patienter som lagts in på sjukhus med diagnosen instabil angina pectoris) var således den klart högriskundergrupp (63 %) den undergrupp som hade troponinförhöjning och elektrokardiografiska förändringar. Resten av undergrupperna (som hade en enda eller ingen av dessa variabler närvarande) hade en liknande risk (cirka 20 %). En minimal troponinförhöjning (utan samtidiga elektrokardiografiska förändringar) innebär troligen en låg risk.
Det är också anmärkningsvärt att patienter med negativt troponin I hade en liknande risk, oavsett om de hade elektrokardiografiska förändringar eller inte. Storleken på undersökningsgruppen gör det dock inte möjligt att göra en mer uttömmande analys. Det är troligt att denna undergrupp innehåller patienter med ett otydligt EKG utan enzymförhöjning, vilket kan innebära situationer där diagnosen och prognosen är tveksam. Trots detta ger associationen av båda parametrarna (minimal myokardskada påvisad med troponin och allvarlig ischemi påvisad med elektrokardiogram) större säkerhet och identifierar konsekvent en undergrupp med hög risk.5,8
Det var inte syftet med den här studien att utvärdera den bästa hanteringsstrategin, utan att fastställa värdet av bestämning av troponin I på ett sjukhus i samhället. Det verkar dock logiskt att patienter som tas in för instabil angina pectoris och som uppvisar elektrokardiografiska förändringar och troponinförhöjning har hög risk (63 %) och utgör en hanterbar procentandel av det totala antalet (19/82; 23 %), så de bör från början få maximal behandling, särskild övervakning och omedelbar remittering (utan ytterligare stratifiering) till referenssjukhuset för koronariografi och eventuell revaskularisering.
Och även om förhöjning av troponin I (utan elektrokardiografiska förändringar eller förhöjning av andra enzymer) också indikerar en större risk och olika studier tyder på att sådana patienter bör hanteras aggressivt9-11 , innebär en sådan strategi, även om den troligen är praktiskt genomförbar på tertiärsjukhus, betydande logistiska problem på kommunala sjukhus. I vår grupp av konsekutiva patienter hade nästan hälften av dem troponin I-förhöjning; men det verkar opraktiskt att remittera hälften av de instabila anginapatienterna i området direkt till referenssjukhuset för invasiv hantering.
Därutöver var risken för patienter med en enda positiv variabel likartad med risken för patienter utan positiv variabel (cirka 20 %). Dessa resultat tyder på att patienter utan positivitet för båda variablerna bör stabiliseras genom medicinsk behandling och att deras risk bör stratifieras genom ett stresstest före utskrivning. Sådana patienter bör remitteras för invasiv behandling endast om den kliniska utvecklingen eller resultaten av stresstestet före utskrivningen motiverar det.
Enligt ett annat intressant resultat var den positiva utvecklingen hos patienter med instabil angina pectoris i avsaknad av vare sig elektrokardiografiska förändringar eller troponinförhöjning. Liksom i andra studier3-19 fann vi att dessa patienter hade en mindre risk att drabbas av händelser, men att de ingalunda var riskfria. Faktum är att förekomsten av episoder var mycket likartad (cirka 20 %) med den hos patienter som hade en positiv markör (troponin eller EKG). Därför verkar det återigen som om kompletterande tester är till stor hjälp för att definiera riskprofilen, men den kliniska bedömningen är grundläggande. Patienter med diagnosen instabil angina pectoris (genom intervju) måste läggas in på sjukhus (eller skickas till en bröstsmärtenhet) även om troponin eller EKG är negativt. Ett tidigt stresstest skulle förmodligen bidra till att ytterligare stratifiera dessa patienter.12-16,20
Förutom EKG och troponin var den andra variabeln som hade oberoende värde för att förutsäga episoder förekomsten av tidigare ischemisk hjärtsjukdom. Sådana patienter har förmodligen en mer avancerad kranskärlssjukdom och är mer sårbara för episoder (särskilt upprepad angina pectoris under de första dagarna efter intagningen).
Begränsningar
I enlighet med nyligen publicerade riktlinjer21 skulle vissa patienter i gruppen (de som hade troponin I-förhöjning) ha diagnostiserats som akut myokardinfarkt. I vilket fall som helst kände vi att det skulle vara användbart att göra en prospektiv studie innan vi tillämpar resultaten av dessa parametrar i den dagliga praktiken, med tanke på de viktiga implikationer som detta mått har.
KONKLUSIONER
Troponin I är ett användbart verktyg för riskstratifiering hos patienter som läggs in på ett kommunalt sjukhus för instabil angina pectoris.
En låg brytpunkt (0,1 ng/ml) är den mest tillförlitliga (med tanke på det använda reagenset och de definierade målen) för att förutsäga förekomsten av händelser.
Troponin I:s prediktiva förmåga verkar vara synergisk med EKG:s förmåga. Undergruppen av patienter med avvikelser i båda variablerna har den högsta sannolikheten för episoder och kommer troligen att gynnas av en mer aggressiv behandling.
Frånvaro av troponinförhöjning minskar risken men eliminerar den inte. Därför kräver dessa patienter ytterligare stratifiering före utskrivning.
ABBREVIATIONER
CPK: kreatinfosfokinas
ECG: elektrokardiogram
(95 % KI): 95 % konfidensintervall
ng/ml: nanogram/milliliter
OR: oddskvot
ROC: receiver operator characteristic
Lämna ett svar