Un endodontist răspunde la 8 întrebări pe care medicii de familie le pun despre tratamentul de canal
On noiembrie 3, 2021 by adminAcest articol a apărut pentru prima dată în buletinul informativ, DE’s Breakthrough Clinical cu Stacey Simmons, DDS. Abonați-vă aici.
Cred că tratamentele de canal vor rămâne o opțiune viabilă pentru refacerea dentiției care au o structură dentară sănătoasă, în ciuda peisajului în schimbare al îngrijirii dentare clinice, care caută să se concentreze pe implantologie. Atâta timp cât va exista îngrijire dentară, va exista o nevoie de tratament de canal. Din cauza constrângerilor de timp și a complexității acestor proceduri, mulți medici generaliști își îndreaptă tratamentele de canal planificate către colegii lor specialiști sau aduc în cabinetul lor un endodontist intern. Pe măsură ce stomatologia continuă să evolueze cu ajutorul opticii și materialelor avansate, la fel se întâmplă și în domeniul endodonției.
CITEȘTE MAI DEPARTE |Oops! Ghinioane și ghiduri de prevenire pentru procedurile dvs. de endodonție

Moji Bagheri, DMD
Am vorbit cu Moji Bagheri, DMD, un endodontist care practică în sudul Californiei, pentru a obține mai multe informații despre lumea dinamică a endodonției și pentru a căuta răspunsurile sale la opt întrebări pe care medicii de familie le pun despre tratamentul de canal. Iată gândurile sale.
1. Care este cel mai frecvent antibiotic pe care îl prescrieți și de ce?
Prima mea alegere de antibiotice este amoxicilina – asta dacă nu există contraindicații, cum ar fi alergiile (figura 1). Datorită spectrului său larg, este eficientă împotriva bacteriilor care invadează canalul radicular și a infecțiilor polimicrobiene. Metronidazolul se adaugă la regim dacă amoxicilina este ineficientă după 48-72 de ore. Această combinație, pe baza studiilor care au fost efectuate, (1) are o eficacitate de 99%. În caz de alergie la penicilină, prescriu clindamicină.
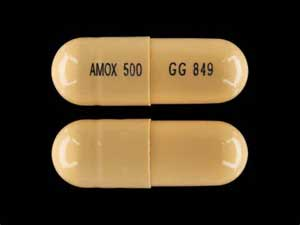
Figura 1
Lectura suplimentară | Mitul canalelor radiculare „ușoare” în endodonție
2. Care sunt analgezicele obișnuite pe care le prescrieți după endodonție și de ce?
prescriu AINS, cum ar fi ibuprofenul în doze mari, după toate tratamentele de canal și le cer pacienților să ia prima doză, de obicei, înainte ca efectul anesteziei să dispară (figura 2). Raționamentul este de așa natură încât, după majoritatea tratamentelor de canal, există o cantitate moderată de inflamație prezentă în jurul dintelui și în osul de susținere și țesuturile parodontale. Această inflamație poate fi ameliorată prin blocarea producției de mediatori inflamatori responsabili de durere și inflamație în sânge, cum ar fi prostaglandina și tromboxanul A2, reducând astfel inflamația și durerea la locul local. Un alt factor foarte important și adesea trecut cu vederea – și, în opinia mea, merge mână în mână cu efectul analgezic – este forța ocluzală care este aplicată dintelui tratat în perioada postoperatorie. Prin eliminarea unei astfel de presiuni ocluzale, structurile de susținere deja inflamate ale dintelui au șansa de a se vindeca fără a fi întrerupte de ocluzie și, prin urmare, se pot vindeca potențial mai repede.

Figura 2
3. La ce dinți faceți cele mai multe tratamente de canal și de ce credeți că acestea sunt cele mai frecvente?
În ultimii doi ani, cele mai frecvente canale radiculare pe care le fac au fost molarii superiori și inferiori, în special al doilea molar. Cred că există mai multe motive pentru asta. Locația dinților, fiind foarte în spate în arcada superioară și inferioară, face ca accesul la ei să fie dificil, mai ales la cei secundari superiori. Acest acces dificil duce la dificultăți în negocierea canalelor și în efectuarea tratamentului de canal. Există situații în care pacientul are o restaurare existentă cu acoperire totală care face ca acest lucru să fie deosebit de dificil, deoarece reperele originale ale dintelui au dispărut, iar accesul și localizarea canalelor se bazează exclusiv pe anatomia camerei pulpare și pe experiența operatorului. Molarul inferior ar putea fi potențial mai puțin dificil, deoarece aveți avantajul unei viziuni directe și mai puține limitări anatomice pentru o izolare corectă. Un alt motiv pentru care al doilea molar este mai frecvent tratat este că, pe toată durata de viață a dintelui, există mai multe șanse de deteriorare a acestuia din cauza cariilor și a acumulării de placă bacteriană. Menținerea igienei în această zonă este mai dificilă și necesită mai multă atenție; prin urmare, există o șansă mai mare de a face un tratament de canal în timpul vieții acestui dinte. Și să nu uităm – al doilea molar este cel mai des trimis la mine!
4. Ați declarat anterior că retratarea canalelor radiculare eșuate este cel mai frecvent tratament pe care îl faceți. De ce vedeți endodonții eșuate de la medicii de familie, în special pe canale radiculare care par să arate bine din punct de vedere radiografic?
După cum am menționat mai devreme, cred că cel mai important aspect al tratamentului de canal este criteriul de selecție a cazului de către practician. Cred că medicul de familie care alege să efectueze o procedură ar trebui să fie foarte conștient de limitele și abilitățile sale, precum și de ceea ce este cel mai bine pentru pacient. Câteva dintre motivele pentru care observăm eșecuri în canalele radiculare realizate de medicii de familie includ:
- Cantitatea și tipul de irigare necorespunzătoare.
- Utilizarea necorespunzătoare a barajului de cauciuc și/sau o izolare slabă. Este esențial să se mențină zona cât mai sterilă posibil.
- Selecția și utilizarea necorespunzătoare a materialului și tehnicilor de obturație. Un material precum Thermafil este foarte sensibil la tehnică și, dacă nu este utilizat corespunzător, ar duce cu siguranță la eșecul canalului radicular. Odată obturat, poate părea excelent pe radiografie, cu materialul aparent umplut până la apex, dar ați putea observa prezența unei radiolucențe periapicale mari pe radiografie într-un caz de eșec, ceea ce ar putea indica o potențială pierdere sau lipsa de etanșare la apex.
CITEȘTE ÎN PLUS | Endodontic insight: Unde ar trebui să se termine punctul de gutapercă pentru un succes endodontic optim?
5. Care este timpul mediu pe care îl petreceți la irigarea molarilor? Este la fel pentru maxilare și mandibulare?
Irigarea se face de obicei pe tot parcursul tratamentului, din momentul în care se accesează și până în momentul în care urmează să aibă loc obturația. O irigare finală se face undeva între unu și trei minute înainte de obturație. Îmi place, de asemenea, să folosesc EDTA (acid etilendiaminotetraacetic) intermitent pentru a elimina stratul de frotiu și orice resturi neorganice care s-au acumulat ca urmare a modelării și instrumentării canalului. Cantitatea de irigare care se utilizează atât pentru partea superioară, cât și pentru cea inferioară este aceeași pentru un canal radicular convențional. În cazurile de retratament irigarea este mai lungă datorită soluțiilor suplimentare folosite la final înainte de obturație.
6. Recomandați alungirea coroanei înainte sau după un tratament de canal și de ce?
În opinia mea, alungirea coroanei ar trebui să se facă după ce s-a terminat tratamentul de canal. Există mai multe motive pentru acest lucru. Unul este că, în cele mai multe cazuri, un tratament de canal determină posibilitatea finală de salvare a dintelui și dacă o restaurare adecvată poate fi plasată fără a compromite integritatea dintelui. Al doilea motiv este ușurința tratamentului. Odată ce se efectuează alungirea coroanei, din cauza naturii tratamentului și a gradului de implicare a țesuturilor dure și moi, este nevoie de până la 10 săptămâni pentru a se obține o vindecare ideală înainte de a se putea aplica orice stres suplimentar – cum ar fi plasarea unei cleme de baraj de cauciuc pe dinte sau obligarea pacientului să își întindă obrajii pentru perioade lungi de timp – asupra dintelui sau a structurilor înconjurătoare. Acest tip de întârziere în tratamentul de canal al unui dinte compromis poate duce, potențial, la eșecul complet al dintelui și la traume suplimentare din cauza invaziei bacteriene sau a distrugerii structurii dentare în urma uzurii normale. Un alt factor care trebuie luat în considerare este faptul că, prin efectuarea tratamentului de canal după alungirea coroanei, fibrele Sharpey nou formate și atașamentul țesutului conjunctiv pot fi supuse unei tensiuni extraordinare din cauza clemei barajului de cauciuc, în special în situațiile în care nu există un dinte adiacent distal care să fie folosit ca ancoră a clemei. Acest tip de stres poate duce la deteriorarea în continuare a ligamentului parodontal (PDL) și a țesuturilor conjunctive nou formate. (figura 3)
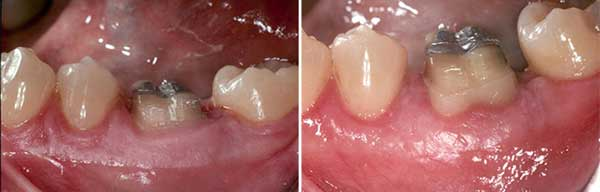
Figura 3
7. De ce unele patologii periapicale (PAP) durează mulți ani după tratamentul de canal?
Câteva radiolucențe periapicale (PARL) (figura 4) (figura 4) pot dura până la cinci ani după tratamentul de canal. Un factor care contribuie la prezența prelungită a PARL-urilor este dimensiunea leziunii inițiale, astfel încât leziunile mai mari tind să dureze mai mult și să se vindece într-un ritm mai lent. Localizarea leziunii este un alt factor care poate contribui la această vindecare prelungită. Leziunile din osul mai dens, cum ar fi mandibula anterioară, tind să se vindece mai lent decât leziunile din osul mai puțin cortical, cum ar fi maxilarul posterior. Istoricul medical al pacientului este un alt factor care trebuie luat în considerare în astfel de cazuri. Studiile arată că pacienții cu diabet, din cauza funcției mai scăzute a sistemului imunitar, pot avea nevoie de mai mult timp pentru a se vindeca. Unele dintre PAP-urile care tind să dureze pot fi, de asemenea, țesut cicatrizat în os.
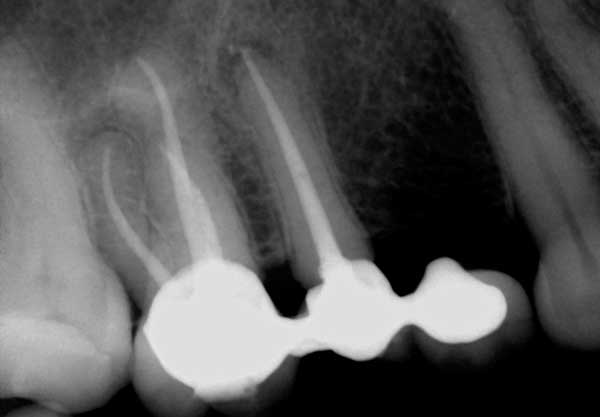
Figura 4
8. Cât de importantă este pregătirea accesului și ce factor(i) joacă un rol într-o pregătire corectă a accesului?
Întreaga procedură de tratament de canal este o serie de pași care se succed într-o ordine foarte logică. Dacă fiecare pas este făcut bine, rezultatul final va fi obținut cu ușurință și fără niciun stres. Acest proces începe cu o cavitate de acces adecvată. Obținerea unui acces ideal depinde de mai mulți factori. Cunoașterea de către clinician a anatomiei camerei pulpare, experiența sa în tratarea cazurilor cu anatomii neobișnuite, starea dintelui înainte de acces (cum ar fi cantitatea de structură dentară intactă), capacitatea de a obține o linie dreaptă de acces la fiecare canal și localizarea dintelui în raport cu alți dinți sunt unii dintre cei mai importanți factori care trebuie luați în considerare pentru a obține un acces ideal.
Referință
1. Baumgartner JC, Xia T. Sensibilitatea la antibiotice a bacteriilor asociate cu abcesele endodontice. J Endod. 2003;29(1):44-47.
Acest articol a apărut pentru prima dată în buletinul informativ, DE’s Breakthrough Clinical cu Stacey Simmons, DDS. Abonați-vă aici.
Moji Bagheri, DMD, este un endodontist care profesează în Orange County, California. Și-a primit DMD în 2009 de la Școala Goldman de Medicină Dentară a Universității din Boston și pregătirea de specialitate în endodonție de la Universitatea Rutgers în 2014. El poate fi contactat la [email protected].
 Iman Sadri, DDS, este un dentist cosmetic și blogger care practică în California de Sud. Și-a primit DDS în 2008 de la New York University College of Dentistry. El poate fi contactat la [email protected].
Iman Sadri, DDS, este un dentist cosmetic și blogger care practică în California de Sud. Și-a primit DDS în 2008 de la New York University College of Dentistry. El poate fi contactat la [email protected].
.
Lasă un răspuns