O meta-analiză a metronidazolului și vancomicinei pentru tratamentul infecției cu Clostridium difficile, stratificată în funcție de severitatea bolii | The Brazilian Journal of Infectious Diseases
On ianuarie 20, 2022 by adminIntroducere
Infecția cu Clostridium difficile (CDI) este răspândită în cadrul asistenței medicale în întreaga lume dezvoltată1 și poate duce la complicații grave, la o ședere mai lungă în spital și la costuri medicale suplimentare.2 A existat o creștere marcantă a incidenței și a ratei mortalității cauzate de CDI în Europa, Canada și Statele Unite în ultimii 15 ani. Această creștere a fost atribuită în principal apariției unei noi tulpini hipervirulente de BI/NAP1/027, care a apărut în 2003 în America de Nord și, respectiv, în 2005 în Europa. Datele provenite de la 28 de spitale comunitare din sudul Statelor Unite au sugerat că C. difficile a înlocuit Staphylococcus aureus rezistent la meticilină ca etiologie cea mai frecventă a infecțiilor asociate asistenței medicale.3 Metronidazolul și vancomicina sunt cele mai frecvent utilizate antibiotice pentru CDI, despre care, din punct de vedere istoric, s-a considerat că au o eficacitate similară.4,5 În 1995, Centrele pentru controlul și prevenirea bolilor din Statele Unite au recomandat reducerea utilizării vancomicinei în spitale, deoarece aceasta ar putea contribui la creșterea prevalenței Enterococcus rezistent la vancomicină (VRE).6 De atunci, metronidazolul a fost utilizat în mod obișnuit ca tratament de primă linie pentru CDI. Odată cu apariția și prevalența tulpinii hipervirulente de C. difficile (BI/NAP1/027), infecțiile au devenit mai severe, iar comparația dintre metronidazol și vancomicină a fost reevaluată7,8 , în special atunci când a fost utilizată pentru tratarea pacienților cu CDI severă. Zar et al. au efectuat primul studiu prospectiv, randomizat, dublu-orb, controlat cu placebo, într-un singur centru, care a comparat metronidazolul și vancomicina pentru CDI. Rezultatele au arătat că metronidazolul și vancomicina au fost la fel de eficiente, dar vancomicina a fost superioară pentru pacienții cu CDI severă.9 Constatările lor au avut o importanță extraordinară și au făcut sugestii pentru actualizarea ghidurilor de practică clinică. Ghidul a recomandat ca metronidazolul să fie utilizat pentru CDI ușoară până la moderată, iar vancomicina pentru CDI severă, care a fost determinată de severitatea simptomelor.10-13 Cu toate acestea, într-un studiu realizat de Zar și colab, 22 de participanți au fost excluși din analiză, iar prin analiza ITT strictă a tuturor celor 82 de pacienți repartizați aleatoriu cu boală severă, rata inițială de vindecare nu a fost semnificativ diferită între vancomicină și metronidazol (79% vs. 66%, p=0,22).3,14 Apoi, Le et al. a raportat o rată de răspuns clinic mai mare la pacienții cu boală severă cu vancomicină, dar numai o minoritate de pacienți primiseră vancomicină (n=8).15 Recent, Johnson et al. au raportat rate similare de succes clinic la pacienții cu CDI severă la pacienții tratați cu vancomicină sau metronidazol, dar metronidazolul a fost inferior vancomicinei pentru toți pacienții cu CDI.16 În plus, Pepin et al. au sugerat că pierderea superiorității vancomicinei față de metronidazol a coincis cu apariția NAP1/027.17 Prin urmare, am efectuat o metaanaliză care a stratificat pacienții în funcție de severitatea bolii, pentru a investiga eficacitatea metronidazolului în comparație cu vancomicina și pentru a investiga care agent a fost superior pentru tratarea bolii ușoare sau severe.
Materiale și metodeSurse de date
Pentru a identifica studiile relevante s-a efectuat o căutare sistematică a literaturii în MEDLINE prin Pubmed (1978 până la 31 octombrie 2014), Embase (1978 până la 31 octombrie 2014) și în Registrul central Cochrane de studii controlate (Cochrane Central Register of Controlled Trials) (Biblioteca Cochrane). Termenii cheie de căutare au fost: „metronidazol și vancomicină și clostridium difficile”; „metronidazol și vancomicină și colită pseudomembranoasă”; „metronidazol și vancomicină și diaree asociată cu antibiotice”. Toate referințele articolelor identificate inițial, inclusiv lucrările de analiză relevante, au fost căutate manual și examinate. Nu au fost căutate rezumatele prezentate în cadrul conferințelor științifice care nu au fost disponibile pentru noi.
Selecția studiilor
Doi recenzenți (X.ZH.D și N.B.) au căutat în mod independent articolele și au examinat studiile relevante pentru o evaluare ulterioară. Un studiu a fost considerat eligibil dacă a fost un studiu RCT sau un studiu de cohortă prospectiv, dacă a implicat pacienți adulți cu CDI, inclusiv boală ușoară și/sau severă; dacă a studiat siguranța sau eficacitatea metronidazolului și vancomicinei; dacă a raportat date specifice privind vindecarea clinică și microbiologică, mortalitatea și evenimentele adverse. Au fost incluse toate studiile orbite sau neorbite și modelele randomizate sau ne-randomizate. Au fost excluse studiile experimentale bazate pe variabile farmacocinetice sau farmacodinamice. Au fost excluse, de asemenea, studiile clinice care au implicat terapia combinată cu medicamente.
Evaluare calitativă
Evaluarea calității metodologice a studiilor RCT și a studiilor de cohortă incluse în meta-analiză au fost efectuate în mod independent de către doi recenzenți (X.ZH.D și N.B.) în conformitate cu lista de verificare elaborată de Downs și Black.18 Acest instrument a evaluat atât studiile randomizate, cât și cele nereglementate, oferind atât un scor general al calității studiilor, cât și un profil de scoruri pentru evaluarea calității raportării, validității externe, validității interne (părtinire, confuzie) și puterii. Studiile de înaltă calitate au obținut 15 sau mai multe puncte, în timp ce studiile de slabă calitate au obținut 14 sau mai puține puncte.
Extragerea datelor
Doi recenzori au extras independent datele din fiecare studiu cu ajutorul formularului de recenzie prestabilit. În caz de dezacord între cei doi recenzenți, un al treilea recenzent a extras datele până la atingerea unui consens. Datele extrase din fiecare studiu au fost: (i) anul publicării; (ii) populația de pacienți; (iii) numărul de pacienți; (iv) agenții antimicrobieni și dozele utilizate; (v) rezultatele clinice și microbiologice; și (vi) mortalitatea din toate cauzele. Am utilizat analiza ITT, definită ca incluzând toți pacienții repartizați aleatoriu.
Rezultatele analizate
Cura clinică inițială, cura susținută, cura microbiologică, recidiva și mortalitatea din toate cauzele au fost utilizate ca măsuri de rezultat pentru această meta-analiză. Am folosit definiția vindecării clinice inițiale și a recidivei raportate în studiile individuale și am înregistrat diferențele dintre studii. Rezultatele au fost, de asemenea, analizate pe baza următoarelor populații: (i) toți pacienții, inclusiv CDI ușoară și severă; (ii) pacienți cu CDI ușoară; (iii) pacienți cu CDI severă; și (iv) pacienți cu colită pseudomembranoasă (PMC).
Analiza datelor și metode statistice
Analizele statistice au fost efectuate cu programul Review Manager, versiunea 5.2 (Cochrane Collaboration). Heterogenitatea dintre studii a fost evaluată prin testul χ2 de eterogenitate (p
0,05 a fost definit pentru a indica o eterogenitate semnificativă) și măsura I2 de inconsecvență. Raporturile de risc (RR) grupate și intervalele de încredere (IC) de 95% pentru rezultate au fost calculate prin modelul cu efecte fixe (FEM) în cazul în care nu a existat o eterogenitate semnificativă din punct de vedere statistic între studiile incluse. În caz contrar, se folosea modelul cu efecte aleatorii (REM). Analizele pe subgrupuri au fost efectuate în funcție de severitatea bolii.RezultateStudii clinice selectate
Graficul de flux (Fig. 1) prezintă procesul detaliat de screening și selecție pentru studiile incluse în această meta-analiză. Căutarea literaturii a identificat 2945 de rezumate. Am obținut 47 de lucrări complete pentru o evaluare detaliată. Dintre cele 41 de studii excluse, trei articole au fost excluse deoarece făceau parte din RCT-uri deja incluse în această meta-analiză, un studiu a fost exclus deoarece era un studiu farmacocinetic19 , alte studii au fost excluse din cauza unor modele de studiu diferite, cum ar fi lipsa regimului de control, asocierea cu alte antibiotice20,21 , rezultate diferite22 sau tipuri diferite de pacienți23 etc. Astfel, șase studii au fost incluse în cele din urmă în această meta-analiză: două studii de cohortă15,24 și patru RCT.4,5,9,16
Flow diagramă a studiilor incluse.
Caracteristicile studiilor
Caracteristicile principale ale studiilor analizate sunt prezentate în tabelul 1. Studiile incluse au fost de o calitate ridicată (două RCT au avut un scor de 23, două un scor de 20, iar două studii de cohortă un scor de 17). Două RCT au fost realizate prin utilizarea unor modele randomizate, dublu-orb și placebo-control,9,16 în timp ce celelalte două prin utilizarea doar a randomizării.4,5 Trei studii au fost realizate în Statele Unite,4,9,15 două studii au fost realizate în Austria,5,24 în timp ce un singur studiu care includea două RCT realizate în Statele Unite și, respectiv, în Europa.16 Definiția CDI, vindecarea clinică inițială și recurența sunt prezentate în tabelul suplimentar 1. Definiția CDI a inclus invariabil un test pentru toxina C. difficile, microorganisme sau PMC combinat cu diaree. Cu toate acestea, definițiile diareei au variat ușor, dar majoritatea studiilor s-au referit la diaree ca scaune neformate de cel puțin trei ori pe o perioadă de 24 de ore.5,9,15,16 Rezultatele vindecării clinice inițiale și ale recidivei au fost raportate în toate studiile cu definiții ușor diferite. De exemplu, cinci studii4,5,5,9,15,16 au considerat vindecarea clinică inițială dacă diareea s-a rezolvat în 6-8 zile de tratament, în timp ce Zar9 și Wenisch5 încorporează un rezultat negativ al unei măsurători a toxinei C. difficile sau a proteinei C reactive. Cei mai mulți au considerat recidiva atunci când simptomele au reapărut și/sau rezultatele pozitive ale testelor microbiologice au fost confirmate în timpul urmăririi de 21-30 de zile de la rezolvarea inițială a simptomelor.4,5,9,15,16 Vindecarea susținută a fost definită ca vindecare clinică în absența oricărei recidive în timpul urmăririi, care a fost calculată ca vindecare clinică inițială minus recidivele. Recuperarea raportată de Wenisch24 a fost considerată vindecare susținută. Pacienții cu CDI moderată din studiul realizat de Johnson et al. au fost considerați ca boală severă, în timp ce toți pacienții incluși în studiul realizat de Wenisch et al. au fost considerați ca boală ușoară, pe baza evaluării severității CDI utilizate în studiile realizate de Zar9 și a ghidurilor.11 În plus, Wenisch et al. nu au indicat alocarea tratamentului în cazul celor șapte abandonuri din toate grupurile,5 Johnson et al. au raportat că analiza a inclus toți pacienții randomizați care au primit cel puțin o doză de antibiotice și au avut orice evaluare post-doză,16 ceea ce ar fi putut influența rezultatele ITT.
Tabloul suplimentar legat de acest articol poate fi găsit, în versiunea online, la http://dx.doi.org/10.1016/j.bjid.2015.03.006.
Cura clinică inițială
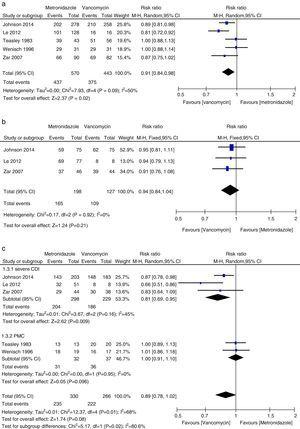
Meta-analiză a ratelor de vindecare clinică inițială care compară metronidazolul cu vancomicina pentru toate tipurile de ICD, ICD ușoară, ICD severă și PMC.
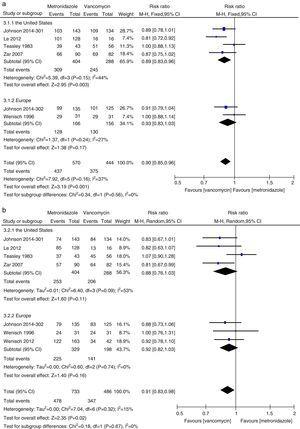
Meta-analiză a ratelor de vindecare clinică inițială și de vindecare susținută care compară metronidazolul cu vancomicina pentru toți pacienții cu CDI din Statele Unite și Europa.
Cura susținută Rata de recurență Cura microbiologică
Două RCT-uri relevante au furnizat ratele de vindecare microbiologică, definite ca rezultate negative ale culturii scaunelor de urmărire post-tratament și ale testului citotoxinei pentru C. difficile la pacienții tratați fără simptome clinice.4,5 În ceea ce privește vindecarea microbiologică, tratamentul cu metronidazol a fost la fel de eficient ca și tratamentul cu vancomicină (161 de pacienți, FEM, RR=0,88, 95% CI=0,64-1,21, p=0,43, Fig. 6).

Meta-analiză a curelor microbiologice care compară metronidazolul cu vancomicina pentru CDI.
Rata de deces din toate cauzele
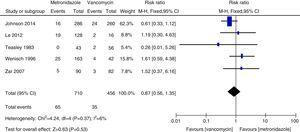
Meta-analiză a ratei de deces din toate cauzele care compară metronidazolul cu vancomicina pentru CDI.
Discuție
CDI este o problemă serioasă în sistemul de sănătate, cu o incidență în creștere la nivel mondial, care poate cauza morbiditate și mortalitate semnificative.25 Ratele de mortalitate raportate pentru pacienții cu ICD severă variază între 9% și 25%; mai mult de jumătate din aceste decese sunt legate de ICD.14,26 Este deosebit de important să se trateze pacienții cu ICD severă prin utilizarea unei terapii antimicrobiene adecvate.
În această metaanaliză am constatat că vancomicina a fost superioară metronidazolului în ceea ce privește vindecarea clinică inițială și vindecarea susținută la pacienții cu ICD. Rata de vindecare microbiologică, a fost numeric mai mică cu terapia cu metronidazol decât cu vancomicina, deși diferența nu a fost semnificativă. Autorii unui document de poziție din 2011 au constatat, în analiza lor grupată, rate echivalente de vindecare clinică inițială cu metronidazol și vancomicină, cei mai frecvent utilizați agenți.27,28 Această inconsecvență s-a datorat în principal studiilor diferite incluse în fiecare analiză sistematică. Am inclus alte trei studii în metaanaliza actuală.15,16,24 Când datele au fost analizate în funcție de severitatea CDI, tratamentul cu vancomicină sau metronidazol nu a fost diferit pentru pacienții cu boală ușoară. Cu toate acestea, ratele de vindecare clinică și de vindecare susținută cu vancomicină la pacienții cu CDI severă au fost semnificativ mai mari decât cele din grupul cu metronidazol. Nu am găsit dovezi suficiente că vancomicina și metronidazolul au fost la fel de eficiente la pacienții cu ICP, din cauza numărului mic de pacienți evaluați. PMC a fost utilizat ca marker al bolii severe.12 Atunci când pacienții cu CDI severă au inclus pacienții cu PMC, nu s-a constatat nicio diferență semnificativă între tratamentul cu metronidazol și cel cu vancomicină. Deși nu a fost observată nicio diferență statistică, s-a observat o tendință puternică spre rate mai mari de vindecare clinică inițială și de vindecare susținută în grupul cu vancomicină, în timp ce aceasta a fost aceeași pentru pacienții cu CDI ușoară. Astfel, pentru pacienții cu CDI severă, vancomicina a fost superioară metronidazolului. Venugopal et al. au demonstrat că pacienții cu CDI severă au fost mai predispuși să treacă la vancomicină, sugerând că acești pacienți răspundeau slab la metronidazol.29 Aceste rezultate au fost confirmate în metaanaliza actuală. Rezultatele tratamentului cu metronidazol au fost slabe, deoarece fluxul sanguin către colon la pacienții cu boală severă ar fi putut să scadă, ceea ce ar fi dus la o mai mică transudare a metronidazolului în lumen.30,31 În plus, fidaxomicina a fost recent aprobată pentru tratamentul CDI și poate fi utilizată ca agent secundar în caz de eșec cu vancomicină sau metronidazol, deoarece fidaxomicina a rămas detectabilă în probele de scaun recoltate până la cinci zile după o singură doză.32 Într-un studiu de metaanaliză, fidaxomicina a demonstrat rate de vindecare clinică similare cu cele ale vancomicinei, cu o scădere semnificativă a ratei de recurență atât la pacienții cu CDI severă, cât și la cei care nu sunt severă.33 Prin urmare, pentru tratamentul inițial al CDI severă, vancomicina orală este medicamentul de primă linie; alternativ, se poate utiliza fidaxomicină pe cale orală.
Ratele de recurență ale vancomicinei și metronidazolului au fost în general în concordanță cu datele anterioare și nu s-a constatat nicio diferență semnificativă.27,28 Cu toate acestea, vancomicina a fost asociată cu rate de recurență mai mici decât metronidazolul atât la toți pacienții cu CDI, cât și la cei cu CDI severă. Studiul nostru sugerează că rata de deces pentru toate cauzele nu a fost semnificativ diferită între vancomicină și metronidazol la toți pacienții cu CDI. Rata mortalității din toate cauzele la toți pacienții cu CDI a fost de 100/1166 (8,5%), ceea ce este mai mică decât un studiu european care arată o rată de mortalitate pentru toate cazurile de 101/455 (22%) după trei luni.1
Constatările prezentei metaanalize trebuie privite în contextul unor potențiale limitări. În primul rând, epidemiologia C. difficile s-a schimbat rapid, în aceste țări apărând o proporție mai mare de cazuri severe și recurente decât cele raportate anterior.1 Acest lucru ar putea duce la diferențe ale populațiilor de studiu. În al doilea rând, în ultimul deceniu au apărut noi metode de diagnosticare a CDI. Utilizarea unor teste mai sensibile și mai rapide pentru diagnosticarea CDI este esențială pentru managementul clinic al pacienților. Deși criteriile de diagnosticare nu au fost la fel de stricte în unele cazuri, răspunsul la tratament nu a fost substanțial diferit în cadrul unui singur regim medicamentos sau între medicamente.4 În al treilea rând, deoarece această meta-analiză a inclus un număr relativ mic de studii, în special RCT-uri, precizia estimărilor ar fi putut fi compromisă. În al patrulea rând, investigatorii nu au fost orbiți în ceea ce privește alocarea tratamentului în cele patru studii, ceea ce ar fi putut introduce o distorsiune în rezultatele raportate privind eficacitatea. În al cincilea rând, majoritatea studiilor incluse nu s-au asigurat că toate cazurile de diaree ale pacienților incluși au fost cauzate de C. difficile, deoarece acestea nu au exclus prezența altor agenți patogeni în scaune ca și cauză a diareei.4,5 În al șaselea rând, scorul de severitate nu este încă suficient de validat și științific și trebuie îmbunătățit nu numai pentru standardizarea studiilor viitoare, ci și pentru utilizarea în practica clinică.27,34 Prin urmare, rezultatele actuale trebuie să fie confirmate în continuare.
În concluzie, în ciuda limitărilor metaanalizei actuale, aceste analize indică faptul că vancomicina oferă beneficii semnificative în tratamentul CDI în comparație cu metronidazolul. Pacienții au tolerat bine cele două medicamente și ratele de recidivă au fost similare. Pentru pacienții cu CDI ușoară, tratamentul cu metronidazol a fost la fel de eficient din punct de vedere clinic ca și vancomicina; pentru pacienții cu CDI severă, vancomicina a fost mai eficientă decât metronidazolul. Această diferență de eficacitate a fost cea mai evidentă în subgrupul de CDI severă și a sprijinit recomandările recente de a utiliza vancomicina ca terapie de primă linie pentru CDI severă.
Conflicte de interese
Autorii declară că nu există conflicte de interese.
Finanțare
Acest studiu a fost sprijinit de Major National Science and Technology Special Projects for New Drug (nr. 2012ZX09303004) și Beijing Municipal Natural Science Foundation (nr. 7132168).
Lasă un răspuns