Durere de spate ascuțită, pe partea stângă – slăbiciune bilaterală a picioarelor – discopatie degenerativă – Dx?
On septembrie 18, 2021 by adminCAZUL
O femeie în vârstă de 84 de ani a venit la departamentul de urgență (ED) cu dureri de spate ascuțite pe partea stângă pe care le avea de 4 zile. Durerea a iradiat către șoldurile posterioare atunci când stătea în picioare. Ea a spus că își simțea tot corpul dureros și că avea slăbiciune în ambele picioare.
Pacienta avea antecedente de hipertensiune arterială, boală coronariană și stenoză aortică; primise o valvă aortică bioprotetică cu 7 ani în urmă. Nu era imunocompromisă și nu primea steroizi, dar lua docusat, oxibutinină, carvedilol, amlodipină, atorvastatină, furosemid, rivaroxaban și o multivitamină. Examenul fizic, semnele vitale și hemogramă completă (CBC) erau normale. O radiografie a coloanei lombare a arătat o boală degenerativă articulară/discală și spondiloză la L4-L5 și L5-S1. Pacienta a fost trimisă acasă cu oxicodonă/acetaminofen 5 mg/325 mg la fiecare 6 ore, la nevoie, pentru durere și i s-a spus să se prezinte la medicul ei de familie (MF).
Șase zile mai târziu, pacienta a mers să-și vadă MF și i-a spus că simptomele nu s-au ameliorat. Ea era afebrilă și tensiunea arterială era de 150/80 mm Hg. Forța ei musculară era de 4/5 cu flexia șoldului bilateral; restul forței sale era de 5/5. Nu exista sensibilitate paraspinală lombară, iar testul de ridicare a piciorului drept a fost negativ. Nu au fost observate alte deficite neurologice. PF a prescris kinetoterapie la domiciliu cu un terapeut licențiat, care a constat în exerciții de întindere și exerciții active și dinamice pentru a îmbunătăți amplitudinea de mișcare a pacientei. Ea a comandat, de asemenea, imagistică prin rezonanță magnetică (RMN) lombară în ambulatoriu.
DIAGNOSTICUL
Aproximativ 3 săptămâni mai târziu, RMN-ul pacientului a evidențiat osteomielită/discutită la nivelul L3-L4 și stenoză tricompartimentală severă de la L2-L3 până la L4-L5. La o zi după ce a primit rezultatele – și la aproximativ o lună după ce s-a prezentat pentru prima dată la Urgențe – pacientul a fost internat în spital. Era afebrilă, iar tensiunea arterială era de 148/75 mm Hg. Examenul fizic nu a evidențiat nicio leucocitoză sau deficite neurologice, dar a prezentat un suflu sistolic de la valva aortică.
Avea o viteză de sedimentare a eritrocitelor (VSG) de 77 mm/oră (interval normal pentru femei, <30 mm/oră) și nivelul proteinei C reactive (CRP) era de 5,88 mg/dL (<.50 mg/dL indică un risc mediu pentru boli cardiovasculare). S-a efectuat o ecocardiogramă transesofagiană și nu a existat niciun semn de vegetație sau trombi. Cu toate acestea, hemoculturile au fost pozitive pentru Streptococcus salivarius – o bacterie care se găsește pe placa dentară umană – despre care am stabilit că a fost cauza osteomielitei.
Din câte știm noi, nu au existat alte rapoarte de caz care să descrie S. salivarius ca fiind cauza osteomielitei fără endocardită concomitentă.
DISCUȚII
Durerile de spate reprezintă o problemă comună și costisitoare în rândul pacienților din asistența medicală primară. Mai mult de două treimi dintre adulți suferă de dureri lombare la un moment dat, în principal fără afecțiuni maligne sau deficite neurologice subiacente.1,2 Durerea lombară acută este adesea de natură mecanică (97%); cu toate acestea, alte cauze, inclusiv infecția, pot fi de vină (TABEL).1 Majoritatea durerilor lombare acute se vor ameliora cu un tratament conservator și pacienții au nevoie doar de reasigurarea unui prognostic favorabil, dar 20% dintre pacienți pot dezvolta dureri lombare cronice.2
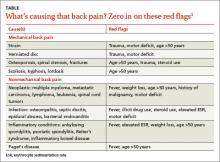
Abordarea diagnostică a durerii lombare variază foarte mult.3 Unele date indică faptul că imagistica precoce a durerii de spate poate duce la teste de urmărire inutile, expunere la radiații, intervenții chirurgicale inutile, „etichetarea” pacientului și creșterea costurilor asistenței medicale, toate acestea sugerând că imagistica de rutină nu ar trebui să fie urmărită în cazul durerii lombare acute.4
Semnele de alarmă pentru durerea lombară acută care justifică imagistica includ vârsta >50 de ani, febră, scădere în greutate, VSG crescută, antecedente de malignitate, traumatisme, deficite motorii, utilizarea de steroizi sau de droguri ilicite și litigii.1 Dacă nu s-a făcut deja, este, de asemenea, important să se solicite o hemogramă, ESR și CRP pentru pacienții cu oricare dintre aceste semnale de alarmă.
Studiile imagistice sunt importante, dar corelația clinică este crucială, deoarece imagistica poate dezvălui anomalii ale discului chiar și la pacienții sănătoși, asimptomatici.5 Tomografia computerizată sau IRM este indicată pentru pacienții cu deficite neurologice sau semne de tensiune la nivelul rădăcinilor nervoase, dar numai dacă un pacient este un potențial candidat pentru intervenție chirurgicală sau injecție epidurală de steroizi.6,7 Dacă suspectați o infecție (cum ar fi spondilodizita sau osteomielita), diagnosticarea rapidă a afecțiunii este esențială.
Pacientul nostru a avut 2 stegulețe roșii (vârsta >50 de ani și VSG ridicată) care ne-au ajutat să ajungem la un diagnostic improbabil de osteomielită lombară cu S. salivarius ca și cauză. Boala degenerativă a coloanei vertebrale observată la radiografie ar fi putut întârzia diagnosticul pacientului nostru. Dacă pacientei noastre i s-ar fi efectuat mai devreme un test ESR sau CRP sau dacă ar fi fost efectuate mai devreme alte investigații imagistice (având în vedere slăbiciunea ei musculară proximală), diagnosticul corect ar fi fost pus mai repede și tratamentul adecvat ar fi fost oferit mai devreme.
.
Lasă un răspuns