Cancer colorectal: Open Access
On octombrie 9, 2021 by adminCuvintele cheie
Chirurgie asistată manual; Laparoscopie; Chirurgie colorectală; Colectomie; Cancer de colon
Introducere
Deși prima colectomie laparoscopică asistată a fost raportată în 1991 , numărul de proceduri laparoscopice la nivelul colonului a rămas o minoritate a rezecțiilor colonice. Acest lucru a fost atribuit faptului că colectomia laparoscopică este dificilă din punct de vedere tehnic și necesită o curbă lungă de învățare. Prin urmare, chirurgia laparoscopică asistată de mână (HALS) a fost susținută ca o alternativă utilă la chirurgia laparoscopică a colonului și a fost introdusă ca o tehnică hibridă care permite introducerea mâinii nondominante a chirurgului în abdomen prin intermediul unui port special pentru mână, menținând în același timp pneumo peritoneul . Aceasta permite vizualizarea laparoscopică, ajută la disecție, retracție și plasarea instrumentelor laparoscopice. În acest sens, HALS combină avantajele chirurgiei deschise – cu mâna nondominantă a chirurgului în interiorul abdomenului – și pe cele ale tehnicilor minim invazive. O mână în interiorul abdomenului restabilește într-adevăr senzația de feedback tactil – care lipsește în chirurgia laparoscopică -, permite disecția și retragerea în siguranță a degetelor și îmbunătățește coordonarea mână-ochi. Toți acești factori pot juca un rol important în reducerea timpului operator .
HALS este în continuare recomandată în procedurile laparoscopice care necesită o incizie pentru a prelua specimenul rezecat, ca în cazul rezecției colonice. O astfel de incizie, care se face de obicei la sfârșitul procedurilor laparoscopice, poate fi utilizată mai devreme, la începutul operației, pentru a plasa un port de mână care să permită chirurgului să treacă mâna sa nondominantă pentru a facilita disecția și a reduce astfel timpul operator .
Tehnica de colectomie sigmoidă laparoscopică asistată manual (HAL) este descrisă aici ca un exemplu de chirurgie laparoscopică asistată manual. Această tehnică a fost introdusă ca o „punte” spre chirurgia colorectală total laparoscopică.
Indicații pentru colectomia sigmoidală
Indicațiile pentru colectomia sigmoidală laparoscopică asistată manual sunt similare cu cele ale metodei deschise convenționale. Tehnica poate fi oferită tuturor nou-veniților cu orice patologie sigmoidiană care necesită rezecție. Cele mai frecvente indicații în regiunea autorului sunt tumorile sigmoidiene, fie benigne, fie maligne, volvulusul sigmoidian și, mai rar, boala diverticulară.
Pregătirea preoperatorie
Se efectuează investigații sanguine preoperatorii de rutină, radiografie toracică și ECG. Bilanțul de stadializare include tomografie computerizată (CT) a toracelui, abdomenului și pelvisului, colonoscopie și biopsie a leziunii pentru a confirma diagnosticul. Este de preferat să se pregătească două unități de concentrat de globule roșii. Deși pregătirea intestinală preoperatorie pentru chirurgia colonului este foarte dezbătută, pregătirea intestinală mecanică este de obicei administrată cât mai devreme posibil în ziua dinaintea intervenției chirurgicale pentru a evita balonarea gazoasă a colonului, care poate crea dificultăți tehnice în timpul intervenției chirurgicale.
La pacienții cu adenocarcinom sigmoidian, dacă tumora nu este vizibilă pe tomografia computerizată se recomandă tatuarea tumorii cu cerneală de India la colonoscopie înainte de operație. Acest lucru este de o importanță vitală mai ales în cazul în care urmează să se efectueze colectomia laparoscopică asistată și nu manual. De asemenea, se prescrie profilaxia anti-DVT sub formă de heparină cu greutate moleculară mică și se administrează antibiotice profilactice în sala de operație în timpul inducerii anesteziei. Combinația de cefuroximă 750 mg și metronidazol 500 mg este administrată ca o singură doză în majoritatea cazurilor. În unele cazuri, se administrează alte două doze la 8 și 16 ore postoperator.
Instrumente necesare
Un număr de instrumente sunt necesare pentru a efectua cu succes o colectomie laparoscopică asistată manual:
– Port de mână: autorul a fost instruit să utilizeze Lap Disc (Ethicon Endosurgery, Cincinnati, Ohio, SUA). Dimensiunea necesară (mică, medie sau mare) depinde de grosimea și conturul peretelui abdominal al pacientului. Lap Disc este format din trei inele de plastic suprapuse, interconectate de o membrană din cauciuc siliconic (figura 1). Inelul flexibil de jos are o memorie care îi permite să fie introdus perfect în cavitatea abdominală. Cele două inele rigide de sus și de mijloc se blochează împreună prin intermediul unui angrenaj glisant și sunt răsucite pentru a se închide în sensul acelor de ceasornic pentru a menține presiunea gazului peritoneal, creând ceea ce se numește „supapa irisului” a cărei deschidere poate fi reglată în mod continuu. Trebuie evitată strângerea excesivă a deschiderii. Pentru a deschide discul, inelul superior se ridică și se rotește ușor în sensul acelor de ceasornic mai întâi pentru a elibera angrenajele, apoi se rotește încet în sens invers acelor de ceasornic.
Figura 1: Părțile LapDisc; 3 inele de plastic care sunt interconectate de o membrană de silicon.
– Generatorul electrochirurgical: utilizarea bisturiului armonic (Ethicon Endosurgery, SUA) sau a ligaturii (Tyco, SUA) depinde în întregime de preferința și discreția chirurgului.
– Două-trei trocare de unică folosință de 12 mm și 10 mm.
– Capsatoare Endo (Ethicon Endosurgery, Cincinnati, Ohio, SUA): două tăietoare liniare articulate endoscopice de 45 mm cu reîncărcări vasculare și reîncărcări albastre.
– Capsatoare circulare de chirurgie deschisă.
Procedură
Postura pacientului și configurația sălii de operație
Sub anestezie generală cu intubație endotraheală, pacientul este așezat în decubit dorsal pe masă, cu ambele brațe strânse în lateral pentru a lăsa mai mult spațiu de mișcare chirurgului și asistentului. Picioarele pacientului sunt așezate plat și separate pentru a facilita trecerea transanală a capsatoarelor circulare pentru anastomoza colo-rectală într-o etapă ulterioară a procedurii. Astfel, nu mai este nevoie de poziția Lloyd- Davies, care poate să nu fie necesară. Odată indusă anestezia, se introduc o sondă nazogastrică și un cateter urinar, ambele putând fi îndepărtate la sfârșitul operației.
Cirurgul principal stă în picioare pe partea dreaptă a pacientului, iar asistentul/ cameramanul său în partea stângă a pacientului. Cele două monitoare (primar și secundar) sunt plasate pe partea laterală a picioarelor pacientului pentru a permite atât chirurgului cât și asistentului cele mai bune și optime vederi pe ecran.
Plasarea portului de mână
După pregătirea abdomenului și a perineului cu soluție sterilizantă, abdomenul și picioarele sunt șterse cu un prosop. Se marchează o incizie verticală pe linia mediană (lățimea de 4 degete) ca loc de introducere a portului de mână. Această incizie de 6-7 cm pe linia mediană, care depășește ombilicul, este adâncită prin linia albă și peritoneu până la cavitatea abdominală. Hemostaza este asigurată prin diatermie. Se plasează două fire de sutură și se atașează la clemele hemostatice pentru a permite ridicarea peretelui abdominal în timpul introducerii portului de mână și, ulterior, pentru a facilita introducerea repetată a mâinii nondominante a chirurgului. Trebuie să se aibă grijă să nu se atingă portul de mână cu clipurile. Portul de mână se introduce prin împingerea lentă a inelului flexibil în cavitatea abdominală după ce s-a ridicat peretele abdominal cu ajutorul suturilor de susținere de pe partea respectivă. Cealaltă sutură de susținere este apoi ridicată și inelul flexibil este împins încet și ușor în cavitatea abdominală. Se asigură un contact complet etanș între inelul flexibil al discului și peretele abdominal anterior. Deschiderea discului laparoscopic se strânge în sensul acelor de ceasornic în jurul unui trocar de 10-11 mm și se induce pneumoperitoneu prin insuflarea abdomenului cu CO2 la 13-15 mmHg.
Plasarea trocarilor
Se introduce un trocar de 12 mm în flancul drept sau în fosa iliacă dreaptă pentru a permite trecerea bisturiului armonic, a altor disectoare și a capsatoarelor endopatice. Un alt trocar de 10-11 mm se introduce în zona suparpubiană peste linia mediană pentru camera de luat vederi. Ocazional, poate fi necesar un al treilea port de 10 mm în flancul stâng, la nivelul ombilicului, pentru a fi folosit ca un alt port pentru cameră. Deși laparoscopul cu 300 de camere este ideal în colectomia laparoscopică, camera 00 este la fel de bună pentru a oferi vederi adecvate (figura 2).
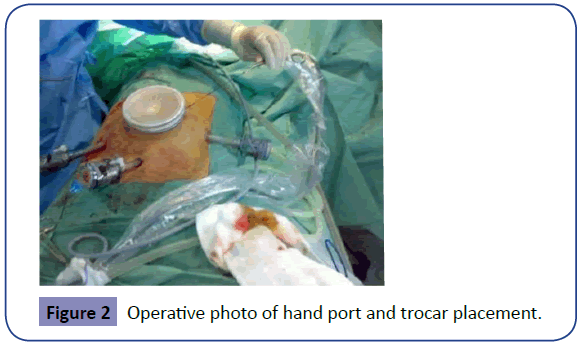
Figura 2: Fotografie operatorie a plasării portului manual și a trocarului.
Procedura
După introducerea portului și strângerea deschiderii în jurul unui trocar de 10 mm, se induce pneumoperitoneu și se trece laparoscopul. Celelalte 2-3 trocare au fost introduse în pozițiile indicate mai sus sub vizibilitate directă. Acum cavitatea abdominală este inspectată minuțios cu ajutorul laparoscopului. Trocarul este apoi îndepărtat și interiorul discului este lubrifiat cu jeleu k-y steril. Spatele lubrifiat al mâinii non-dominante (stânga) a chirurgului este introdus prin deschiderea portului în cavitatea abdominală. Organele abdominale, în special ficatul, ganglionii limfatici și întregul colon sunt palpate cu atenție și se identifică locul patologiei. Pacientul este apoi plasat în poziția Trendelenberg abruptă și înclinat spre dreapta pentru a permite deplasarea prin gravitație a anselor intestinului subțire în cadranul superior drept, cu expunerea ulterioară a câmpului chirurgical.
După confirmarea sediului patologiei, se începe disecția laterală spre medială a colonului descendent și sigmoid prin folosirea mâinii pentru a retrage colonul în sens medial și a bisturiului armonic sau a unui disector pentru a deschide reflexia peritoneală laterală la linia albă a lui Toldts. Este posibil să fie necesară o combinație de disecție contondentă și ascuțită folosind mâna stângă și bisturiul armonic prin al doilea orificiu. Deoarece colonul stâng este complet mobilizat medial, ureterul stâng și vasele gonadale trebuie identificate înainte de a continua. Disecția este continuată în sus de-a lungul colonului descendent până la flexura splenică și în jos până la rectul superior. Colonul este apoi reflectat lateral cu ajutorul mâinii pentru a permite vizualizarea colonului stâng și a mezenterului sigmoidian care, dacă este pus sub tensiune, vasele mezenterice inferioare ies în evidență pentru o identificare ușoară. Acest pedicul vascular este disecat împreună cu ganglionii limfatici care îl însoțesc folosind bisturiul armonic și este cel mai bine divizat folosind endostaplers vasculare sau cu Ligasure vessel sealer dacă este disponibil.
Disecția mediană a mezenterului este apoi continuată în planul anterior fasciei Gerota într-un mod similar folosind bisturiul armonic pentru a sigila vasele mezenterice mai mici. Se continuă astfel până când hematomul disecției laterale este evident și se ajunge la locurile de rezecție proximală și distală anticipate. Endostaplers cu reîncărcături albastre sunt apoi trecute prin al doilea trocar și folosite pentru a secționa distal colonul rectosigmoidian (figura 3). Extremitatea proximală secționată este apoi scoasă la exterior prin intermediul discului laparoscopic, care este lăsat in situ ca o acoperire protectoare a plăgii (figura 4). Capătul proximal este secționat după aplicarea unei pense intestinale moi care nu strivește, iar specimenul este trimis pentru histopatologie.
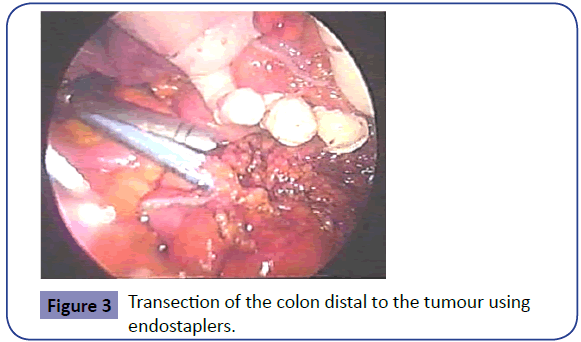
Figura 3: Transecția colonului distal față de tumoră cu ajutorul endostaplatoarelor.
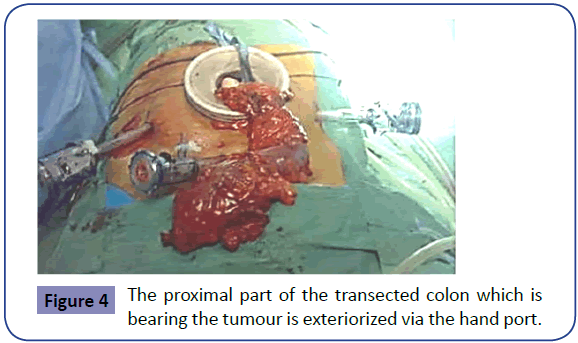
Figura 4: Partea proximală a colonului transectat care poartă tumora este exteriorizată prin portul de mână.
Se plasează nicovala unui capsator circular de mărime 29 sau 31 în capătul distal al colonului și se face o sutură de tip „purse-string” peste ea. Capătul cu sutură de pungă al colonului cu nicovala se introduce înapoi în cavitatea peritoneală. Se introduce, de asemenea, mâna stângă și se insuflă din nou abdomenul. Capătul colonului descendent cu nicovala este ținut și orientat după identificarea butucului rectal.
Mâna dreaptă dublu înmănușată a chirurgului primar este apoi folosită pentru a introduce capsatorul circular per anus, după ce un asistent efectuează o întindere a sfincterului. Sub vizibilitate laparoscopică, nicovala este atașată la trocarul capsatorului circular, menținând în același timp alinierea mezenterică anatomică (figura 5). Capsatorul circular este închis -după ce s-a asigurat că nicio altă structură nu este închisă- și tras cu ajutorul tehnicii de capsare dublă, creând anastomoza colo-rectală de la un capăt la altul. Dispozitivul de capsare este apoi retras și se testează finalizarea gogoșilor înainte de a le trimite pe acestea și porțiunea de colon rezecată pentru histopatologie. Integritatea anastomozei este testată prin umplerea pelvisului cu apă sterilă și insuflarea de aer prin anus cu ajutorul unei seringi vezicale sau a unui sigmoidoscop rigid. În cele din urmă se inspectează jgheabul paracolic pentru orice sângerare, care trebuie securizată. În funcție de discreția chirurgului, se poate introduce un drenaj de aspirație în pelvis sau în jgheabul paracolic prin portul hipogastric sau prin portul de pe flancul stâng. Abdomenul este complet dezumflat înainte de îndepărtarea tuturor trocarelor și se introduc suturi fasciale la toate locurile trocarului pentru a evita apariția unor viitoare hernii de trocar. După îndepărtarea situsului portului, se realizează o închidere masivă a plăgii de pe linia mediană (figura 6).
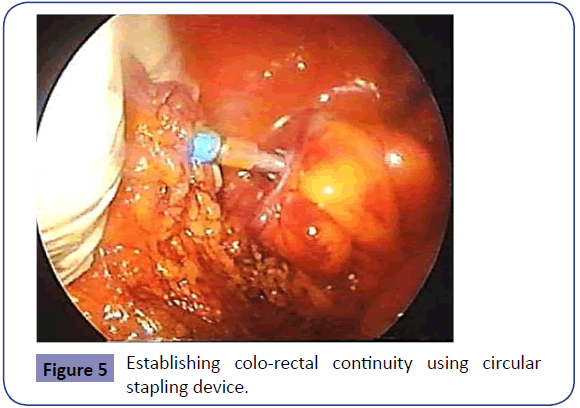
Figura 5: Stabilirea continuității colo-rectale cu ajutorul dispozitivului de capsare circulară.
Figura 6: Se închid straturile mai profunde ale situsului portului de mână.
Nota Lungimea inciziei; O lungime de un deget arătător
Îngrijiri postoperatorii
Un avantaj comun cu colectomia laparoscopică, HALS este asociat cu o utilizare redusă a narcoticelor postoperatorii . Prin urmare, analgezia intramusculară este prescrisă doar pentru 24-48 de ore. Aceasta se trece ulterior la analgezia antiinflamatorie nesteroidiană orală. Pacientului i se permit înghițituri de apă pe gură odată ce s-a recuperat complet, iar în prima zi de operație se administrează lichide orale gratuite. În a doua zi se administrează o dietă moale, iar în a treia zi se reia dieta completă. Drenajul, dacă a fost introdus, este îndepărtat atunci când conținutul este minim; de obicei în a doua sau a treia zi, iar pacientul este externat în a patra sau a cincea zi postoperatorie dacă nu au apărut complicații. Rezultatul cosmetic al procedurii este foarte acceptabil și satisfăcător mai ales pentru pacienții de sex feminin (figura 7).
Figura 7: Cicatrici operatorii ale colectomiei sigmoide HAL la 3 luni.
Discuție
HALS a fost utilizat pentru rezecția segmentară a colonului, rezecții anterioare, colectomie totală, inversarea procedurii Hartmann și proceduri rectale, cum ar fi rectopexia și rezecția abdominoperineală. Avantajele sale față de colectomia asistată laparoscopic includ explorarea, disecția și mobilizarea colonului mai ușor de realizat, precum și un control mai bun al accidentelor hemoragice, reducând astfel rata de conversie.
Nu există nicio îndoială că chirurgia colorectală HALS este mult superioară colectomiei deschise (CO), deoarece păstrează avantajele chirurgiei minim invazive. Un studiu randomizat controlat (RCT) care a comparat două grupuri de pacienți care au fost supuși la rezecții elective ale cancerului de colon drept (HALS vs. deschis) a constatat că HALS a necesitat mult mai mult timp pentru a fi efectuată, dar a dus la o pierdere de sânge semnificativ mai mică și a fost asociată cu mult mai puțină durere. În plus, pacienții din grupul HALS s-au recuperat mai repede și au avut o durată mai scurtă de spitalizare. Într-un alt RCT, HALS a fost asociat cu o perioadă de spitalizare și o lungime a inciziei semnificativ mai scurte, cu o recuperare mai rapidă a funcției gastrointestinale, cu mai puțină nevoie de analgezice și pierderi de sânge, precum și cu scoruri de durere mai mici. Mai mult, nu au existat diferențe semnificative în ceea ce privește durata operației, complicațiile sau timpul până la recuperarea completă .
În literatura de specialitate au fost publicate mai multe studii care au comparat HALS cu procedurile colo-rectale asistate laparoscopic; unele au fost RCT , iar altele au fost studii prospective non-randomizate . Studiul HALS nu a constatat nicio diferență semnificativă între cele două grupuri în ceea ce privește durata operației, lungimea inciziei, rata complicațiilor și durata șederii în spital. Cu toate acestea, au existat mai puține conversii în grupul HALS . Targarona et al. au constatat că durata operației și rezultatele clinice au fost similare, dar rata de conversie a fost mult mai mare în grupul laparoscopic . Cu toate acestea, 4 din 6 conversii în grupul laparoscopic au fost finalizate cu tehnica asistată manual. În mod similar, studiul grupului Minimally Invasive Therapy and Technology (MITT) nu a constatat nicio diferență semnificativă în ceea ce privește rata complicațiilor și rezultatul clinic pe termen lung, dar rata de conversie a fost mai mică în grupul HALS . Mai mult, nu au existat diferențe aparente în ceea ce privește timpul de recuperare a funcției intestinale, toleranța la dietă, durata șederii în spital, scorurile de durere postoperatorie sau utilizarea narcoticelor între cele două grupuri . Tjandra et al. au constatat o recoltă oncologică similară în ceea ce privește eliminarea tumorii și numărul de ganglioni limfatici recuperați între cele două grupuri . Dar, durata operației a fost semnificativ mai scurtă în grupul HALS. De asemenea, recuperarea funcției intestinale și trecerea flatusului au fost întârziate în grupul HALS. Prin urmare, acest studiu a arătat o anumită diferență în ceea ce privește recuperarea în favoarea grupului laparoscopic . Un studiu retrospectiv de mare amploare, realizat într-o singură instituție de la clinica Lahey, care a comparat colectomia sigmoidală asistată manual (n = 66) cu colectomia sigmoidală laparoscopică (n = 85) nu a evidențiat nicio diferență semnificativă între cele două grupuri în ceea ce privește recuperarea funcției intestinale (2,5 zile față de 2,8 zile), durata șederii în spital (5,2 zile față de 5,0 zile) sau complicațiile pe termen scurt, cum ar fi scurgerile anastomotice, ileusul și infecția plăgii (21% față de 23%) . Cu toate acestea, a existat o diferență semnificativă în ceea ce privește durata operației (189 min vs 203 min) și rata de conversie (0% vs 13%) în favoarea grupului HALS. Lungimea inciziei a fost, totuși, semnificativ mai mică (8,1 cm vs 6,2 cm) în grupul laparoscopic . Pe baza literaturii de specialitate analizate, se pot trage următoarele concluzii atunci când se compară HALS și chirurgia colorectală laparoscopică:
– HALS oferă beneficii minim invazive similare abordării laparoscopice cu un timp operator mai scurt și o rată de conversie mai mică.
– Ambele abordări au o rată de complicații și o durată de ședere comparabile, dar lungimea inciziei este mai mare în HALS.
– Există un nivel crescut al markerilor inflamatori cu o nevoie crescută de analgezie narcotică postoperatorie și o recuperare întârziată a funcției intestinale după HALS.
– Cu toate acestea, HALS este mai potrivită pentru pacienții obezi și în procedurile operatorii de lungă durată, cum ar fi colectomia totală.
Autorul a folosit HALS în procedurile chirurgicale colorectale ca o punte spre chirurgia total laparoscopică .Procedura a fost ușor de învățat, ușor de predat și poate fi folosită ca un „adjuvant” la chirurgia laparoscopică. În prezent, autorul folosește proceduri colorectale total laparoscopice pentru toți noii veniți, iar chirurgia asistată manual este folosită doar în cazul în care apar dificultăți sau pentru a accelera procedura. Deoarece toate aspectele controversate din jurul chirurgiei colorectale asistate manual au fost abordate , procedura HALS poate fi considerată ca un armament suplimentar în mâna chirurgilor laparoscopici care efectuează proceduri colorectale.
Concluzie
Colectomia sigmoidală HAL combină avantajele laparoscopiei (minim invazive), precum și pe cele ale chirurgiei deschise convenționale, cu restabilirea senzației de feedback tactil, disecția sigură a degetelor și controlul rapid al accidentelor hemoragice. Deoarece este necesară o plagă abdominală la sfârșitul procedurii de colectomie total laparoscopică pentru prelevarea specimenului, acest acces poate fi foarte bine realizat și utilizat la începutul procedurii, facilitând astfel disecția și reducând durata operației. Cu această procedură hibridă, curba de învățare este foarte scurtă, deoarece majoritatea problemelor tehnice – cum ar fi manipularea colonului lung și ligatura vaselor mari multiple – care sunt asociate cu colectomia laparoscopică sunt depășite. Chirurgia laparoscopică asistată manual este recomandată ca un adjuvant și o „punte” către procedurile total laparoscopice.
Conflict de interese
Autorul nu are niciun conflict de interese sau divulgare financiară de declarat. Cu toate acestea, autorul a condus ateliere de chirurgie laparoscopică asistată manual care au fost sponsorizate de Ethicon Endosurgery (Johnson and Johnson Middle East).
- Cooperman AM, Katz V, Zimmon D, Botero G (1991) Laparoscopic colon resection: Un raport de caz. J Laparoendosc. Surg1: 221-24.
- Meshikhes AWN (2010) Controversy of hand assisted laparoscopic colorectal surgery. World J Gastroenterol16:5662-8
- Targarona EM, Gracia E, Rodriguez M, Cerdan G, Balague C,et al. (2003)Hand assisted laparoscopic surgery. Arch Surg138:133-141.
- Jakimowicz JJ (2000) Will advanced laparoscopic surgery go hand-assisted? SurgEndosc14: 881-882.
- Katkhouda N, Lord RV (2000) Once more, with feeling: handoscopy or the rediscovery of the virtues of the surgeosn’s hand. SurgEndosc14:985-986.
- Guller U, Jain N, Hervy S, Purves H, Pietrobone R (2003) Laparoscopic vs. open colectomy: outcomes comparison based on large nationwide database. Arch Surg138:1179-86.
- Chung CC, Ng DC, Tsang WW, Tang WL, Yau KK,et al. (2007) Laparoscopie laparoscopică asistată manual versus colectomie dreaptă deschisă: un studiu controlat randomizat. Ann Surg246:728-733.
- Kang JC, Chung MH, Chao PC, Yeh CC, Hsiao CW,et al. (2004) Hand-assisted laparoscopic colectomy vs open colectomy: a prospective randomized study. SurgEndosc18:577-581.
- HALS Study Group (2000) Hand-assisted laparoscopic surgery vs standard laparoscopic surgery for colorectal disease. SurgEndosc14:896-901.
- Polle SW, van Berge Henegouwen MI, Slors JF, Cuesta MA, Gouma DJ (2008) Proctocolectomia reparatorie laparoscopică totală: există avantaje în comparație cu abordările deschise și asistate manual? Dis Colon Rectum51:541-548.
- Marcello PW, Fleshman JW, Milsom JW, Read TE, Arnell TD,et al. (2008) Hand-assisted laparoscopic vs. laparoscopic colorectal surgery: a multicenter, prospective, randomized trial. Dis Colon Rectum51:818-826.
- Targarona EM, Gracia E, Garriga J, Marti´nez-Bru C, Cortes M,et al.(2002) Studiu prospectiv, randomizat, care compară colectomia laparoscopică convențională cu colectomia laparoscopică asistată manual: aplicabilitate, rezultate clinice imediate, răspuns inflamator și costuri. SurgEndosc16: 234-239.
- Tjandra JJ, Chan MK, Yeh CH (2008) Laparoscopic- vs. hand-assisted ultralow anterior resection: a prospective study. Dis Colon Rectum51:26-31.
- Hassan I, You YN, Cima RR, Larson DW, Dozois EJ,et al. (2008) Hand-assisted versus laparoscopic-assisted colorectal surgery: Modele de practică și rezultate clinice într-o practică colorectală minim-invazivă. SurgEndosc. 22:739-743.
- Meshikhes AWN, El Tair M, Al Ghazal T (2011)Hand-assisted laparoscopic colorectal surgery: initial experience of a single surgeon.Saudi J Gastroenterol17:16-9.
Lasă un răspuns