Red Flags in Spinal Conditions
On Novembro 12, 2021 by adminEditor original – Anna Butler, Fiona Stohrer e Katherine Moon como parte do Projeto de Reabilitação Espinhal da Universidade de Nottingham
Top Contributors – Katherine Moon, Fiona Stohrer, Anna Butler, Rachael Lowe e Naomi O’Reilly
Introdução
Apesos clínicos que aumentam o nível de suspeita de que existe uma condição médica séria que se apresenta como comum, não séria, de doença músculo-esquelética, são comumente descritos como bandeiras vermelhas.
Orientações internacionais para avaliação da dor lombar e da dor no pescoço são capazes de descartar patologia grave e identificar bandeiras vermelhas. As bandeiras vermelhas são características da avaliação subjetiva e objetiva de um paciente que se pensa colocá-las em um risco maior de patologia grave e justificar o encaminhamento para testes diagnósticos adicionais. Muitas vezes destacam condições não mecânicas ou patologias de origem visceral e podem ser contra-indicações a muitos tratamentos de Fisioterapia.
Embora as bandeiras vermelhas tenham um papel válido a desempenhar na avaliação e diagnóstico, elas também devem ser usadas com cautela, uma vez que têm pouca precisão diagnóstica e as questões da bandeira vermelha não são usadas de forma consistente em todas as diretrizes, portanto, é responsabilidade de cada profissional se conscientizar sobre elas. Outras diretrizes recomendam até mesmo o encaminhamento imediato para a realização de exames de imagem se houver algum sinal vermelho presente, o que poderia levar a muitos encaminhamentos desnecessários se os médicos não raciocinassem clinicamente o seu encaminhamento.
Veja também Mascaradores da Coluna Vertebral
História das Bandeiras Vermelhas
O papel dos Fisioterapeutas na identificação das bandeiras vermelhas tem mudado à medida que os Fisioterapeutas se tornam cada vez mais o primeiro ponto de contato dos pacientes com um profissional de saúde. No livro de McKenzies de 1990 ele afirma que “o paciente, uma vez examinado pelo médico, deve ter sido excluída qualquer patologia inadequada”. Dentro do sistema de saúde atual, os pacientes podem nem ter sido atendidos por um médico antes de se apresentarem a um Fisioterapeuta, já que há mais espaço para o auto encaminhamento e clínicas privadas. O termo “bandeira vermelha” foi usado pela primeira vez pelo Clinical Standards Advisory Group em 1994. No entanto, marcadores similares de alto risco datam de Mennell, em 1952, e Cyriax, em 1982.
Epidemiologia das Bandeiras Vermelhas
É difícil obter um quadro exato da epidemiologia das bandeiras vermelhas, pois depende muito do nível de documentação por parte dos clínicos. Um estudo de dor lombar sugeriu que “a documentação das bandeiras vermelhas flags era abrangente em algumas áreas (idade superior a 50 anos, disfunção vesical, histórico de câncer, supressão imunológica, dor noturna, histórico de trauma, anestesia de sela e neurológica das extremidades inferiores deficit), mas faltando em outras (perda de peso, infecção recente e febre/lesões)”.
>
Tabela que mostra a distribuição das condições dos pacientes com dor lombar presentes com
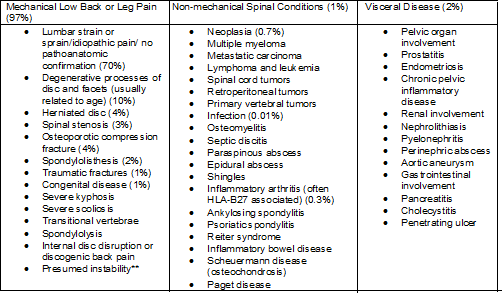
Figuras entre parênteses indicam percentagens estimadas de pacientes com estas condições entre todos os pacientes adultos com sinais e sintomas de dor lombar. As porcentagens podem variar substancialmente de acordo com a demografia.
Avaliação subjetiva
Os clínicos devem estar cientes dos principais sinais e sintomas associados a condições médicas graves que causam dor nas costas e desenvolver um sistema para avaliar continuamente a presença dessas condições. Eles também devem considerar o contexto da bandeira vermelha.
Age
No Reino Unido, a idade acima de 55 anos é considerada uma bandeira vermelha, isto porque acima desta idade, particularmente acima de 65 anos, as chances de ser diagnosticado com muitas patologias graves, tais como cânceres, aumentam.
História de cancro
A história de cancro do paciente e também a história familiar de cancro deve ser estabelecida, particularmente num familiar de primeiro grau, como um pai ou irmão. As formas mais comuns de câncer metastático são: mama, pulmão e próstata.
Os sinais de alerta mais comuns de câncer são:
- Mudança nos hábitos intestinais ou da bexiga
- Paras que não cicatrizam
- Sangria ou descarga anormal
- Engrossamento ou inchaço no peito noutro local
- Indigestão ou dificuldade em engolir
- Mudança anterior de verruga ou verruga
- Tosse ou rouquidão da vagina
Perda de peso inexplicável
Depende do peso anterior de um paciente e às vezes é mais útil considerar a perda de peso percentual. Uma perda de peso de 5% ou mais dentro de um período de 4 semanas é um indicador aproximado de quando uma perda de peso inexplicável deve causar alarme.
Pain
- Dores constantes – Isto precisa de ser uma dor verdadeira e constante que não varie num período de 24 horas.
- Dores torácicos – A região torácica é a região mais comum para metástases.
- Dores nocturnos graves – Esta pode estar ligada a uma história objectiva se os sintomas do paciente se manifestarem quando este está deitado ou quando não suporta peso.
- Dores abdominais e mudança de hábitos intestinais, mas sem mudança de medicação – Uma mudança de hábitos intestinais pode ser uma bandeira vermelha para cauda equina.
Responsividade à Terapia Prévia
Esta também pode ser considerada uma bandeira amarela e deve ser tomada com cautela, pois muitos pacientes sofrem de dores episódicas na parte inferior das costas e pescoço. No entanto, os pacientes que inicialmente respondem ao tratamento e depois têm uma recaída podem ser motivo de preocupação.
Outros
- Sistencialmente indisposto
- Pinos e agulhas bilaterais
- Trauma – queda de altura, acidente de trânsito ou combate
- Uma história médica passada de tuberculose ou osteoporose
- Fumar – Tem efeitos adversos na circulação, diminuindo assim o fornecimento nutricional que chega ao disco intervertebral e vértebras. Com o tempo isto leva à degeneração destas estruturas e, portanto, à instabilidade que pode causar dor lombar. Também tem sido sugerido que a tosse regular, que se muitas vezes associada ao tabagismo, também pode levar ao aumento do stress mecânico na coluna vertebral
- Cauda Equina Symptoms: retenção urinária, incontinência fecal, ciática unilateral ou bilateral, redução da elevação da perna direita e anestesia da sela
Histórico Objetivo
A avaliação subjetiva fornecerá ao terapeuta a maioria das informações necessárias para esclarecer a causa dos sintomas A avaliação objetiva precisa ser suficientemente completa para assegurar que, se presente, as bandeiras vermelhas sejam manejadas adequadamente. Sugere que um total de 44 itens no exame objetivo pode ser considerado como bandeiras vermelhas
Aspecto físico
O terapeuta deve determinar se o paciente está indisposto objetivamente, porém este é um conceito muito subjetivo. Os seguintes sinais podem indicar que o paciente tem uma patologia grave sistêmica.
- Palidez/lavagem
- Sweating
- Tez alterada: sebo/jaudado
- Tremor/agitação
- Cansado
- Desfasado/bochecha
- Halitose
- Vestuário de boa adaptação
Deformidade da coluna vertebral
Deformidade da coluna vertebral com espasmo muscular e grave limitação de movimento são sugeridos como indicadores chave de patologia grave da coluna vertebral. O início rápido de uma escoliose pode ser indicativo de um osteoma ou osteoblastoma, no entanto isso pode não ser evidente em pé. Os movimentos fisiológicos são muitas vezes necessários para determinar uma escoliose de início rápido. Alguns tumores vertebrais podem ser suficientemente grandes para serem vistos ou sentidos. O inchaço e a sensibilidade podem ser o primeiro sinal de um tumor. Também é comum que os tumores vertebrais limitem os movimentos fisiológicos.
Músculo Espasmo
Sinónimo sugerido de dor na coluna vertebral, sendo por isso difícil determinar se está associado a uma patologia de bandeira vermelha. Se uma patologia grave da coluna vertebral estiver presente, o espasmo muscular pode ser suficientemente grave para ser uma causa de escoliose na coluna vertebral. A correlação entre espasmo muscular, dor e outras medidas clínicas objetivas, entretanto, são pouco suportadas por fortes evidências.
Avaliação neurológica
Patientes que relatam sinais neurológicos na avaliação subjetiva requerem uma avaliação neurológica. Um déficit neurológico é raramente o primeiro a apresentar sintomas em um paciente com patologia espinhal grave, entretanto 70% dos pacientes terão um déficit neurológico no momento do diagnóstico. Dermatomas, miotomas e reflexos devem ser examinados. As vias motoras superiores dos neurónios também devem ser examinadas através do reflexo extensor plantar (Babinski), clonus e hoffmans. Se for rápido, pode indicar uma patologia do neurônio motor superior.
Testes de diagnóstico
No diagnóstico diferencial de condições espinhais graves devemos entender os melhores testes para cada patologia espinhal e/ou agrupamentos de testes. Os melhores testes são: confiáveis, de baixo custo, com resultados validados e alta precisão diagnóstica, ou seja, ponto específico e sensibilidade).
- Especificidade – É a percentagem de pessoas que apresentam resultados negativos para uma doença específica num grupo de pessoas que não têm a doença
- Sensibilidade – É a percentagem de pessoas que apresentam um teste positivo para uma doença específica num grupo de pessoas com a doença
- Taxa de Probabilidade = A Taxa de Probabilidade (LR) é a probabilidade de que um determinado resultado do teste seja esperado num paciente com o distúrbio alvo, em comparação com a probabilidade de que esse mesmo resultado seria esperado num paciente sem o distúrbio alvo
- Sensibilidade alta e LR BAIXA = RULE OUT pessoas que não têm a doença
- Especificidade alta e LR ALTA = RULE IN pessoas que têm a doença
Fractura
Lombar coluna vertebral
Tabela para mostrar sensibilidade, especificidade, e rácios de verosimilhança das informações subjetivas no diagnóstico de fratura lombar
| Índice subjetivo | Sensibilidade (%) | Especificidade (%) | Rácios de verosimilhança positiva (%) | Rácios de verossimilhança negativa (%) |
|
História de trauma maior |
||||
| Dor e sensibilidade | 0.60 | 0.91 | 6.7 | 0.44 |
| Tenderness | ||||
| Idade >50 anos | ||||
| Idade >52 | 0.95 | 0.39 | 1.55 | 0.13 |
| Feminino | ||||
| Uso de corticosteróides |
| Resultados agrupados | Sensibilidade (%) | Especificidade (%) | Rácio de verossimilhança positiva (%) | Rácio de verossimilhança negativa (%) |
| 1 de 5 | 0.97 | 0,06 | 1,04 | 0,43 |
| 2 de 5 | 0,95 | 0,34 | 1,43 | 0.16 |
| 3 de 5 | 0,76 | 0,69 | 2,45 | 0,34 |
| 4 de 5 | 0.37 | 0,96 | 9,62 | 0,66 |
| 5 de 5 | 0,03 | 1 | 7.63 | 0,98 |
Para testar objectivamente uma fractura por compressão na coluna lombar, o examinador fica atrás do paciente. O paciente fica de pé de frente para um espelho para que o examinador possa medir a sua reacção. Todo o comprimento da coluna vertebral é examinado usando percussão de punho fechado e firme. É positivo quando o paciente se queixa de uma dor aguda e repentina.
| Teste de diagnóstico | Sensibilidade (%) | Especificidade (%) | Positivo Razão de Probabilidade (%) | Razão de Probabilidade Negativa (%) |
| Teste de Percussão | 87.5 | 90,0 | 8,8 | 0,14 |
Cervical Spine
Na coluna cervical pode ser usada a regra canadense C-Spine para identificar quando as pessoas devem ser enviadas para radiografia.
Câncer
Mostra sensibilidade, especificidade e proporções de probabilidade para sinais e sintomas que possam indicar câncer
| Índice subjetivo | Sensibilidade (%) | Especificidade (%) | Rácio de verosimilhança positiva (%) | Rácio de verosimilhança negativa (%) |
| Idade >50 | ||||
| História anterior de cancro | ||||
| Não melhora em um mês de terapia | ||||
| Sem alívio do descanso na cama > |
>0.90 | 0,46 | ||
| Duração superior a um mês | > | |||
| Perda de peso inexplicável > |
0.15 | 0.94 | 2.59 | 0.90 |
Espondilite Anquilosante
Mostra sensibilidade e especificidade da informação da avaliação subjectiva em relação à Espondilite Anquilosante
| Índice subjetivo | Sensibilidade (%) | Especificidade (%) |
| Idade de início <40 | 1.00 | 0.07 |
| Dor não aliviada pela supina | 0.80 | 0.49 |
| Rigidez matinal das costas | 0.64 | 0,59 |
| Duração da dor >3 meses | 0,71 | 0.54 |
| Expansão do peito < ou igual a 2,5cm | 0,09 | 0,99 |
| 4 de 5 dos acima mencionados | 0.23 | 0,82 |
Cauda Equina
Mostra sensibilidade e especificidade dos sinais e sintomas associados à cauda equina.
| Índice subjetivo | Sensibilidade (%) | Especificidade (%) |
| Sintomas rápidos em 24 horas | 0.89 | |
| História das dores nas costas | 0.94 | |
| Retenção urinária | 90 | |
| Perda do tom de esfíncter | 80 | |
| Sacro perda de sensibilidade | 85 | |
| Fraqueza da extremidade inferior ou perda da marcha | 84 | |
| Tonalidade anal anormal | 1 | 0.95 |
| Alteração da sensação perineal | 1 | 0,67 |
Raciocínio Clínico
O uso de bandeiras vermelhas não deve substituir o raciocínio clínico, mas sim ser usado como coadjuvante do processo. Uma bandeira vermelha solitária não forneceria necessariamente uma forte indicação de patologia grave. Ela deve ser considerada no contexto da história de uma pessoa e dos resultados do exame.
A má atribuição inadequada de sintomas insidiosos a um evento traumático é comum e pode ser enganosa. O raciocínio clínico é tão bom quanto as informações em que se baseia, indicando a importância do questionamento exaustivo na avaliação subjetiva.
Os três tipos de erros que podem ocorrer no raciocínio clínico incluem:
- Percepção ou elicitação de pistas
- Conhecimento factual incompleto
- Maplicação incorrecta de factos conhecidos a um problema específico
No processo de raciocínio clínico, o terapeuta deve determinar se existem inferências lógicas em relação às informações que estão a receber do paciente. O terapeuta não deve ser tranquilizado pelo fato de investigações anteriores serem relatadas como normais. Nos estágios iniciais, a patologia espinhal grave é difícil de detectar e a perda de peso nem sempre será evidente nestes estágios iniciais.
Red Herrings para patologia espinhal grave pode incluir estenose espinhal, edema de membros inferiores, compressão das raízes nervosas, neuropatia periférica, mielopatia cervical, alcoolismo, diabetes, EM e UMND. Devido à abundância de errantes vermelhos que podem estar presentes, é importante que o terapeuta interprete as bandeiras vermelhas no contexto da condição atual do paciente e não singularmente.
Gerenciamento das bandeiras vermelhas
Se as bandeiras vermelhas forem identificadas na coluna vertebral, o terapeuta deve primeiro considerar se o encaminhamento posterior é apropriado. Se grave o suficiente, o terapeuta pode se referir a Acidente e Emergência, como no caso da síndrome cauda equina e fraturas. Caso contrário, podem ser obtidas outras opiniões médicas especializadas, que podem ser encaminhadas para uma clínica especializada em coluna.
A falha para melhorar após um mês é uma bandeira vermelha e o paciente pode ser encaminhado de volta para o médico de família para o tratamento continuado e outros testes diagnósticos, conforme necessário. O médico de clínica geral poderá encaminhar o paciente para fazer radiografias, TC/MRI, testes sanguíneos ou estudos de condução nervosa. Tem sido sugerido que para reduzir a taxa de falsos alarmes, o paciente deve ser encaminhado de volta ao GP em primeira instância para realizar mais investigações, conforme necessário, antes que sejam realizadas imagens mais avançadas.
Documentação
Após o encaminhamento, as bandeiras vermelhas devem ser reconhecidas nas notas, pois isso indicará contra-indicação à fisioterapia. A documentação fisioterapeuta das bandeiras vermelhas nos EUA demonstrou que 8 das 11 bandeiras vermelhas foram documentadas 98% do tempo, conforme visto abaixo:
- Imais de 50 anos
- Disfunção vesical
- História de cancro
- Imunossupressão
- Dores nocturnos
- História de trauma
- Anestesia de faixa
- Déficit neurológico das extremidades inferiores
Bandeiras vermelhas que não foram documentadas rotineiramente incluídas:
- Perda de peso
- Infecção recente
- Febre/lesões
Em comparação com estes dados nos EUA, a Escócia empreendeu uma revisão da documentação das bandeiras vermelhas em 2147 episódios de cuidados. A investigação decorreu em duas fases, entre Maio e Junho de 2008 e Janeiro e Fevereiro de 2009). Os terapeutas receberam uma ferramenta on-line para informá-los a respeito das bandeiras vermelhas mais comuns Os resultados relataram que, na primeira fase, 33% das bandeiras vermelhas foram documentadas e, desses 33%, 54% eram sintomas de cauda equina. Em comparação, dentro da segunda fase, a taxa de documentação subiu para 65% para as bandeiras vermelhas e, dentro destas, 84% registaram cauda equina. Apesar da documentação ter melhorado, ainda restou 1 em cada 5 terapeutas que não documentaram as bandeiras vermelhas. De todas as questões de bandeira vermelha investigadas, o HIV/abuso de drogas foi a bandeira vermelha menos documentada
- 1.0 1.1 Finucane L. An Introduction to Red Flags in Serious Pathology (Introdução às Bandeiras Vermelhas na Patologia Séria). Physioplus 2020.
- Koes B, van Tulder M, Lin C, Macedo L, McAuley J, Maher C. Uma visão geral actualizada das directrizes clínicas para o tratamento das dores lombares não específicas nos cuidados primários. Revista Europeia da Coluna Vertebral. 2010;19(12):2075-94.
- Childs, J.D., Cleland, J.A., Elliott, J.M., Teyhen, D.S., Wainner, R.S., Whitman, J.M., Sopky, B.J., Godges, J.J., Flynn, T.W., Delitto, A. e Dyriw, G.M., 2008. Dor no pescoço: diretrizes de prática clínica ligadas à Classificação Internacional de Funcionamento, Deficiência e Saúde da Seção Ortopédica da Associação Americana de Fisioterapia. Journal of Orthopaedic & Sports Physical Therapy, 38(9), pp.A1-A34.
- Henschke N, Maher C, Ostelo R, de Vet H, Macaskill P, Irwig L. Red flags to screen for malignancy in patients with low-back pain. Cochrane Database of Systematic Reviews. 2013(2).
- 5.0 5.1 Premkumar A, Godfrey W, Gottschalk MB, Boden SD. Red Flags for Low Back Pain Are Not Always Are Really Red. J Bone Jt Surg. 2018;100(5):368-74.
- Downie A, Williams C, Henschke N, Hancock M, Ostelo R, de Vet H, et al. Red flags to screen for malignancy and fracture in patients with low back pain: systematic review. British Medical Journal. 2013;347.
- Gordon Higginson. Clinical Standards Advisory Group. Qual Health Care. 1994 Jun; 3(Suppl): 12-15.
- 8,00 8,01 8,02 8,03 8,04 8,05 8,06 8,07 8,08 8,09 8,10 8,11 8,12 8,13 8,14 Greenhalgh, S. e Selfe, J. Red Flags: Um guia para identificar patologias graves da coluna vertebral. Churchill Livingstone: Elsevier. 2006.
- Leerar, P J, Boissonnault, W, Domholdt, E e Roddey, T. Documentação de bandeiras vermelhas por fisioterapeutas para pacientes com dor lombar. The Journal of Manual and Manipulative Therapy. 2007; 15 (1): 42 – 49.
- Deyo, R e Diehl, A. Cancer as a cause of back pain – fequencey, clinical presentation and diagnostic strategies.Journal of General Internal Medicine. 1988;3(3):230-8.
- Anthony Delitto, Steven Z. George, Linda Van Dillen, Julie M. Whitman, Gwendolyn Sowa, Paul Shekelle, Thomas R. Denninger, Joseph J. Godges. Low Back Pain: Clinical Practice Guidelines Linked to the International Classification of Functioning, Disability, and Health from the Orthopaedic Section of the American Physical Therapy Association. Journal of Orthopaedic and Sports Physical Therapy, 2012, 42(4)
- Eveleigh, C. Red Flags and Spinal Masquereders. . Disponível em: www.nspine.co.uk/…/09-nspine2013-red-flags-masqueraders.ppt. Acesso em 13/01/14. 2013.
- 13.0 13.1 13.2 13.3 Greenhalgh, S. e Selfe, J. Uma investigação qualitativa das Bandeiras Vermelhas para patologia espinhal grave. Fisioterapia. 95, pp: 223 – 226. 2009.
- Petty, N. J. e Moore, A. P. Neuromuscular examination and assessment: a handbook for therapists. Edingburgh: Churchill Livingstone. 2001.
- 15.0 15.1 Sackett, D.L., Straws, S.E., Richardson, W.S., et al. (2000) Evidence-based medicine: How to practice and teach EBM.(2nd ed.) London: Harcourt Publishers Limited.
- Centre for evidence-based medicine, Critical appraisal, Likelihood ratios, August 2012, (acessado em janeiro de 2014)
- Van den Bosch MAAJ, Hollingworth W, Kinmonth AL, Dixon AK. Evidências contra o uso de radiografia da coluna lombar para dor lombar. Radiologia Clínica 2004;59:69-76.
- Roman M, Brown C, Richardson W,Isaacs R, Howes C, Cook C. O desenvolvimento de um algoritmo de tomada de decisão clínica para detecção de fractura de compressão vertebral osteoporótica ou deformidade em cunha. Journal Manipulative Physiological Therapeutics 2010;18:44-9.
- Patrick JD, Doris PE, Mills ML, Friedman J, Johnston C. Radiografias da coluna lombar: um estudo multihospitalar. Annals Emergency Medicine 1983;12:84-7.
- Scavone JG, Latshaw RF, Rohrer GV. Uso de filmes da coluna lombar. Avaliação estatística num hospital universitário de ensino. JAMA 1981;246:1105-8.
- Gibson M, Zoltie N. Radiografia para dores lombares presentes nos departamentos de acidentes e emergências. Archives Emergency Medicine 1992;9:28-31.
- Deyo RA, Diehl AK. Filmes da coluna lombar nos cuidados primários: uso atual e efeitos dos critérios de ordenação seletiva. Journal General Internal Medicine 1986;1:20-5.
- Langdon J, Way A, Heaton S, Bernard J, Molloy S. Vertebral compression fractures: new clinical signs to aid diagnosis. Annals Royal College Surgeons England 2009 Dez 7.
- Reinus WR, Strome G, Zwemer FL. Uso de radiografias da coluna lombossacral em um departamento de emergência de nível II. AJR American Journal Roentgenology 1998;170:443-7.
- 25.0 25.1 Deyo RA, Jarvik JG. Avaliação diagnóstica da dor lombar com ênfase na imagem. Ann Intern Med. 2002;137:586-97.
- Jacobson AF. Dor músculo-esquelética como indicador de malignidade oculta. Rendimento da cintilografia óssea. Archives of International Medicine 1997;157:105-9.
- Frazier LM, Carey TS, Lyles MF, Khayrallah MA, McGaghie WC. Os critérios selectivos podem aumentar o uso de roentgenograma lombossacral na coluna vertebral em dores lombares agudas. Archives of International Medicine 1989;149:47-50.
- Deyo RA, Diehl AK. Cancer as a cause of back pain: frequency, clinical presentation, and diagnostic strategies. Journal General Internal Medicnie 1988;3:230-8.
- Cook C, Ross MD, Isaacs R, Hegedus E. Investigação de achados não mecânicos durante a triagem do movimento espinhal para identificação e/ou exclusão de câncer metastático. Prática da dor 2012;12:426-33.
- Jalloh e Minhas. Medicina de emergência. 2007;24:33-4
- N.A. Johnson e S. Grannum. Precisão dos sinais e sintomas clínicos na predição da presença da síndrome cauda equina The Bone and Joint Journal. 2012 vol. 94-B no. SUPP X 058
- 32,0 32,1 32,2 32,3 Ferguson, F. Holdsworth, L. e Rafferty, D. Dor lombar e uso de bandeiras vermelhas na fisioterapia: as evidências da Escócia. Fisioterapia. 96, pp: 282 – 288. 2010
- Finucane L, Selfe J, Mercer C, Greenhalgh S, Downie A, Pool A et al. Uma estrutura de raciocínio clínico informado para clínicos face a patologia grave na coluna vertebral. Physioplus 2020.
- Mercer, C., Jackson, A., Hettinga, D., Barlos, P., Ferguson, S., Greenhalgh, S., Harding, V., Hurley Osing, D., Klaber Moffett, J., Martin, D., May, S., Monteath, J., Roberts, L., Talyor, N. e Woby, S. Clinical guidelines for the physiotherapy management of persistent low back pain, part 1: exercise. Chatered Society of Fisioterapia. . Disponível em: http://www.csp.org.uk/publications/low-back-pain. Acesso em 13/01/14. 2006.
- Greenhalgh, S. e Selfe, J. Mieloma Maligno da Coluna Vertebral: Relato de caso. Physiotherapy. 89 (8), pp: 486 – 488.
- Moffett, J. K., McLean, S. e Roberts, L. Red flags need more evalutation: reply. Reumatologia. 45, pp: 922. 2006
- Chau, A. M. T., Xu, L. L., Pelzer, N. R. e Gragnaniello, C. (2013). Timing da intervenção cirúrgica na síndrome cauda equina – uma revisão crítica sistemática. Neurocirurgia mundial. 12
- 38,0 38,1 38,2 Carvalho, A. Alerta Vermelho: Quão úteis são as bandeiras para identificar as origens da dor e as barreiras à reabilitação? Frontline. 13 (17). 2007
- Sociedade de Fisioterapia. Diretrizes clínicas para o manejo fisioterapêutico da dor lombar perisistente… Disponível em: www.csp.org.uk/publications/low-back-pain. Acesso em 14/01/2014. 2006
- Hensche, N. e Maker, C. As bandeiras vermelhas precisam de mais avaliação. Reumatologia. 45, pp: 921. 2006.
Deixe uma resposta