Red Flags in Spinal Conditions
On 12 listopada, 2021 by adminOriginal Editor – Anna Butler, Fiona Stohrer and Katherine Moon as part of the Nottingham University Spinal Rehabilitation Project
Top Contributors – Katherine Moon, Fiona Stohrer, Anna Butler, Rachael Lowe i Naomi O’Reilly
Wprowadzenie
Zauważenia kliniczne, które zwiększają poziom podejrzeń, że mamy do czynienia z poważnym stanem chorobowym objawiającym się jako powszechne, niepoważne schorzenia układu mięśniowo-szkieletowego, są powszechnie określane jako czerwone flagi.
Międzynarodowe wytyczne dotyczące oceny bólu dolnej części pleców i szyi zakładają możliwość wykluczenia poważnej patologii i identyfikacji „czerwonych flag”. Czerwone flagi to cechy subiektywnej i obiektywnej oceny pacjenta, które uważane są za zwiększające ryzyko poważnej patologii i uzasadniające skierowanie go na dalsze badania diagnostyczne. Często podkreślają one warunki niemechaniczne lub patologie pochodzenia trzewnego i mogą być przeciwwskazaniem do wielu zabiegów fizjoterapeutycznych.
Pomimo, że czerwone flagi odgrywają ważną rolę w ocenie i diagnostyce, powinny być używane z ostrożnością, ponieważ mają niską dokładność diagnostyczną, a pytania o czerwone flagi nie są używane konsekwentnie w różnych wytycznych, więc jest to odpowiedzialność poszczególnych lekarzy, aby się z nimi zapoznać. Inne wytyczne zalecają nawet natychmiastowe skierowanie na badania obrazowe, jeśli obecna jest jakakolwiek czerwona flaga, co może prowadzić do wielu niepotrzebnych skierowań, jeśli klinicyści nie uzasadnią klinicznie swojego skierowania.
Zobacz też Maskaradnicy kręgosłupa
Historia czerwonych flag
Rola fizjoterapeutów w identyfikowaniu czerwonych flag zmieniła się, ponieważ fizjoterapeuci coraz częściej stają się pierwszym punktem kontaktu pacjenta z pracownikiem służby zdrowia. W książce McKenziesa z 1990 roku stwierdza on, że „pacjent, który został przebadany przez lekarza, powinien mieć wykluczone wszelkie nieodpowiednie patologie”. W dzisiejszym systemie opieki zdrowotnej pacjenci mogą nie być nawet widziani przez lekarza zanim zgłoszą się do fizjoterapeuty, ponieważ istnieje więcej możliwości samodzielnego kierowania pacjentów do prywatnych klinik. Termin „czerwona flaga” został po raz pierwszy użyty przez Grupę Doradczą ds. Standardów Klinicznych w 1994 roku. Jednak podobne markery wysokiego ryzyka pochodzą od Mennella z 1952 roku i Cyriaxa z 1982 roku.
Epidemiologia czerwonych flag
Ciężko jest uzyskać dokładny obraz epidemiologii czerwonych flag, ponieważ zależy ona w dużej mierze od poziomu dokumentacji prowadzonej przez klinicystów. Jedno z badań nad bólem w dolnej części pleców sugeruje, że „dokumentacja dotycząca czerwonych flag była wyczerpująca w niektórych obszarach (wiek powyżej 50 lat, dysfunkcja pęcherza moczowego, historia raka, obniżenie odporności, ból nocny, historia urazu, znieczulenie w siodle i deficyt neurologiczny kończyn dolnych), ale brakowało jej w innych (utrata masy ciała, niedawna infekcja i gorączka/ dreszcze)”.
Tabela przedstawiająca podział schorzeń występujących u pacjentów z bólem dolnego odcinka kręgosłupa
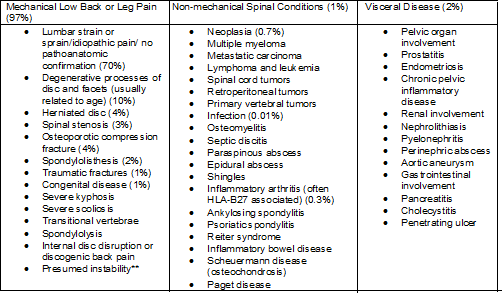
Wyliczenia w nawiasach wskazują szacunkowe odsetki pacjentów z tymi schorzeniami wśród wszystkich dorosłych pacjentów z oznakami i objawami bólu dolnego odcinka kręgosłupa. Odsetki mogą się znacznie różnić w zależności od czynników demograficznych.
Ocena subiektywna
Klinicyści muszą być świadomi kluczowych oznak i objawów związanych z poważnymi schorzeniami powodującymi ból kręgosłupa i opracować system ciągłych badań przesiewowych w celu wykrycia obecności tych schorzeń. Powinni również rozważyć kontekst czerwonej flagi.
Wiek
W Wielkiej Brytanii wiek powyżej 55 lat jest uważany za czerwoną flagę, ponieważ powyżej tego wieku, szczególnie powyżej 65 lat, wzrasta prawdopodobieństwo rozpoznania wielu poważnych patologii, takich jak nowotwory.
Historia nowotworów
Należy ustalić historię nowotworów u pacjenta, a także historię nowotworów w rodzinie, szczególnie u krewnych pierwszego stopnia, takich jak rodzice lub rodzeństwo. Najczęstszymi postaciami raka z przerzutami są: rak piersi, płuc i prostaty.
Najczęstszymi objawami ostrzegawczymi raka są:
Niewyjaśniona utrata masy ciała
To powinno zależeć od poprzedniej masy ciała pacjenta i czasami bardziej przydatne jest rozważenie procentowej utraty masy ciała. Utrata masy ciała o 5% lub więcej w ciągu 4 tygodni jest przybliżonym wskaźnikiem tego, kiedy niewyjaśniona utrata masy ciała powinna wywołać alarm.
Ból
- Ból stały – Musi to być prawdziwy ból stały, który nie zmienia się w ciągu 24 godzin.
- Ból klatki piersiowej – Klatka piersiowa jest najczęstszym obszarem występowania przerzutów.
- Silny ból nocny – może być związany z obiektywnym wywiadem, jeśli objawy występują u pacjenta w pozycji leżącej lub bez dźwigania ciężarów.
- Ból brzucha i zmiana nawyków jelitowych, ale bez zmiany leków – Zmiana nawyków jelitowych może być czerwoną flagą dla cauda equina.
Odpowiedź na poprzednią terapię
To również może być uważane za żółtą flagę i powinno być traktowane z ostrożnością, ponieważ wielu pacjentów cierpi na epizodyczne bóle dolnej części pleców i szyi. Jednak pacjenci, którzy początkowo odpowiadają na leczenie, a następnie nawracają, mogą być powodem do niepokoju.
Inne
- Bardzo złe samopoczucie
- Obustronne szpilki i igły
- Uraz – upadek z wysokości, wypadek drogowy lub walka
- Przebyta historia medyczna gruźlicy lub osteoporozy
- Palenie – ma niekorzystny wpływ na krążenie, zmniejszając w ten sposób dopływ substancji odżywczych do krążka międzykręgowego i kręgów. Z czasem prowadzi to do degeneracji tych struktur, a tym samym do niestabilności, która może powodować bóle w dolnej części pleców. Zasugerowano również, że regularne kaszlanie, które często wiąże się z paleniem papierosów, może również prowadzić do zwiększonego obciążenia mechanicznego kręgosłupa
- Cauda Equina Objawy: zatrzymanie moczu, nietrzymanie kału, jednostronna lub obustronna rwa kulszowa, zmniejszone uniesienie prostej nogi i znieczulenie siodła
Historia subiektywna
Ocena subiektywna dostarczy terapeucie większość informacji potrzebnych do wyjaśnienia przyczyny objawów Ocena obiektywna musi być wystarczająco dokładna, aby zapewnić, że jeśli są obecne, czerwone flagi są odpowiednio zarządzane. Sugeruje się, że łącznie 44 pozycje w badaniu obiektywnym mogą być uznane za czerwone flagi
Wygląd fizyczny
Terapeuta powinien określić, czy pacjent jest chory obiektywnie, jednak jest to pojęcie bardzo subiektywne. Następujące objawy mogą wskazywać, że pacjent ma poważną patologię ogólnoustrojową.
- Bladość/rumień
- Pocenie się
- Zmieniona karnacja: sallow/jaundiced
- Tremor/shaking
- Tired
- Disheveled/unkempt
- Halitosis
- Poorly fitting clothes
Deformity of the spine
Deformity of the spine with muscle spasm and severe limitation of movement are suggested to be key indicators of serious spinal pathology. Szybki początek skoliozy może wskazywać na osteoma lub osteoblastoma, jednak może to nie być widoczne w pozycji stojącej. Aby stwierdzić skoliozę o szybkim początku, często wymagane są ruchy fizjologiczne. Niektóre guzy kręgosłupa mogą być na tyle duże, że mogą być widoczne lub wyczuwalne. Obrzęk i tkliwość mogą być pierwszymi oznakami guza. Powszechne jest również, że guzy kręgosłupa ograniczają ruchy fizjologiczne.
Skurcz mięśni
Sugeruje się, że jest to synonim bólu kręgosłupa i dlatego trudno jest określić, czy jest on związany z patologią o czerwonej fladze. Jeśli obecna jest poważna patologia kręgosłupa, skurcz mięśni może być na tyle silny, że stanie się przyczyną skoliozy w kręgosłupie. Korelacja między skurczem mięśni, bólem i innymi obiektywnymi pomiarami klinicznymi jest jednak słabo poparta mocnymi dowodami.
Ocena neurologiczna
Pacjenci, którzy zgłaszają objawy neurologiczne w ocenie subiektywnej, wymagają oceny neurologicznej. Deficyt neurologiczny rzadko jest pierwszym objawem u pacjenta z poważną patologią kręgosłupa, jednak 70% pacjentów będzie miało deficyt neurologiczny w momencie postawienia diagnozy. Należy zbadać dermatomy, miotomy i odruchy. Należy również zbadać drogi górnego neuronu ruchowego poprzez odruch prostownika grzbietu (Babinski), klonus i hoffmans. Jeśli jest on szybki, może wskazywać na patologię górnego neuronu ruchowego.
Testy diagnostyczne
W diagnostyce różnicowej poważnych schorzeń kręgosłupa powinniśmy rozumieć najlepsze testy dla każdej patologii kręgosłupa i/lub grupy testów. Najlepsze testy to: wiarygodne, tanie, o potwierdzonych wynikach i wysokiej dokładności diagnostycznej (tj. specyficzności i czułości).
- Swoistość – jest to odsetek osób, które mają negatywny wynik testu na określoną chorobę w grupie osób, które nie mają tej choroby
- Czułość – jest to odsetek osób, które mają pozytywny wynik testu na określoną chorobę. Współczynnik prawdopodobieństwa = Współczynnik prawdopodobieństwa (LR) jest prawdopodobieństwem, że dany wynik testu byłby oczekiwany u pacjenta z docelowym zaburzeniem w porównaniu z prawdopodobieństwem, że ten sam wynik byłby oczekiwany u pacjenta bez choroby.
- Wysoka czułość i NISKI LR = WYKLUCZ osoby, które nie mają choroby
- Wysoka swoistość i WYSOKI LR = WYKLUCZ osoby, które mają chorobę
Złamanie
Kręgosłup lędźwiowy
Tabela przedstawiająca czułość, swoistość, i współczynniki prawdopodobieństwa informacji subiektywnych w diagnostyce złamania lędźwiowego
| Wskaźnik subiektywny | Czułość (%) | Swoistość (%) | Dodatnie współczynniki prawdopodobieństwa (%) | Negatywne wskaźniki prawdopodobieństwa (%) | |
|
Historia poważnego urazu |
|||||
| Ból i tkliwość | 0.60 | 0.91 | 6.7 | 0.44 | |
| Tkliwość | |||||
| Wiek. >50 lat | |||||
| Wiek >52 | 0.95 | 0.39 | 1.55 | 0.13 | |
| Kobieta | |||||
| Stosowanie kortykosteroidów |
| Clustered Results | Czułość (%) | Swoistość (%) | Współczynnik prawdopodobieństwa pozytywnego (%) | Współczynnik prawdopodobieństwa negatywnego (%) |
| 1 z 5 | 0.97 | 0,06 | 1,04 | 0,43 |
| 2 z 5 | 0,95 | 0,34 | 1,43 | 0.16 |
| 3 z 5 | 0,76 | 0,69 | 2,45 | 0,34 |
| 4 z 5 | 0.37 | 0,96 | 9,62 | 0,66 |
| 5 z 5 | 0,03 | 1 | 7.63 | 0.98 |
Aby obiektywnie zbadać złamanie kompresyjne w odcinku lędźwiowym kręgosłupa, badający stoi za pacjentem. Pacjent stoi przodem do lustra, tak aby badający mógł ocenić jego reakcję. Badana jest cała długość kręgosłupa przy pomocy mocnych uderzeń zamkniętą pięścią. Wynik jest pozytywny, gdy pacjent skarży się na ostry, nagły ból.
| Test diagnostyczny | Czułość (%) | Swoistość (%) | Wynik pozytywny Współczynnik prawdopodobieństwa (%) | Ujemny Współczynnik prawdopodobieństwa (%) |
| Test perkusyjny | 87.5 | 90,0 | 8,8 | 0,14 |
Kręgosłup szyjny
W kręgosłupie szyjnym można zastosować kanadyjską regułę C-Spine Rule w celu określenia, kiedy osoby powinny być kierowane na radiografię.
Rak
Pokazuje czułość, swoistość i współczynniki prawdopodobieństwa dla oznak i objawów, które mogą wskazywać na raka
| Wskaźnik subiektywny | Czułość (%) | Swoistość (%) | Specyficzność (%) | Dodatni współczynnik prawdopodobieństwa (%) | Ujemny współczynnik prawdopodobieństwa (%) |
| Wiek >50 | . | ||||
| Wcześniejsza historia choroby nowotworowej | |||||
| . Brak poprawy w ciągu jednego miesiąca terapii | |||||
| Brak ulgi po odpoczynku w łóżku | >0.90 | 0,46 | |||
| Czas trwania powyżej jednego miesiąca | |||||
| Niewyjaśniona utrata masy ciała | 0.15 | 0.94 | 2.59 | 0.90 |
Zesztywniające zapalenie stawów kręgosłupa
Pokazuje czułość i swoistość informacji z subiektywnej oceny w odniesieniu do zesztywniającego zapalenia stawów kręgosłupa
.
| Indeks subiektywny | Czułość (%) | Swoistość (%) |
| Wiek zachorowania <40 | 1.00 | 0.07 |
| Ból nie ustępujący w pozycji leżącej | 0,80 | 0,49 |
| Poranna sztywność pleców | 0.64 | 0,59 |
| Czas trwania bólu >3 miesiące | 0,71 | 0.54 |
| Rozszerzenie klatki piersiowej < lub równe 2,5cm | 0,09 | 0,99 |
| 4 z 5 powyższych | 0.23 | 0,82 |
Cauda Equina
Pokazuje czułość i swoistość oznak i objawów związanych z cauda equina.
| Indeks subiektywny | Czułość (%) | Swoistość (%) |
| Szybkie objawy w ciągu 24 godzin | 0.89 | |
| Ból pleców w wywiadzie | 0.94 | |
| Zatrzymanie moczu | 90 | |
| Utrata napięcia zwieraczy | 80 | |
| Kość krzyżowa utrata czucia | 85 | |
| Osłabienie kończyn dolnych lub utrata chodu | 84 | |
| Nieprawidłowe napięcie odbytu | 1 | 0.95 |
| Zmienione czucie w kroczu | 1 | 0,67 |
Rozumowanie kliniczne
Używanie czerwonych flag nie powinno zastępować rozumowania klinicznego, lecz stanowić jego uzupełnienie. Samotna czerwona flaga nie musi stanowić silnego wskazania poważnej patologii. Należy go rozpatrywać w kontekście historii choroby i wyników badania.
Nieprawidłowe przypisywanie przez pacjentów podstępnych objawów wydarzeniu traumatycznemu jest powszechne i może być mylące. Rozumowanie kliniczne jest tylko tak dobre, jak informacje, na których się opiera, co wskazuje na znaczenie dokładnego zadawania pytań w ocenie subiektywnej.
Trzy rodzaje błędów, które mogą wystąpić w rozumowaniu klinicznym, obejmują:
- Wadliwa percepcja lub elicytacja wskazówek
- Niekompletna wiedza faktograficzna
- Błędne zastosowanie znanych faktów do konkretnego problemu
W ramach procesu rozumowania klinicznego terapeuta powinien ustalić, czy istnieją logiczne wnioski w odniesieniu do informacji, które otrzymuje od pacjenta. Terapeuta nie powinien być uspokajany przez poprzednie badania, które są opisywane jako normalne. We wczesnych stadiach poważna patologia kręgosłupa jest trudna do wykrycia, a utrata masy ciała nie zawsze będzie widoczna w tych wczesnych stadiach.
Czerwone śledzie dla poważnej patologii kręgosłupa mogą obejmować stenozę kręgosłupa, obrzęki kończyn dolnych, kompresję korzeni nerwowych, neuropatię obwodową, mielopatię szyjną, alkoholizm, cukrzycę, SM i UMND. Ze względu na obfitość czerwonych flag, które mogą być obecne, ważne jest, aby terapeuta interpretował czerwone flagi w kontekście aktualnego stanu pacjenta, a nie pojedynczo.
Zarządzanie czerwonymi flagami
Jeśli czerwone flagi są zidentyfikowane w kręgosłupie, terapeuta powinien najpierw rozważyć, czy dalsze skierowanie jest odpowiednie. Jeśli są one wystarczająco poważne, terapeuta może skierować pacjenta na ostry dyżur (Accident and Emergency), jak w przypadku zespołu cauda equina i złamań. W przeciwnym razie można uzyskać dalsze specjalistyczne opinie medyczne, może to być skierowanie do specjalistycznej kliniki kręgosłupa.
Nieuzyskanie poprawy po jednym miesiącu jest czerwoną flagą i pacjent może zostać skierowany z powrotem do lekarza pierwszego kontaktu w celu kontynuacji leczenia i dalszych badań diagnostycznych, jeśli jest to wymagane. Lekarz pierwszego kontaktu będzie mógł skierować pacjenta na badania rentgenowskie, CT/MRI, badania krwi lub badania przewodnictwa nerwowego. Sugeruje się, że w celu zmniejszenia liczby fałszywych alarmów, pacjent powinien zostać odesłany do lekarza pierwszego kontaktu w celu przeprowadzenia dalszych badań, jeśli jest to wymagane, zanim podjęte zostaną bardziej zaawansowane badania obrazowe.
Dokumentacja
Po odesłaniu pacjenta do lekarza pierwszego kontaktu, czerwone flagi muszą być potwierdzone w notatkach, ponieważ będzie to wskazywać na przeciwwskazania do fizjoterapii. Fizjoterapeutyczna dokumentacja czerwonych flag w USA wykazała, że 8 z 11 czerwonych flag było udokumentowanych w 98% przypadków, jak widać poniżej:
- Wiek powyżej 50 lat
- Dysfunkcja pęcherza
- Historia raka
- Immunosupresja
- Ból nocny
- Historia urazu
- Znieczulenie w siodle
- Deficyt neurologiczny kończyn dolnych
Czerwone flagi, które nie były rutynowo dokumentowane, obejmowały:
- Utrata masy ciała
- Ostatnie zakażenie
- Gorączka/ dreszcze
W porównaniu z tymi danymi w USA, w Szkocji przeprowadzono przegląd dokumentacji czerwonych flag na 2147 epizodach opieki. Badanie odbyło się w dwóch fazach, między majem i czerwcem 2008 r. oraz styczniem i lutym 2009 r.). Wyniki wykazały, że w pierwszej fazie udokumentowano 33% przypadków „czerwonych flag”, z czego 54% stanowiły objawy rwy kulszowej. Dla porównania, w fazie drugiej wskaźnik udokumentowania wzrósł do 65% czerwonych flag, a wśród nich 84% stanowiły objawy cauda equina . Pomimo poprawy jakości dokumentacji, nadal 1 na 5 terapeutów nie dokumentuje objawów czerwonej flagi. Ze wszystkich badanych pytań dotyczących czerwonych flag, HIV/narkomania były najrzadziej dokumentowanymi czerwonymi flagami
- 1.0 1.1 Finucane L. An Introduction to Red Flags in Serious Pathology. Physioplus 2020.
- Koes B, van Tulder M, Lin C, Macedo L, McAuley J, Maher C. An updated overview of clinical guidelines for the management of non-specific low back pain in primary care. European Spine Journal. 2010;19(12):2075-94.
- Childs, J.D., Cleland, J.A., Elliott, J.M., Teyhen, D.S., Wainner, R.S., Whitman, J.M., Sopky, B.J., Godges, J.J., Flynn, T.W., Delitto, A. and Dyriw, G.M., 2008. Neck pain: clinical practice guidelines linked to the International Classification of Functioning, Disability, and Health from the Orthopaedic Section of the American Physical Therapy Association. Journal of Orthopaedic & Sports Physical Therapy, 38(9), pp.A1-A34.
- Henschke N, Maher C, Ostelo R, de Vet H, Macaskill P, Irwig L. Red flags to screen for malignancy in patients with low-back pain. Cochrane Database of Systematic Reviews. 2013(2).
- 5.0 5.1 Premkumar A, Godfrey W, Gottschalk MB, Boden SD. Red Flags for Low Back Pain Are Not Always Really Red. J Bone Jt Surg. 2018;100(5):368-74.
- Downie A, Williams C, Henschke N, Hancock M, Ostelo R, de Vet H, et al. Red flags to screen for malignancy and fracture in patients with low back pain: systematic review. British Medical Journal. 2013;347.
- Gordon Higginson. Grupa doradcza ds. standardów klinicznych. Qual Health Care. 1994 Jun; 3(Suppl): 12-15.
- 8.00 8.01 8.02 8.03 8.04 8.05 8.06 8.07 8.08 8.09 8.10 8.11 8.12 8.13 8.14 Greenhalgh, S. and Selfe, J. Red Flags: A guide to identifying serious pathology of the spine. Churchill Livingstone: Elsevier. 2006.
- Leerar, P J, Boissonnault, W, Domholdt, E and Roddey, T. Documentation of red flag by physical therapists for patients with low back pain. The Journal of Manual and Manipulative Therapy. 2007; 15 (1): 42 – 49.
- Deyo, R and Diehl, A. Cancer as a cause of back pain – fequencey, clinical presentation and diagnostic strategies.Journal of General Internal Medicine. 1988;3(3):230-8.
- Anthony Delitto, Steven Z. George, Linda Van Dillen, Julie M. Whitman, Gwendolyn Sowa, Paul Shekelle, Thomas R. Denninger, Joseph J. Godges. Low Back Pain: Clinical Practice Guidelines Linked to the International Classification of Functioning, Disability, and Health from the Orthopaedic Section of the American Physical Therapy Association. Journal of Orthopaedic and Sports Physical Therapy, 2012, 42(4)
- Eveleigh, C. Red Flags and Spinal Masquereders. . Dostępny w : www.nspine.co.uk/…/09-nspine2013-red-flags-masqueraders.ppt. Dostęp 13/01/14. 2013.
- 13.0 13.1 13.2 13.3 Greenhalgh, S. and Selfe, J. A qualitative investigation of Red Flags for serious spinal pathology. Physiotherapy. 95, pp: 223 – 226. 2009.
- 15.0 15.1 Sackett, D.L., Straws, S.E., Richardson, W.S., et al. (2000) Evidence-based medicine: How to practice and teach EBM.(2nd ed.) London: Harcourt Publishers Limited.
- Centre for evidence based medicine, Critical appraisal, Likelihood ratios, August 2012, (dostęp: styczeń 2014)
- Van den Bosch MAAJ, Hollingworth W, Kinmonth AL, Dixon AK. Evidence against the use of lumbar spine radiography for low back pain. Clinical Radiology 2004;59:69-76.
- Roman M, Brown C, Richardson W,Isaacs R, Howes C, Cook C. The development of a clinical decision making algorithm for detection of osteoporotic vertebral compression fracture or wedge deformity. Journal Manipulative Physiological Therapeutics 2010;18:44-9.
- Patrick JD, Doris PE, Mills ML, Friedman J, Johnston C. Lumbar spine x-rays: a multihospital study. Annals Emergency Medicine 1983;12:84-7.
- Scavone JG, Latshaw RF, Rohrer GV. Use of lumbar spine films. Statistical evaluation at a university teaching hospital. JAMA 1981;246:1105-8.
- Gibson M, Zoltie N. Radiography for back pain presenting to accident and emergency departments. Archives Emergency Medicine 1992;9:28-31.
- Deyo RA, Diehl AK. Lumbar spine films in primary care: current use and effects of selective ordering criteria. Journal General Internal Medicine 1986;1:20-5.
- Langdon J, Way A, Heaton S, Bernard J, Molloy S. Vertebral compression fractures: new clinical signs to aid diagnosis. Annals Royal College Surgeons England 2009 Dec 7.
- Reinus WR, Strome G, Zwemer FL. Use of lumbosacral spine radiographs in a level II emergency department. AJR American Journal Roentgenology 1998;170:443-7.
- 25.0 25.1 Deyo RA, Jarvik JG. Diagnostic evaluation of low back pain with emphasis on imaging. Ann Intern Med. 2002;137:586-97.
- Jacobson AF. Musculoskeletal pain as an indicator of occult malignancy. Yield of bone scintigraphy. Archives of International Medicine 1997;157:105-9.
- Frazier LM, Carey TS, Lyles MF, Khayrallah MA, McGaghie WC. Selective criteria may increase lumbosacral spine roentgenogram use in acute low-back pain. Archives of International Medicine 1989;149:47-50.
- Deyo RA, Diehl AK. Cancer as a cause of back pain: frequency, clinical presentation, and diagnostic strategies. Journal General Internal Medicnie 1988;3:230-8.
- Cook C, Ross MD, Isaacs R, Hegedus E. Investigation of nonmechanical findings during spinal movement screening for identifying and/or ruling out metastatic cancer. Pain Practice 2012;12:426-33.
- Jalloh i Minhas. Medycyna Ratunkowa. 2007;24:33-4
- N.A. Johnson i S. Grannum. Accuracy of clinical signs and symptoms in predicting the presence of cauda equine syndrome The Bone and Joint Journal. 2012 vol. 94-B no. SUPP X 058
- 32,0 32,1 32,2 32,3 Ferguson, F. Holdsworth, L. and Rafferty, D. Low back pain and physiotherapy use of red flags: the evidence from Scotland. Physiotherapy. 96, pp: 282 – 288. 2010
- Finucane L, Selfe J, Mercer C, Greenhalgh S, Downie A, Pool A et al. An evidence informed clinical reasoning framework for clinicians in the face of serious pathology in the spine course slide. Physioplus 2020.
- Mercer, C., Jackson, A., Hettinga, D., Barlos, P., Ferguson, S., Greenhalgh, S., Harding, V., Hurley Osing, D., Klaber Moffett, J., Martin, D., May, S., Monteath, J., Roberts, L., Talyor, N. and Woby, S. Clinical guidelines for the physiotherapy management of persistent low back pain, part 1: exercise. Chatered Society of Physiotherapy. . Dostępne na: http://www.csp.org.uk/publications/low-back-pain. Dostęp 13/01/14. 2006.
- Greenhalgh, S. and Selfe, J. Malignant Myeloma of the spine: Case Report. Physiotherapy. 89 (8), pp: 486 – 488.
- Moffett, J. K., McLean, S. and Roberts, L. Red flags need more evalutation: reply. Rheumatology. 45, pp: 922. 2006
- Chau, A. M. T., Xu, L. L., Pelzer, N. R. and Gragnaniello, C. (2013). Timing of surgical intervention in cauda equine syndrome – a systematic critical review. World Neurosurgery. 12
- 38.0 38.1 38.2 Carvalho, A. Red Alert: How useful are flags for identifying the origins of pain and barriers to rehabilitation? Frontline. 13 (17). 2007
- Chartered Society of Physiotherapy. The Clinical Guidelines for the physiotherapy management of perisistent low back pain. Dostępne na stronie: www.csp.org.uk/publications/low-back-pain. Dostęp 14/01/2014. 2006
- Hensche, N. and Maker, C. Red flags need more evaluation. Rheumatology. 45, pp: 921. 2006.
Dodaj komentarz