Postsurgical Breast Imaging
On 27 września, 2021 by adminDokładna interpretacja obrazów piersi pooperacyjnej zależy od dostępności wysokiej jakości zdjęć oraz trafnego wywiadu medycznego i chirurgicznego dotyczącego piersi. Wiele wyników może być mylnie uznanych za nowotworowe. Zgrubienia skóry, zniekształcenia architektoniczne i inne wskaźniki złośliwości mogą być widoczne zarówno w złośliwych, jak i łagodnych stanach chorobowych. Wcześniejsze operacje piersi, urazy, leczenie oszczędzające pierś (BCT) lub lumpektomia mogą powodować blizny i zniekształcenia widoczne w badaniach obrazowych. Wyniki te mogą być mylnie interpretowane jako podejrzane o złośliwość. Dlatego zrozumienie oczekiwanych wyników badań obrazowych po operacji jest ważne dla zapewnienia właściwej interpretacji i zaleceń.
(Patrz zdjęcie poniżej.)
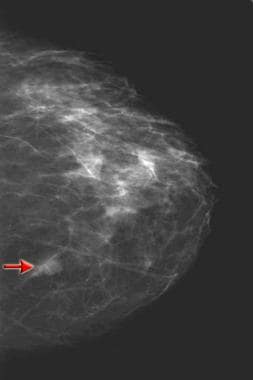 Mammografia przedbiopsyjna w kierunku czaszkowo-ogonowym wykazała 1-centymetrową masę w przyśrodkowej części piersi (patrz strzałka). Następnie wykonano biopsję stereotaktyczną.
Mammografia przedbiopsyjna w kierunku czaszkowo-ogonowym wykazała 1-centymetrową masę w przyśrodkowej części piersi (patrz strzałka). Następnie wykonano biopsję stereotaktyczną. Patofizjologia zmian pooperacyjnych, obserwowanych na mammogramach, jest związana z rodzajem interwencji chirurgicznej i czasem, jaki upłynął od zabiegu. Cztery najczęstsze zabiegi interwencyjne w obrębie piersi to biopsja przezskórna, biopsja wycinająca, leczenie zachowawcze (breast conservation treatment, BCT) oraz zmniejszenie, powiększenie lub rekonstrukcja piersi. Pooperacyjne wyniki mammograficzne są również związane z sekwencją czasową od zabiegu i można je podzielić na 2 ogólne kategorie: zmiany ostre i zmiany przewlekłe.
(Patrz obraz poniżej.)
 Pooperacyjny mammogram czaszkowo-ogonowy piersi uzyskany bezpośrednio po biopsji stereotaktycznej zmiany (ta sama pacjentka co na obrazie powyżej). W loży po biopsji doszło do rozwoju masy (patrz strzałka); wynik ten jest zgodny z krwiakiem. Założono klips znakujący.
Pooperacyjny mammogram czaszkowo-ogonowy piersi uzyskany bezpośrednio po biopsji stereotaktycznej zmiany (ta sama pacjentka co na obrazie powyżej). W loży po biopsji doszło do rozwoju masy (patrz strzałka); wynik ten jest zgodny z krwiakiem. Założono klips znakujący. Ostre zmiany mammograficzne odnoszą się do bezpośredniego okresu pooperacyjnego, rozciągającego się na kilka pierwszych tygodni i miesięcy. Ostre zmiany obejmują krwiaki, krwiaki surowicze i obrzęki. Zmiany przewlekłe odnoszą się do zmian stwierdzonych po ostrym okresie, zwykle kilka miesięcy do lat po operacji. Obejmują one tworzenie się blizn, retrakcję, rozwój zwapnień dystroficznych, asymetrię tkanek (w wyniku usunięcia tkanek), martwicę tkanki tłuszczowej i zniekształcenia architektoniczne.
(Zobacz zdjęcia poniżej.)
 Widok loży po guzie w powiększeniu przyśrodkowo-bocznym po zabiegu oszczędzającym pierś. Zauważono kilka gruboziarnistych zwapnień odpowiadających martwicy tkanki tłuszczowej. W miejscu po lumpektomii widoczne jest łagodne zniekształcenie architektoniczne (patrz strzałka). W miejscu nacięcia umieszczono znacznik blizny.
Widok loży po guzie w powiększeniu przyśrodkowo-bocznym po zabiegu oszczędzającym pierś. Zauważono kilka gruboziarnistych zwapnień odpowiadających martwicy tkanki tłuszczowej. W miejscu po lumpektomii widoczne jest łagodne zniekształcenie architektoniczne (patrz strzałka). W miejscu nacięcia umieszczono znacznik blizny.  Widok czaszkowo-kaudalny u pacjentki po mammoplastyce redukcyjnej. Widoczne są rozproszone zagęszczenia miąższu, zniekształcenia architektoniczne i rozległe zwapnienia (spowodowane martwicą tkanki tłuszczowej) (patrz strzałki).
Widok czaszkowo-kaudalny u pacjentki po mammoplastyce redukcyjnej. Widoczne są rozproszone zagęszczenia miąższu, zniekształcenia architektoniczne i rozległe zwapnienia (spowodowane martwicą tkanki tłuszczowej) (patrz strzałki). 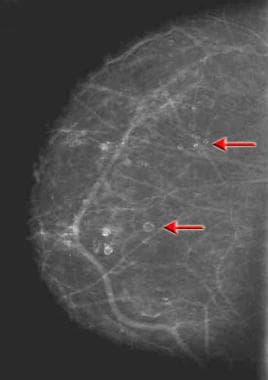 Mammografia czaszkowo-ogonowa przedstawiająca liczne torbiele ropne. Zwracają uwagę liczne radiologiczne masy o gładkich brzegach wewnętrznych i typowe zwapnienia przypominające skorupkę jajka (zob. strzałki). Często można uzyskać od pacjenta wywiad dotyczący wcześniejszego urazu lub zabiegu chirurgicznego.
Mammografia czaszkowo-ogonowa przedstawiająca liczne torbiele ropne. Zwracają uwagę liczne radiologiczne masy o gładkich brzegach wewnętrznych i typowe zwapnienia przypominające skorupkę jajka (zob. strzałki). Często można uzyskać od pacjenta wywiad dotyczący wcześniejszego urazu lub zabiegu chirurgicznego. 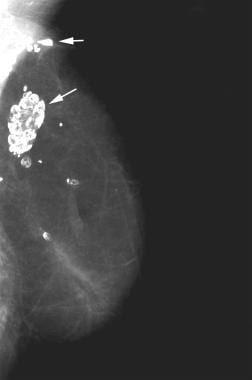 Mammografia skośna przyśrodkowo-boczna u pacjentki 3 lata po mastektomii i rekonstrukcji za pomocą płata z mięśnia poprzecznie prostego brzucha (TRAM). Pacjentka zauważyła pojawienie się wyczuwalnych palpacyjnie twardych mas w górno-zewnętrznej części zrekonstruowanej piersi (patrz strzałki). Mammogram wykazuje typowy wygląd płata TRAM. Ponadto pojawiły się rozległe makrozwapnienia związane z martwicą tkanki tłuszczowej. Zwapnienia te odpowiadały wyczuwalnej palpacyjnie masie.
Mammografia skośna przyśrodkowo-boczna u pacjentki 3 lata po mastektomii i rekonstrukcji za pomocą płata z mięśnia poprzecznie prostego brzucha (TRAM). Pacjentka zauważyła pojawienie się wyczuwalnych palpacyjnie twardych mas w górno-zewnętrznej części zrekonstruowanej piersi (patrz strzałki). Mammogram wykazuje typowy wygląd płata TRAM. Ponadto pojawiły się rozległe makrozwapnienia związane z martwicą tkanki tłuszczowej. Zwapnienia te odpowiadały wyczuwalnej palpacyjnie masie. Zniekształcenie architektoniczne jest zaburzeniem normalnie wyglądających krzywoliniowych półksiężycowatych płaszczyzn piersi. Badanie mammograficzne może wykazać wciągnięcie więzadeł Coopera w celu utworzenia szpikulcowego wyglądu. Zniekształcenia architektoniczne mogą być jedynym mammograficznym wskaźnikiem raka. Jest ono jednak widoczne również po operacji i może być wynikiem nałożenia się prawidłowych struktur. Dlatego konieczna jest dokładna ocena mammograficzna, aby ocenić wszelkie obszary zniekształceń architektonicznych i skorelować to odkrycie z wywiadem klinicznym.
W celu uzyskania doskonałych zasobów edukacyjnych dla pacjentów odwiedź stronę eMedicineHealth’s Women’s Health Center and Cancer Center. Zobacz również artykuły edukacyjne eMedicineHealth dotyczące guzków piersi i bólu, samobadania piersi, raka piersi i mastektomii.
Biopsja piersi przezskórna
Biopsje piersi przezskórne są powszechnie wykonywane na masach i zwapnieniach i obejmują aspirację cienkoigłową, biopsję rdzeniową i aspirację torbieli. Procedury te polegają na wprowadzeniu igły do podejrzanej zmiany, zwykle pod kontrolą ultrasonograficzną lub stereotaktyczną. Próbka tkanki jest usuwana i analizowana przez patologa.
(Zobacz poniższy obraz.)
 Bezpośredni widok przyśrodkowo-boczny po wykonaniu biopsji stereotaktycznej w celu wykrycia zwapnień w dolnej części piersi. Niewiele dowodów mammograficznych wskazuje na to, że biopsja została wykonana, z wyjątkiem umieszczenia klipsa (patrz strzałka).
Bezpośredni widok przyśrodkowo-boczny po wykonaniu biopsji stereotaktycznej w celu wykrycia zwapnień w dolnej części piersi. Niewiele dowodów mammograficznych wskazuje na to, że biopsja została wykonana, z wyjątkiem umieszczenia klipsa (patrz strzałka). Znaleziska mammograficzne bezpośrednio po biopsji przezskórnej są zwykle związane z krwawieniem i znieczuleniem miejscowym wstrzykniętym w obszar biopsji. Wyniki te obejmują zwiększoną gęstość w tym obszarze, tworzenie się masy (krwiaka) i zgrubienie trabekularne z obrzęku. Klips może być celowo pozostawiony w miejscu biopsji, aby udokumentować pobraną próbkę zmiany. U większości kobiet obszar biopsji goi się z niewielką lub żadną pozostałością na mammogramie, inną niż zmniejszone lub nieobecne zwapnienia lub obecność klipsa do znakowania.
Biopsja wycięciowa piersi
Biopsja wycięciowa piersi jest zwykle wykonywana przez chirurga i obejmuje nacięcie skóry i usunięcie tkanki piersi. Ilość usuniętej tkanki piersi i stopień przerwania ciągłości tkanki są zmienne i zależą od techniki chirurgicznej oraz późniejszego leczenia, takiego jak napromienianie (patrz obrazy poniżej). Ostre zmiany pooperacyjne są najbardziej widoczne w bezpośrednim okresie pooperacyjnym (do 1-2 tyg.) i są związane z krwiakiem, obrzękiem i przerwaniem ciągłości tkanek. Obrazy mammograficzne mogą przedstawiać źle zdefiniowaną masę, obszar o zwiększonej gęstości, zgrubienie skóry i/lub zniekształcenie.
 Mammografia czaszkowo-ogonowa po leczeniu oszczędzającym pierś, wycięciu pachy i radioterapii. Zwrócić uwagę na zgrubienie skóry i trabekularne (patrz strzałki).
Mammografia czaszkowo-ogonowa po leczeniu oszczędzającym pierś, wycięciu pachy i radioterapii. Zwrócić uwagę na zgrubienie skóry i trabekularne (patrz strzałki).  Mammogram czaszkowo-udowy ukazujący rozległe blizny keloidowe w przyśrodkowej części piersi. Zwrócić uwagę na nieregularne, makroskopijne, obwodowe zagęszczenia o szerokich brzegach, zarysowane cienką otaczającą aureolą powietrza (zob. strzałki). Na mammogramie keloidy nakładają się na tkankę piersi i mogą imitować zmiany w piersiach. Dokładna dokumentacja zmian skórnych jest ważna, aby zmiany skórne nie były mylone z patologią piersi.
Mammogram czaszkowo-udowy ukazujący rozległe blizny keloidowe w przyśrodkowej części piersi. Zwrócić uwagę na nieregularne, makroskopijne, obwodowe zagęszczenia o szerokich brzegach, zarysowane cienką otaczającą aureolą powietrza (zob. strzałki). Na mammogramie keloidy nakładają się na tkankę piersi i mogą imitować zmiany w piersiach. Dokładna dokumentacja zmian skórnych jest ważna, aby zmiany skórne nie były mylone z patologią piersi. Stopniowo, w miarę gojenia, dochodzi do dojrzewania miejsca operowanego. Może dojść do zwłóknienia, co prowadzi do powstania blizny. W badaniu mammograficznym może być widoczna spikulowana masa, obszar zniekształceń architektonicznych lub rozwój zwapnień dystroficznych. U niektórych pacjentek gojenie może przebiegać bez lub z niewielkimi zmianami mammograficznymi. Rzadko może dojść do rozległego bliznowacenia, w wyniku którego powstają keloidy (patrz zdjęcie poniżej). Dokładna dokumentacja w formularzu wywiadu i umieszczenie znaczników blizn może pomóc w uniknięciu błędnej interpretacji tych zmian. Na ogół po 6 miesiącach od biopsji wykonuje się podstawowe pooperacyjne badanie mammograficzne. Wyniki tego mammogramu uważa się za nową wartość wyjściową.
 Mammogram w płaszczyźnie czołowo-skroniowej wykazujący rozległe blizny keloidowe w przyśrodkowej części piersi. Zwrócić uwagę na nieregularne, makroskopijne, obwodowe zagęszczenia o szerokich brzegach, zarysowane cienką otaczającą aureolą powietrza (zob. strzałki). Na mammogramie keloidy nakładają się na tkankę piersi i mogą imitować zmiany w piersiach. Staranna dokumentacja zmian skórnych jest ważna, aby zmiany skórne nie były mylone z patologią piersi.
Mammogram w płaszczyźnie czołowo-skroniowej wykazujący rozległe blizny keloidowe w przyśrodkowej części piersi. Zwrócić uwagę na nieregularne, makroskopijne, obwodowe zagęszczenia o szerokich brzegach, zarysowane cienką otaczającą aureolą powietrza (zob. strzałki). Na mammogramie keloidy nakładają się na tkankę piersi i mogą imitować zmiany w piersiach. Staranna dokumentacja zmian skórnych jest ważna, aby zmiany skórne nie były mylone z patologią piersi. Leczenie zachowawcze piersi
BCT polega na usunięciu raka piersi wraz z otaczającą go obwódką z tkanki nienowotworowej. U niektórych pacjentek wykonuje się całkowite wycięcie węzłów chłonnych, a u innych tylko biopsję węzła wartowniczego. Większość pacjentek poddawana jest adiuwantowej radioterapii piersi w celu usunięcia ewentualnych resztek utajonego raka.
Spodziewane zmiany w mammografii po operacji oszczędzającej pierś obejmują pogrubienie lub obrzęk skóry, obrzęk miąższu, zbieranie się płynu pooperacyjnego, bliznowacenie, martwicę tkanki tłuszczowej i dystroficzne zwapnienia, które są bardziej widoczne do 6 miesięcy po leczeniu. Nawrót w obrazie mammograficznym może być obserwowany jako masa lub mikrozwapnienia, zwiększone zgrubienie skóry, zwiększona gęstość piersi, powiększenie blizny, nawrót w węzłach pachowych lub choroba Pageta.
Ostre zmiany mammograficzne obserwowane po BCT są zwykle związane z rozległością operacji i czasem, jaki upłynął od radioterapii. Mammogramy wykonane w ostrym okresie pooperacyjnym zwykle wykazują zmiany związane z operacją, takie jak obrzęk skóry i/lub obrzęk beleczkowania, krwiaki, zniekształcenia architektoniczne oraz klipsy chirurgiczne umieszczone w loży po guzie. Pacjentki mogą mieć wykonane wczesne pooperacyjne badania mammograficzne w celu udokumentowania ewentualnych resztkowych zwapnień i guzków lub mas.
Interpretacja wczesnych wyników badań mammograficznych może być myląca, ponieważ masy i zniekształcenia architektoniczne mogą być błędnie interpretowane jako resztkowy nowotwór. Dlatego ważne jest skorelowanie wyników mammografii z podejściem chirurgicznym i raportem patologicznym.
Przydatne mogą być dodatkowe badania obrazowe, takie jak ucisk i/lub powiększenie oraz ultrasonografia. A sonogram of a solid mass within the tumor bed would be worrisome for residual cancer in place of the expected finding of a complex fluid collection indicating a seroma or hematoma (see the image below). Rozróżnienie złożonej kolekcji płynów od litej masy jest czasami trudne sonograficznie.
 Widok skośny przyśrodkowo-boczny uzyskany po leczeniu oszczędzającym pierś i wycięciu pachy u pacjentki z 2-cm inwazyjnym rakiem przewodowym. Zauważono łagodne zniekształcenia architektoniczne w łożysku guza w górnym kwadrancie piersi (patrz strzałka). Klipsy umieszczono w łożu guza w celu ułatwienia planowania radioterapii.
Widok skośny przyśrodkowo-boczny uzyskany po leczeniu oszczędzającym pierś i wycięciu pachy u pacjentki z 2-cm inwazyjnym rakiem przewodowym. Zauważono łagodne zniekształcenia architektoniczne w łożysku guza w górnym kwadrancie piersi (patrz strzałka). Klipsy umieszczono w łożu guza w celu ułatwienia planowania radioterapii. Przewlekłe zmiany mammograficzne po BCT są związane z objętością wyciętej tkanki i radioterapią. Zniekształcenia architektoniczne, rozlana lub źle zdefiniowana masa oraz zmiana wyglądu piersi są częstymi objawami stwierdzanymi po lumpektomii. Kontrolna ocena mammograficzna może obejmować 6-miesięczną serię badań mammograficznych w celu oceny leczonej piersi. Niektóre instytucje mogą jednak stosować inne protokoły.
Środkowo-boczne skośne, czaszkowo-kaudalne i środkowo-boczne obrazy mammograficzne są często uzupełniane przez powiększenie i widoki uciskowe. Ogólnie rzecz biorąc, zmiany popromienne i pooperacyjne są najbardziej widoczne bezpośrednio po operacji i napromienianiu, a maksimum zmian popromiennych przypada na okres 6-12 miesięcy. W kolejnych badaniach obrazowych obszary zniekształceń i obrzęku tkanek powinny się cofnąć lub pozostać stabilne. Dlatego też wszelkie rozwijające się zagęszczenia, masy lub zwapnienia należy traktować jako podejrzane o wznowę nowotworu i poddać dokładnej ocenie. Należy pobrać próbki tkanek z każdego podejrzanego lub nieokreślonego miejsca.
Wznowy mogą występować w badaniu klinicznym lub mogą być wykryte tylko w mammografii jako podejrzane mikrozwapnienia lub masy. Częstość występowania nawrotów miejscowych po operacji raka piersi wynosi 1-2% rocznie. Stabilność jest definiowana jako brak zmian w odstępach czasowych w 2 kolejnych badaniach mammograficznych i jest zwykle obserwowana po 2-3 latach od zakończenia radioterapii. Każda wsteczna zmiana w wynikach badań obrazowych, taka jak nowa masa, mikrozwapnienia, zniekształcenia architektoniczne lub obszar o zwiększonej gęstości w miejscu blizny po osiągnięciu stabilności powinna wzbudzić podejrzenie nawrotu nowotworu.
(Patrz obrazy poniżej.)
 Mammogram czaszkowo-ogonowy uzyskany 2 lata po lumpektomii, wycięciu pachy i chemioterapii. Zwraca uwagę zgrubienie i wciągnięcie skóry okołoaortalnej oraz blizny rozciągające się od sutka do ściany klatki piersiowej, powstałe w wyniku operacji (zob. trójkąty). W miejscu operacji powstały grube makrolobulowane zwapnienia (patrz strzałka).
Mammogram czaszkowo-ogonowy uzyskany 2 lata po lumpektomii, wycięciu pachy i chemioterapii. Zwraca uwagę zgrubienie i wciągnięcie skóry okołoaortalnej oraz blizny rozciągające się od sutka do ściany klatki piersiowej, powstałe w wyniku operacji (zob. trójkąty). W miejscu operacji powstały grube makrolobulowane zwapnienia (patrz strzałka). 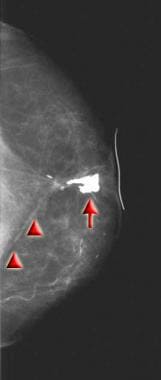 Mammogram w płaszczyźnie czołowo-skroniowej uzyskany u pacjentki z obrazu 11, u której po 6 latach stwierdzono wyczuwalną masę bezpośrednio za brodawką sutkową w miejscu wcześniejszego guza. W odstępie czasu nastąpił wzrost ilości dystroficznych zwapnień i bliznowacenia (patrz trójkąty) w łożysku guza. Wyczuwalna w dotyku masa odpowiadała dużemu zwapnieniu (patrz strzałka). Aspiracja cienkoigłowa wykazała martwicę tkanki tłuszczowej.
Mammogram w płaszczyźnie czołowo-skroniowej uzyskany u pacjentki z obrazu 11, u której po 6 latach stwierdzono wyczuwalną masę bezpośrednio za brodawką sutkową w miejscu wcześniejszego guza. W odstępie czasu nastąpił wzrost ilości dystroficznych zwapnień i bliznowacenia (patrz trójkąty) w łożysku guza. Wyczuwalna w dotyku masa odpowiadała dużemu zwapnieniu (patrz strzałka). Aspiracja cienkoigłowa wykazała martwicę tkanki tłuszczowej. Rozwój zwapnień po BCT jest problematyczny, ponieważ w jednej trzeciej do połowy napromienianych piersi powstają zwapnienia. Większość zwapnień można przypisać martwicy tkanki tłuszczowej powstałej w wyniku operacji i/lub napromieniania. Zwapnienia mogą być również widoczne, zwłaszcza jeśli zastosowano szwy typu catgut, które jednak nie są już stosowane. Biopsja może być wskazana, gdy zwapnienia wydają się podejrzane lub nieokreślone.
Zmniejszenie piersi, powiększenie lub rekonstrukcja
Mammograficzne objawy zmian pooperacyjnych po zmniejszeniu piersi, rekonstrukcji piersi i powiększeniu piersi są powszechnie spotykane. W chirurgii zmniejszania piersi stosuje się różne techniki chirurgiczne. Jedną z najczęstszych jest technika nacięcia przez dziurkę od klucza. W tej procedurze nacięcie jest wykonywane wokół otoczki i przedłużane pionowo w pozycji godziny 6 do dolnego fałdu sutkowego. Typowe wyniki badań mammograficznych mogą obejmować zmiany architektury miąższu, doczaszkowe przemieszczenie brodawki sutkowej, niejednorodną gęstość spowodowaną usunięciem tkanki i bliznowaceniem oraz rozwój martwicy tkanki tłuszczowej. Około 6 miesięcy po operacji należy wykonać nowe podstawowe badanie mammograficzne. Wszelkie nowe wyniki badania podstawowego, takie jak zwiększająca się gęstość, masa lub zwapnienia, wymagają dokładnej oceny, w tym ewentualnego pobrania próbki tkanki.
Rekonstrukcja piersi po mastektomii może być wykonana poprzez rekonstrukcję z użyciem transferu tkanek autogennych i/lub implantów. Najczęstszym miejscem transferu tkanek autogennych jest miejsce z panniculusa lub z wolnego płata mięśniowo-skórnego. Najczęstszą lokalizacją dawcy tkanki jest płat pobrany z mięśnia latissimus dorsi lub z mięśnia poprzecznie prostego brzucha (TRAM).
Mammograficzne obrazowanie zrekonstruowanej piersi może być wymagane do oceny klinicznie podejrzanego znaleziska, takiego jak wyczuwalna masa. Standardowe badania mammograficzne są wykonywane z dodatkowymi widokami (kompresja, powiększenie, projekcja styczna) i ultrasonografią, jeśli jest to konieczne. Ogólnie rzecz biorąc, większość wyników mammograficznych i klinicznych jest związana z rozwojem zmian dystroficznych w obrębie tkanki dawcy, takich jak torbiele olejowe i martwica tkanki tłuszczowej. Zazwyczaj zmiany dystroficzne można łatwo rozpoznać na mammogramie jako łagodne. Jednak martwica tkanki tłuszczowej, mikrozwapnienia dystroficzne i blizny również mogą imitować raka, co skłania do wykonania biopsji.
(Zobacz zdjęcia poniżej.)
 Mammografia piersi ze skośnym obrazem przyśrodkowo-bocznym przedstawia podpektoralny (za mięśniem) implant silikonowy. Na zewnątrz implantu, w tkance miękkiej górnej części piersi, widoczny jest wolny silikon, co wskazuje na pęknięcie implantu (patrz strzałki).
Mammografia piersi ze skośnym obrazem przyśrodkowo-bocznym przedstawia podpektoralny (za mięśniem) implant silikonowy. Na zewnątrz implantu, w tkance miękkiej górnej części piersi, widoczny jest wolny silikon, co wskazuje na pęknięcie implantu (patrz strzałki).  Skośny obraz przyśrodkowo-boczny płata z mięśnia poprzecznie prostego brzucha (TRAM) zastosowanego do powiększenia objętości piersi zamiast implantu. Rodzima tkanka piersi jest widoczna przed płatem TRAM i tworzy tę niezwykłą architekturę.
Skośny obraz przyśrodkowo-boczny płata z mięśnia poprzecznie prostego brzucha (TRAM) zastosowanego do powiększenia objętości piersi zamiast implantu. Rodzima tkanka piersi jest widoczna przed płatem TRAM i tworzy tę niezwykłą architekturę. Pooperacyjne obserwacje mammograficzne zidentyfikowane po zabiegu powiększania piersi są związane z technicznym umiejscowieniem implantu i jego rodzajem. Zalecane są widoki standardowe i z przemieszczeniem implantu. Ocena implantów obejmuje ich lokalizację (subglandularne lub subpektoralne), rodzaj (silikonowe, solne, mieszane), kontur (ocena pod kątem ewentualnego pęknięcia lub osłabienia) oraz ocenę pod kątem ewentualnych powikłań (pęknięcie, tworzenie się otoczki). Implant może przesłonić naturalną tkankę piersi, co utrudnia wykrycie raka piersi. W rzadkich przypadkach tkanka piersi może być powiększona przy użyciu tkanki natywnej pobranej z mięśnia lub szypuły. Powoduje to nietypowy wygląd mammograficzny.
W retrospektywnym przeglądzie 64 pacjentek, które poddano częściowej mastektomii z natychmiastową rekonstrukcją mammoplastyką redukcyjną onkoplastyczną, mimo że wykonano znaczną rearanżację tkanek, odnotowano niski odsetek nieprawidłowych mammografii pooperacyjnych i kolejnych biopsji w ciągu pierwszych 2 lat po zabiegu.
Badanie preferowane
Postępowanie w przypadku pooperacyjnych zmian w piersiach obejmuje dokładną ocenę mammograficzną oraz korelację z wywiadem klinicznym i wynikami badań patologicznych. Markery blizn są pomocne w udokumentowaniu podejścia chirurgicznego. W badaniu pomocne są dodatkowe projekcje mammograficzne (projekcje styczne, uciskowe i/lub w powiększeniu), porównanie z wcześniejszymi mammografiami, kliniczne badanie piersi i ultrasonografia. W przypadku podejrzanych lub nieokreślonych wyników zalecane jest pobranie próbki tkanki. MRI piersi może być również pomocne w ocenie zmian pooperacyjnych.
Rozwój pleomorficznych mikrozwapnień, zwłaszcza w postaci rozgałęzień, jest uważany za wysoce sugerujący nowy lub nawracający nowotwór. Biopsja powinna być wykonana niezwłocznie. Rozwój torbieli olejowych lub martwicy tkanki tłuszczowej jest powszechny, a rutynowa obserwacja może być przeprowadzona. Zniekształcenia architektoniczne są częstym objawem mammograficznym po operacji oszczędzającej pierś i powinny być ściśle monitorowane po wykonaniu odpowiednich badań (z powiększeniem i/lub uciskiem). Każdy rozwijający się lub zmieniający obszar zniekształceń architektonicznych powinien być postrzegany jako niepokojący. Po radioterapii często obserwuje się pogrubienie skóry i gruczołu piersiowego.
Mammograficzne i ultrasonograficzne wyniki badań zmian złośliwych i łagodnych nakładają się na siebie. Dokładne badanie jest konieczne w przypadku każdej nowej lub zmieniającej się masy, rozwijających się zwapnień oraz obszarów o zniekształconej architekturze lub gęstości. W przypadku nieokreślonych lub podejrzanych wyników należy rozważyć wykonanie biopsji.
Znaki blizny są pomocne w udokumentowaniu podejścia chirurgicznego. Dodatkowe projekcje mammograficzne (projekcje styczne, uciskowe i/lub w powiększeniu), porównanie z wcześniejszymi mammogramami, kliniczne badanie piersi i ultrasonografia są pomocne w ocenie. Pobieranie próbek tkanek jest zalecane w przypadku podejrzanych lub nieokreślonych wyników. Scyntymammografię najlepiej stosować w sytuacjach klinicznych, w których mammografia i ultrasonografia są niejednoznaczne.
Cyfrowa tomosynteza piersi (DBT) polega na obrazowaniu tkanki piersi w wielu przekrojach (pod różnymi kątami) zamiast obrazu dwuwymiarowego, jak w przypadku konwencjonalnej mammografii. DBT pomaga w triangulacji zmiany chorobowej i może zmniejszyć zapotrzebowanie na dodatkowe widoki.
Dodaj komentarz