Corrected QT Interval Prolongation: a New Predictor of Cardiovascular Risk in Patients With Non-ST-Elevation Acute Coronary Syndrome | Revista Española de Cardiología
On 27 grudnia, 2021 by adminINTRODUCTION
Ostatnio opublikowane badania zmodyfikowały klasyczną koncepcję kaskady niedokrwiennej, wykazując w 100% badanych przypadków, że najwcześniejszym zdarzeniem mającym miejsce w niedokrwieniu jest wydłużenie skorygowanego odstępu QT (QTc).1 Nieprawidłowe wydłużenie odstępu QTc odnotowano u pacjentów z niestabilną dławicą piersiową (UA)2 lub ostrym zawałem serca z uniesieniem odcinka ST (AMI). Ponadto stwierdzono, że zmienna ta jest niezależnym predyktorem zgonu z przyczyn arytmicznych po AMI.4,5 Zgodnie z tą obserwacją w badaniu ACTION wykazano, że u pacjentów z chorobą wieńcową odstęp QTc dłuższy niż 430 milisekund był predyktorem zgonu porównywalnym z chorobą 3 naczyń (iloraz szans , 1,52 vs OR, 1,14)6; badanie to przeprowadzono jednak u pacjentów ze stabilną chorobą wieńcową. Wydłużenie odstępu QTc stwierdzane u chorych z UA lub AMI7,8 powracało do wartości prawidłowych 48 godzin po zadowalającej rewaskularyzacji mięśnia sercowego. Spekulowano, że normalizacja tego odstępu u pacjentów, którzy przeszli angioplastykę, jest markerem zadowalającej reperfuzji.9
Ostatnio donosiliśmy, że wydłużenie odstępu QTc jest niezależnym markerem ryzyka u pacjentów z UA.10 Celem tego badania było wykazanie wartości prognostycznej wydłużonego odstępu QTc u pacjentów przyjętych do oddziału opieki wieńcowej z rozpoznaniem ostrego zespołu wieńcowego bez uniesienia odcinka ST (non-ST-elevation acute coronary syndrome, NSTEACS) i z prawidłowym elektrokardiogramem (EKG), w którym nie stwierdzono ostrych zmian niedokrwiennych.
METODY
Pacjenci
Od stycznia 1995 roku badaliśmy 426 kolejnych pacjentów przyjętych na oddział opieki wieńcowej Hospital Interzonal General de Agudos Eva Perón (prowincjonalny uniwersytecki szpital ostrej opieki specjalizujący się w wysoce złożonych przypadkach i medycynie ogólnej) w Buenos Aires, Argentyna, w celu zbadania zachowania odstępu QTc w UA i AMI bez uniesienia odcinka ST, sklasyfikowanych jako IIB lub IIIB według kryteriów Braunwalda. UA definiujemy jako: typowy ból dławicowy, bez podwyższenia markerów biochemicznych, z lub bez zmian w EKG. Poziom troponiny sercowej T (cTnT) 30,04 ng/mL lub frakcja MB kinazy kreatynowej (CK-MB) >5%, oznaczone w ciągu 24 godzin od przyjęcia, uznano za nieprawidłowe i służyły one do odróżnienia pacjentów z pewnym stopniem martwicy od tych, u których nie było biochemicznych dowodów tego powikłania (UA).
W żadnym przypadku nie udokumentowano elektrokardiograficznie AMI z uniesieniem odcinka ST (transmuralnego), zgodnie z kryteriami ACC/AHA.12 Pragniemy zaznaczyć, że do badania włączono tylko pacjentów z prawidłowym EKG (n=39) lub bez nowych zmian niedokrwiennych (n=16), w porównaniu z EKG wykonanym w ciągu ostatnich 6 miesięcy, aby spełnić specyficzny cel tego badania. U tych ostatnich 16 pacjentów, u których EKG nie było prawidłowe, występowały następstwa AMI (n=13), blok przedniej odnogi lewej odnogi pęczka Hisa (n=2) lub całkowity blok prawej odnogi pęczka Hisa (n=1). Badanie to przeprowadzono z zamiarem rozszerzenia naszych wcześniejszych obserwacji u pacjentów z UA, u których w EKG przy przyjęciu stwierdzono ostre zmiany niedokrwienne.10
Systematyczne wykonywanie oznaczeń cTnT wprowadzono w naszym szpitalu dopiero 12 listopada 2001 roku, dlatego 328 przypadków, w których nie oznaczono tego parametru, nie mogło zostać włączonych do protokołu. Z pozostałych 98 pacjentów wykluczono 41 z nowo powstałymi ujemnymi załamkami T, 1 z ciężką niewydolnością serca i 1 z czasem trwania zespołu QRS 30,12 sekundy. Inne kryteria wykluczenia brane pod uwagę przy wyborze pacjentów to: wtórna niestabilna dławica piersiowa, dławica piersiowa po przebytym zawale serca, ciężka choroba zastawkowa lub kardiomiopatia, stężenie potasu w surowicy £ 3,5 mEq/mL, leczenie jakimkolwiek lekiem antyarytmicznym lub lekiem, który mógłby zmienić odstęp QTc w momencie przyjęcia do szpitala, oraz arytmie takie jak zespół Wolffa-Parkinsona-White’a, migotanie i trzepotanie przedsionków oraz przedwczesne pobudzenia komorowe lub przedsionkowe. Populację badaną stanowiło 55 pacjentów, którzy pozostali po spełnieniu kryteriów wyłączenia. Koronarografię potwierdzono w 29 przypadkach (52,7%), u 14 pacjentów (25,5%) stwierdzono chorobę wieńcową w wywiadzie, a u pozostałych 12 (21,8%) wykonano testy czynnościowe prowokujące niedokrwienie. W odniesieniu do 29 chorych, u których wykonano koronarografię w celu oceny zaawansowania choroby wieńcowej, istotne zmiany obturacyjne stwierdzono u 25, a prawidłowe tętnice wieńcowe u 4.
Funkcję komór uznawano za prawidłową, gdy spełnione były 2 z 3 następujących kryteriów: a) frakcja skracania 325%; b) separacja przegrody międzykomorowej w punkcie E zastawki mitralnej c) zgodność między 2 doświadczonymi echokardiografistami w tym, że funkcja skurczowa była zachowana.
Wszyscy pacjenci włączeni do badania (16 z nich miało wysokie stężenia cTnT ) mieli pierwotną dławicę piersiową. Przy przyjęciu wszyscy otrzymali konwencjonalne leczenie aspiryną, heparyną, nitrogliceryną podawaną dożylnie i atenololem. Dawka beta-blokerów uważana za użyteczną była taka, która osiągała częstość akcji serca, która nie przekraczała częstości podstawowej o więcej niż 10% po manewrze wywołania tachykardii.
W każdym przypadku przy przyjęciu do szpitala wykonano dwunastoodprowadzeniowe EKG, a próbki krwi pobrano ponad 6 godzin po wystąpieniu ostatniego epizodu bólu dławicowego. Poziom cTnT oznaczono metodą chemiluminescencji przy użyciu zatwierdzonych odczynników dostępnych w handlu. Stężenia 30,04 ng/mL uznawano za wskazujące na uszkodzenie mięśnia sercowego. Ponadto przy przyjęciu u każdego pacjenta przeprowadzono stratyfikację ryzyka zgodnie z punktacją TIMI (Thrombolysis in Myocardial Infarction) dla NSTEACS.13
Wszyscy pacjenci wyrazili pisemną świadomą zgodę przed włączeniem do badania, które zostało zatwierdzone przez lokalną komisję etyczną.
Charakterystyka kliniczna, obserwacja i cele badania
Zmiennymi uwzględnionymi w momencie włączenia do badania były: wiek, płeć, wzrost, masa ciała, ciśnienie tętnicze, przebyty zawał mięśnia sercowego, nadciśnienie tętnicze, cukrzyca, palenie tytoniu, hipercholesterolemia, rodzinne występowanie choroby wieńcowej, choroba naczyniowo-mózgowa i wcześniejsza angioplastyka wieńcowa. Żaden pacjent nie miał choroby naczyń obwodowych. Odnotowano również przyjmowanie leków przed włączeniem do badania.
Po wykonaniu charakterystyki wyjściowej wszyscy pacjenci zostali poddani 1-miesięcznej obserwacji po wypisie.
Zdarzeniami klinicznymi obserwowanymi w ciągu 30 dni po wypisie ze szpitala, które stanowiły łączny punkt końcowy, były: zgon związany z chorobą serca, zawał mięśnia sercowego bez zgonu (zdefiniowany zgodnie z kryteriami ACC/AHA: wzrost poziomu enzymów sercowych, charakterystyczne zmiany elektrokardiograficzne i typowy ból w klatce piersiowej trwający co najmniej 20 minut) oraz konieczność rewaskularyzacji przezskórnej lub chirurgicznej z powodu nawracającej dławicy piersiowej, dodatniego testu czynnościowego w prowokacji niedokrwienia lub kryteriów wskazujących na wysokie ryzyko kliniczne lub hemodynamiczne.
Pomiar skorygowanego odstępu QT
Dwóch niezależnych doświadczonych badaczy (FG i SL), którzy nie byli zaangażowani w podejmowanie decyzji, przeprowadziło ręczny pomiar odstępu QTc przy użyciu ręcznego instrumentu i szkła powiększającego, jak opisano we wcześniejszym badaniu przeprowadzonym przez naszą grupę.10 Przeanalizowaliśmy pomiary zarejestrowane dla każdego pacjenta przy przyjęciu, 12, 18 i 24 godziny później, a następnie codziennie. Jako wartość końcową przyjęto najdłuższy odstęp QTc uzyskany z pomiarów dokonanych w EKG wykonanym od momentu przyjęcia do 24 godzin później. Zapisy elektrokardiograficzne obejmowały 12 odprowadzeń o standardowym wzmocnieniu i były wykonywane aparatem EKG Schiller Cardiovit AT-1 (Schiller AG, Baar, Szwajcaria). W zależności od sytuacji klinicznej każdego pacjenta zapisy wykonywano w obecności bólu lub po jego ustąpieniu. Odstęp QT mierzono od początku zespołu QRS do końca załamka T, definiowanego jako punkt, w którym załamek T powraca do linii izoelektrycznej lub nadir między załamkiem T a załamkiem U, jeśli ten ostatni jest obecny. We wszystkich EKG odstęp QT mierzono w odprowadzeniach przedsercowych V2,V3 i V4 z dwóch powodów: po pierwsze, w tych odprowadzeniach fala T uzyskuje największą amplitudę, a po drugie, w tych odprowadzeniach występowała największa zgodność między 2 obserwatorami.14,15 Pomiary zarejestrowane w 3 odprowadzeniach uśredniano, a wartość tę uznawano za reprezentującą czas trwania odstępu QT dla danego EKG, zmierzony przez 1 z 2 badaczy. Następnie ponownie uśredniano średnią obliczoną przez każdego z 2 badaczy i tę ostateczną wartość brano pod uwagę w analizie. Zmienność między tymi obserwatorami obliczono na podstawie ryzyka względnego, które określono za pomocą wzoru: (A-B)/(´0,5)´100, gdzie A i B to odstępy QTc w pomiarach dokonanych przez każdego z 2 obserwatorów.16 Aby uzyskać odstęp QT skorygowany o częstość akcji serca, zastosowano wzór Bazetta.17 Skorygowane odstępy QT o czasie trwania większym lub równym 0,45 sekundy u mężczyzn i większym lub równym 0,47 sekundy u kobiet uznano za nieprawidłowo wydłużone.
Analiza statystyczna
Wyniki zmiennych ciągłych o rozkładzie normalnym wyrażono jako średnią plus lub minus odchylenie standardowe (SD), a zmienne ciągłe o rozkładzie innym niż normalny wyrażono jako medianę (zakres międzykwartylowy). Do analizy normalności rozkładu zmiennych ciągłych zastosowano test Kołgorowa-Smirnowa, które porównywano odpowiednio za pomocą niesparowanego testu t lub testu U Manna-Whitneya. Proporcje porównywano za pomocą testu χ2 lub dokładnego testu Fishera, jeśli liczba oczekiwanych wartości wynosiła 30,04 ng/mL, a odstęp QTc 0,458 sekundy (najlepszy punkt odcięcia przewidziany przez krzywą charakterystyki operacyjnej odbiornika).
Różnice uznano za statystycznie istotne, jeśli hipotezę zerową można było odrzucić na poziomie ufności powyżej 95%. Pakiet oprogramowania statystycznego SPSS 15.0 (SPSS, Inc., Chicago, Illinois, Stany Zjednoczone) był używany do wszystkich obliczeń.
WYNIKI
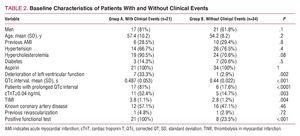
Przy przyjęciu 39 pacjentów (71%) miało prawidłowe EKG; u pozostałych 16 (29%) z historią choroby wieńcowej, EKG było nieprawidłowe, ale nie ujawniło nowych ostrych zmian niedokrwiennych na początku w porównaniu z poprzednimi EKG; 21 pacjentów (38%) doświadczyło zdarzeń klinicznych (Tabela 1) podczas obserwacji; podczas gdy pozostałe 34 (62%) nie. Charakterystykę kliniczną i demograficzną chorych, u których wystąpiły zdarzenia kliniczne (grupa A), oraz tych, u których ich nie było (grupa B), przedstawiono w tabeli 2.
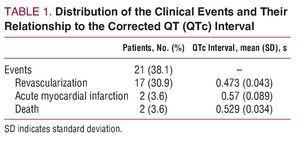
Średni odstęp QTc był dłuższy w grupie, w której zgłaszano zdarzenia (0.487 sekund) niż w grupie wolnej od zdarzeń (0,44 sekundy; P=,001).
Na podstawie wartości referencyjnych dla odstępu QTc odpowiadających każdej płci, parametr ten był wydłużony u 17 pacjentów (81%) w grupie A, w porównaniu z zaledwie 6 (17,6%) w grupie B (P=,0001; Tabela 2). Należy podkreślić, że zgodnie z analizą krzywej ROC, najlepszym punktem odcięcia dla odstępu QTc pod względem predykcji zdarzeń klinicznych było 0,458 sekundy, z czułością i swoistością wynoszącymi odpowiednio 76,2% i 88,2% (pole pod krzywą ROC równe 0,825; Rycina 1).

Rycina 1. Krzywa ROC (Receiver Operating Characteristics) skonstruowana w celu ustalenia punktu odcięcia dla skorygowanego odstępu QTc o najwyższej czułości i swoistości dla zdarzeń klinicznych (QTc=0,458 s).
Po dostosowaniu za pomocą binarnej regresji logistycznej, odstęp QTc okazał się jedyną niezależną zmienną ryzyka (OR, 19,8; 95% przedział ufności , 4,8-80,5; P=,001). Skala ryzyka TIMI została wykluczona z niezależnych predyktorów łącznego punktu końcowego (P=,13), podobnie jak cTnT (P=,09). Inne zmienne, które nie były predyktorami zdarzeń w tym modelu to: wiek (P=,09), płeć (P=,16), palenie tytoniu (P=,07), hipercholesterolemia (P=,09), cukrzyca (P=,23), nadciśnienie tętnicze (P=,51), zawał w wywiadzie (P=,88) i dysfunkcja lewej komory (P=,06). Należy podkreślić, że istniała dodatnia i statystycznie istotna korelacja między poziomem cTnT a odstępem QTc (korelacja Pearsona = 0,78; P
Częstość występowania zdarzeń była większa u pacjentów z wynikiem ryzyka TIMI powyżej mediany i z odstępem QTc 30,458 sekundy, w porównaniu z pozostałą częścią badanej populacji.
DISCUSSION
Wyniki obecnego badania po raz pierwszy wykazują, że odstęp QTc pozwala przewidzieć niekorzystne zdarzenia sercowo-naczyniowe do 30 dni po wypisie ze szpitala u pacjentów z NSTEACS, którzy mieli prawidłowy EKG lub bez zmian niedokrwiennych o nowym początku przy przyjęciu.
W porównaniu z pacjentami, u których nie wystąpiły zdarzenia sercowo-naczyniowe, ci, którzy osiągnęli połączony punkt końcowy zgonu, AMI lub przezskórnej lub chirurgicznej rewaskularyzacji do 30 dni po wypisie ze szpitala, mieli dłuższy odstęp QTc. W każdym razie nie wykluczamy, że wyniki te różniłyby się, gdybyśmy zdecydowali się przedłużyć okres obserwacji.
Nasze wyniki potwierdzają i rozszerzają nasze wcześniejsze wyniki oraz wyniki Jiménez-Candil i wsp. u pacjentów z ostrym zespołem wieńcowym, w których odstęp QTc był użytecznym wczesnym markerem ryzyka sercowo-naczyniowego u pacjentów z nieprawidłowym wzorcem EKG przy przyjęciu, spowodowanym ostrym niedokrwieniem mięśnia sercowego.10,18
W niniejszym badaniu stwierdziliśmy również dodatnią korelację pomiędzy wydłużonym odstępem QTc a poziomem cTnT. Ta ostatnia obserwacja może sugerować, że wydłużenie odstępu QTc jest związane nie tylko z niedokrwieniem mięśnia sercowego, ale z uszkodzeniem mięśnia sercowego związanym z obecnością ograniczonych obszarów ogniskowej martwicy (mikronekroza). W zgodzie z naszymi obserwacjami Doven i wsp.19 stwierdzili bezpośrednią zależność między dyspersją QT a stężeniem cTnT u pacjentów z UA. Podobnie Rukshin i wsp.20 stwierdzili, że wydłużenie odstępu QTc było bardziej wyraźne u pacjentów z AMI bez załamka Q niż u tych z UA, u których nie stwierdzono uszkodzenia mięśnia sercowego.
W 1990 roku Renkin i wsp.21 udokumentowali swoje doświadczenia z serii pacjentów z UA i utrzymującym się ujemnym załamkiem T, który wskazywał na obecność ogłuszenia mięśnia sercowego. Co ciekawe, w EKG wykorzystanym jako przykład w ich artykule, wykonanym przed angioplastyką wieńcową, stwierdzono obecność wydłużonego odstępu QTc.
W tym samym roku Shawl i wsp.2 opublikowali pierwszą publikację dotyczącą odstępu QTc u chorych z UA; dotyczyła ona serii pacjentów poddanych angioplastyce wieńcowej w celu leczenia krytycznych zmian w odcinku proksymalnym lewej tętnicy wieńcowej zstępującej przedniej, u których w EKG wykonanym przed zabiegiem stwierdzono wydłużenie odstępu QTc, które po zabiegu powróciło do normy.
Ale nasza obserwacja była stosunkowo krótka, a wyniki długoterminowe mogą być niepewne, Jiménez-Candil i wsp.18 donieśli ostatnio, że odstęp QTc okazał się predyktorem ryzyka, zarówno w krótkim okresie, jak i przez okres do 1 roku, w serii 427 pacjentów z NSTEACS i kilkoma rodzajami nieprawidłowości elektrokardiograficznych przy przyjęciu.
W pewien sposób stawka zdarzeń w naszej serii była zaskakująca, biorąc pod uwagę, że przy przyjęciu pacjenci mieli prawidłowy EKG lub nieprawidłowy EKG, ale bez ostrych zmian o nowym początku. Oprócz tej okoliczności, mieli również niski średni wynik ryzyka TIMI. Jednak wszyscy chorzy mieli liczne czynniki ryzyka i byli bezobjawowi przy przyjęciu; przebieg kliniczny 52,7% z nich wskazywał na konieczność wykonania koronarografii, a 30% przebyło wcześniej AMI. U 21 pacjentów z grupy A wystąpiły zdarzenia kliniczne, a odstęp QTc był wydłużony przy przyjęciu u 52% z nich. Łącznie obserwacje te wskazują, że wydłużony odstęp QTc może być dobrym predyktorem ryzyka sercowo-naczyniowego i użytecznym narzędziem diagnostycznym u pacjentów przyjmowanych do szpitala z NSTEACS i prawidłowym EKG.
Jedną z interesujących kwestii, która stoi w sprzeczności z afirmacjami opublikowanymi przez innych autorów, którzy donosili o związku między wzrostem dyspersji QT a wystąpieniem zgonu z powodu zaburzeń rytmu serca u pacjentów z chorobą wieńcową, jest to, że żaden z uczestników naszego badania nie miał ciężkiej arytmii komorowej ani zgonu z przyczyn arytmicznych.22 Zatem wydłużenie odstępu QTc u naszych pacjentów było predyktorem ryzyka niedokrwienia, a nie arytmii.
Ograniczenia badania
Najsłabszym punktem naszej pracy jest prawdopodobnie liczba pacjentów, a to mogło prowadzić do niestabilnych wyników i być powodem wykluczenia wyniku TIMI i cTnT, obu dobrze znanych predyktorów prognostycznych, jako zmiennych niezależnych. Powodem włączenia do badania 55 pacjentów był fakt, że rekrutację przeprowadzono tylko w jednym ośrodku, a badanymi musiały być osoby z NSTEACS, które przy przyjęciu miały prawidłowy EKG lub nie wykazywały nowych zmian przy porównaniu z poprzednim EKG wykonanym w ciągu ostatnich 6 miesięcy. Ten ostatni punkt miał decydujące znaczenie przy doborze chorych. To spowodowało, że konieczne było uciekanie się do badania połączonego punktu końcowego, ze zrozumieniem, że gdyby śmierć była jedynym czynnikiem branym pod uwagę, populacja mogłaby być znacznie większa.
Podobnie, okres obserwacji był krótki (do 30 dni po wypisie ze szpitala), ponieważ naszym celem od początku była ocena odstępu QTc jako predyktora ryzyka wkrótce po wypisie, nie wykluczając możliwości zmian w wynikach, gdybyśmy zaproponowali dłuższy okres obserwacji. W każdym razie konieczne będzie, w przyszłości i na większej grupie pacjentów, potwierdzenie tych wyników, na które mogły mieć wpływ inne czynniki, nie brane pod uwagę w tej populacji pacjentów.
WNIOSKI
Nasze dane wskazują, że wydłużenie odstępu QTc u pacjentów z NSTEACS mających prawidłowy EKG lub taki, który nie wykazuje nowych ostrych zmian niedokrwiennych, jest niezależnym predyktorem ryzyka sercowo-naczyniowego, a 0,458 sekundy może być punktem odcięcia, który należy wziąć pod uwagę.
Celem tego badania jest zwrócenie uwagi na nowatorskie podejście, które może być dostępne w każdym nagłym przypadku kardiologicznym. Zdajemy sobie jednak sprawę z faktu, że do potwierdzenia i porównania wartości predykcyjnej odstępu QTc konieczne będą badania z udziałem większej liczby pacjentów.
ABBREVIATIONS
AMI: ostry zawał mięśnia sercowego
cTnT: troponina sercowa T
ECG: elektrokardiogram
NSTEACS: ostry zespół wieńcowy bez uniesienia odcinka ST
QTc: skorygowany odstęp QT
ROC: receiver operating characteristic
SD: odchylenie standardowe
TIMI: tromboliza w zawale mięśnia sercowego UA: niestabilna dławica piersiowa
.
Dodaj komentarz