Red Flags in Spinal Conditions
On november 12, 2021 by adminOorspronkelijke Editor – Anna Butler, Fiona Stohrer en Katherine Moon als onderdeel van de Nottingham University Spinal Rehabilitation Project
Top Contributors – Katherine Moon, Fiona Stohrer, Anna Butler, Rachael Lowe en Naomi O’Reilly
Inleiding
Clinische bevindingen die het niveau van verdenking verhogen dat er sprake is van een ernstige medische aandoening die zich presenteert als gewone, niet-ernstige, musculoskeletale aandoeningen, worden gewoonlijk beschreven als rode vlaggen.
Internationale richtlijnen voor de beoordeling van lage rugpijn en nekpijn is het kunnen uitsluiten van ernstige pathologie en het identificeren van rode vlaggen. Rode vlaggen zijn kenmerken van de subjectieve en objectieve beoordeling van een patiënt waarvan wordt aangenomen dat ze hem een hoger risico op ernstige pathologie geven en doorverwijzing voor verder diagnostisch onderzoek rechtvaardigen. Ze wijzen vaak op niet-mechanische aandoeningen of pathologieën van viscerale oorsprong en kunnen contra-indicaties zijn voor veel fysiotherapeutische behandelingen.
Hoewel rode vlaggen een belangrijke rol spelen bij de beoordeling en diagnose, moeten ze ook met voorzichtigheid gebruikt worden omdat ze een slechte diagnostische nauwkeurigheid hebben en rode vlag vragen niet consequent gebruikt worden in de richtlijnen, dus het is de verantwoordelijkheid van individuele behandelaars om zich hiervan bewust te zijn. Andere richtlijnen bevelen zelfs aan om bij een rode vlag onmiddellijk door te verwijzen naar beeldvorming, wat tot veel onnodige doorverwijzingen zou kunnen leiden als artsen hun doorverwijzing niet klinisch hebben gemotiveerd.
Zie ook Spinal Masqueraders
Geschiedenis van rode vlaggen
De rol van fysiotherapeuten bij het signaleren van rode vlaggen is veranderd nu fysiotherapeuten steeds vaker het eerste contactpunt van de patiënt met een zorgprofessional worden. In McKenzies boek uit 1990 stelt hij dat “de patiënt die door de arts is gescreend, alle ongeschikte pathologieën moet laten uitsluiten”. In het huidige gezondheidszorgsysteem is het mogelijk dat patiënten nog niet eens door een arts zijn gezien voordat ze bij een fysiotherapeut komen, omdat er meer ruimte is voor zelfverwijzing en privéklinieken. De term “rode vlag” werd voor het eerst gebruikt door de Clinical Standards Advisory Group in 1994. Vergelijkbare hoogrisicomarkeringen dateren echter al van Mennell uit 1952 en Cyriax uit 1982.
Epidemiologie van rode vlaggen
Het is moeilijk om een precies beeld te krijgen van de epidemiologie van rode vlaggen omdat die sterk afhangt van de mate van documentatie door clinici. Eén studie over lage rugpijn suggereerde dat “de documentatie van rode vlaggen uitgebreid was op sommige gebieden (leeftijd boven de 50, blaasfunctiestoornissen, voorgeschiedenis van kanker, immuunsuppressie, nachtpijn, voorgeschiedenis van trauma, zadelanesthesie en neurologische deficit van de onderste ledematen) maar ontbrak op andere (gewichtsverlies, recente infectie, en koorts/ rillingen)”.
Tabel met een uitsplitsing van de aandoeningen waarmee patiënten met lage rugpijn worden geconfronteerd
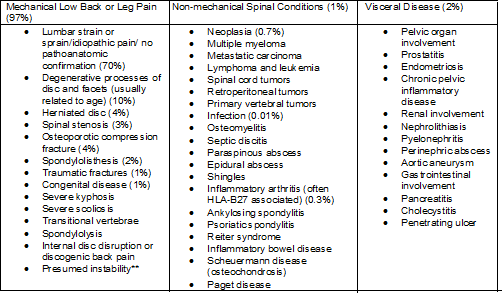
Cijfers tussen haakjes geven geschatte percentages van patiënten met deze aandoeningen onder alle volwassen patiënten met tekenen en symptomen van lage rugpijn aan. Percentages kunnen aanzienlijk variëren afhankelijk van demografische factoren.
Subjectieve beoordeling
De clinicus moet zich bewust zijn van de belangrijkste tekenen en symptomen die in verband worden gebracht met ernstige medische aandoeningen die pijn in de rug veroorzaken en een systeem ontwikkelen om voortdurend te screenen op de aanwezigheid van deze aandoeningen. Ze moeten ook rekening houden met de context van de rode vlag.
Leeftijd
In het Verenigd Koninkrijk wordt de leeftijd boven de 55 jaar beschouwd als een rode vlag, dit komt omdat boven deze leeftijd, met name boven de 65, de kans op de diagnose van veel ernstige pathologieën, zoals kanker, toeneemt.
Kanker
Er moet een kankeranamnese van de patiënt en ook een familieanamnese worden opgespoord, vooral bij een bloedverwant in de eerste graad, zoals een ouder of een broer of zus. De meest voorkomende vormen van uitgezaaide kanker zijn: borstkanker, longkanker en prostaatkanker.
De meest voorkomende waarschuwingssignalen van kanker zijn:
- Wijziging in de darm- of blaasgewoonten
- Wondjes die niet genezen
- Ongewone bloedingen of afscheiding
- Dikker worden of knobbel elders in de borst
- Vermoedingsstoornissen of slikproblemen
- Opvallende verandering van wrat of moedervlek
- Nagressieve hoest of heesheid
Onverklaarbaar gewichtsverlies
Dit moet afhangen van het gewicht dat de patiënt eerder had en soms is het zinvoller om naar het procentuele gewichtsverlies te kijken. Een gewichtsverlies van 5% of meer binnen een periode van 4 weken is een ruwe indicator voor wanneer onverklaarbaar gewichtsverlies alarm zou moeten slaan.
Pijn
- Contstante pijn – Dit moet echt constante pijn zijn die niet varieert binnen een periode van 24 uur.
- Thoracale pijn – De thoracale regio is de meest voorkomende regio voor metastasen.
- Severe nachtelijke pijn – Dit kan in verband worden gebracht met een objectieve anamnese als de klachten van de patiënt ontstaan wanneer hij/zij ligt of geen gewicht draagt.
- Buikpijn en veranderde darmgewoonten maar zonder verandering van medicatie – Een verandering in de darmgewoonten kan een rode vlag zijn voor cauda equina.
Respons op vorige therapie
Dit kan ook worden beschouwd als een gele vlag en moet met voorzichtigheid worden behandeld omdat veel patiënten episodisch lage rug- en nekpijn hebben. Patiënten die aanvankelijk op de behandeling reageren en daarna terugvallen, kunnen echter reden tot bezorgdheid zijn.
Anderen
- Systemisch onwel
- Pinnen en naalden
- Trauma – val van hoogte, verkeersongeval of gevecht
- Voorgeschiedenis van tuberculose of osteoporose
- Roken – Heeft nadelige gevolgen voor de circulatie, waardoor de voedingstoevoer naar de tussenwervelschijf en de wervels afneemt. Na verloop van tijd leidt dit tot degeneratie van deze structuren en daardoor tot instabiliteit, wat pijn in de onderrug kan veroorzaken. Er is ook gesuggereerd dat regelmatig hoesten, dat vaak gepaard gaat met roken, ook kan leiden tot een verhoogde mechanische belasting van de wervelkolom
- Cauda Equina Symptomen: urineretentie, ontlastingsincontinentie, unilaterale of bilaterale ischias, verminderde rechte beenheffing en zadelanesthesie
Objectieve voorgeschiedenis
De subjectieve beoordeling zal de therapeut het grootste deel van de informatie verschaffen die nodig is om de oorzaak van de symptomen op te helderen De objectieve beoordeling moet voldoende grondig zijn om ervoor te zorgen dat, indien aanwezig, rode vlaggen op de juiste wijze worden aangepakt. Er wordt gesuggereerd dat in totaal 44 items in het objectieve onderzoek als rode vlaggen kunnen worden beschouwd
Physical Appearance
De therapeut moet objectief vaststellen of de patiënt onwel is, maar dit is een zeer subjectief begrip. De volgende tekenen kunnen erop wijzen dat de patiënt een systemische ernstige pathologie heeft.
- Pallor/ blozen
- Zweten
- Wijzigde teint: vaal/gebleekt
- Tremor/schudden
- vermoeid
- ontsierd/verzorgd
- Halitose
- Slecht zittende kleding
Vorming van de wervelkolom
Vorming van de wervelkolom met spierkrampen en ernstige bewegingsbeperking worden gezien als de belangrijkste indicatoren van ernstige spinale pathologie. Een snel begin van een scoliose kan wijzen op een osteoom of osteoblastoom, hoewel dit in staande houding niet altijd duidelijk is. Fysiologische bewegingen zijn vaak nodig om een snel optredende scoliose vast te stellen. Sommige tumoren van de wervelkolom kunnen groot genoeg zijn om gezien of gevoeld te worden. Zwelling en gevoeligheid kunnen de eerste tekenen van een tumor zijn. Het is ook gebruikelijk dat spinale tumoren fysiologische bewegingen beperken.
Spierspasmen
Dit wordt voorgesteld als synoniem voor pijn in de wervelkolom en is daarom moeilijk vast te stellen of het geassocieerd is met een pathologie met een rode vlag. Indien een ernstige spinale pathologie aanwezig is, kan de spierspasme ernstig genoeg zijn om een oorzaak te zijn van scoliose in de wervelkolom. De correlatie tussen spierspasme, pijn en andere objectieve klinische metingen worden echter slecht ondersteund door sterk bewijs.
Neurologische Beoordeling
Patiënten die neurologische tekenen melden in de subjectieve beoordeling, hebben een neurologische beoordeling nodig. Een neurologisch tekort is zelden het eerste symptoom bij een patiënt met ernstige spinale pathologie, maar 70% van de patiënten heeft een neurologisch tekort op het moment van de diagnose. Dermatoom, myotomen en reflexen moeten worden onderzocht. De bovenste motorische neuronen moeten ook worden onderzocht via de extensor plantaire reflex (Babinski), clonus en hoffmans. Indien bruusk, kan dit wijzen op een pathologie van de bovenste motorische neuronen.
Diagnostische Tests
Bij de differentiaaldiagnose van ernstige aandoeningen van de wervelkolom moeten we begrijpen wat de beste tests zijn voor elke pathologie van de wervelkolom en/of clusters van tests. De beste tests zijn: betrouwbaar, goedkoop, hebben gevalideerde bevindingen en een hoge diagnostische nauwkeurigheid (d.w.z. specificiteit en sensitiviteit).
- Specificiteit – Is het percentage mensen dat negatief test op een specifieke ziekte onder een groep mensen die de ziekte niet hebben
- Gevoeligheid – Is het percentage mensen dat negatief test op een specifieke ziekte onder een groep mensen die de ziekte niet hebben
- Gevoeligheid – Is het percentage mensen dat positief test op een specifieke ziekte. Is het percentage mensen dat positief test op een specifieke ziekte onder een groep mensen die de ziekte hebben
- Waarschijnlijkheidsverhouding = De waarschijnlijkheidsverhouding (LR) is de waarschijnlijkheid dat een bepaald testresultaat verwacht zou worden bij een patiënt met de doelaandoening, vergeleken met de waarschijnlijkheid dat datzelfde resultaat zou worden verwacht bij een patiënt zonder de doelaandoening
- Hoge gevoeligheid en LAGE LR = mensen VERWIJDEREN die de ziekte niet hebben
- Hoge specificiteit en HOGE LR = mensen VERWIJDEREN die de ziekte wel hebben
Fractuur
Lumbale Wervelkolom
Tabel om gevoeligheid te tonen, specificiteit, en waarschijnlijkheidsverhoudingen van subjectieve informatie bij de diagnose van lumbale fractuur
| Subjectieve index | Sensitiviteit (%) | Specificiteit (%) | Positieve likelihood Ratio’s (%) | Negatieve waarschijnlijkheidsverhoudingen (%) |
|
Historie van groot trauma |
||||
| Pijn en tederheid | 0.60 | 0.91 | 6.7 | 0.44 |
| Tederheid | ||||
| Leeftijd >50 jaar | ||||
| Leeftijd >52 | 0.95 | 0.39 | 1.55 | 0.13 |
| Vrouw | ||||
| Corticosteroïd gebruik |
| Geclusterde resultaten | Gevoeligheid (%) | Specificiteit (%) | Positieve likelihood ratio (%) | Negatieve likelihood ratio (%) |
| 1 van 5 | 0.97 | 0.06 | 1.04 | 0.43 |
| 2 van 5 | 0.95 | 0.34 | 1.43 | 0.16 |
| 3 van 5 | 0,76 | 0,69 | 2,45 | 0,34 |
| 4 van 5 | 0,76 | 0,69 | 2,45 | 0,34 |
| 4 van 5 | 0.37 | 0.96 | 9.62 | 0.66 |
| 5 van 5 | 0.03 | 1 | 7.63 | 0.98 |
Om objectief te testen op een compressiefractuur in de lumbale wervelkolom gaat de onderzoeker achter de patiënt staan. De patiënt staat voor een spiegel, zodat de onderzoeker zijn reactie kan peilen. De gehele lengte van de wervelkolom wordt onderzocht met behulp van stevige, gesloten vuist percussie. Het is positief wanneer de patiënt klaagt over een scherpe, plotselinge pijn.
| Diagnostische test | Gevoeligheid (%) | Specificiteit (%) | Positief Waarschijnlijkheidsverhouding (%) | Negatieve Waarschijnlijkheidsverhouding (%) |
| Percussietest | 87.5 | 90.0 | 8.8 | 0.14 |
Cervicale wervelkolom
In de cervicale wervelkolom kan de Canadian C-Spine Rule worden gebruikt om vast te stellen wanneer mensen voor radiografie moeten worden gestuurd.
Kanker
Geeft gevoeligheid, specificiteit en waarschijnlijkheidsratio’s voor tekenen en symptomen die op kanker zouden kunnen wijzen
| Subjectieve index | Gevoeligheid (%) | Specificiteit (%) | Positieve likelihood ratio (%) | Negatieve likelihood ratio (%) |
| Leeftijd >50 | ||||
| Voorgeschiedenis van kanker | ||||
| Geen verbetering na één maand therapie | ||||
| Geen verlichting door bedrust | >0.90 | 0.46 | ||
| Duur langer dan een maand | > | |||
| Onverklaarbaar gewichtsverlies | 0.15 | 0.94 | 2.59 | 0.90 |
Ankylosing Spondylitis
Geeft gevoeligheid en specificiteit van informatie van subjectieve beoordeling met betrekking tot Ankylosing Spondylitis
| Subjectieve index | Gevoeligheid (%) | Specificiteit (%) |
| Leeftijd van begin <40 | 1.00 | 0.07 |
| Pijn niet verlicht door rugligging | 0.80 | 0.49 |
| Ochtendstijfheid in de rug | 0.64 | 0.59 |
| Pijnduur >3 maanden | 0.71 | 0.54 |
| Borstverwijding < of gelijk aan 2,5 cm | 0,09 | 0,99 |
| 4 van de 5 | 0.23 | 0.82 |
Cauda Equina
Geeft de gevoeligheid en specificiteit weer van de tekenen en symptomen geassocieerd met cauda equina.
| Subjectieve index | Gevoeligheid (%) | Specificiteit (%) |
| Snelle verschijnselen binnen 24 uur | 0.89 | |
| Voorgeschiedenis van rugpijn | 0.94 | |
| Urineretentie | 90 | |
| Verlies van sfinctertoon | 80 | |
| Sacraal gevoelsverlies | 85 | |
| Zwakte of loopverlies van de onderste extremiteit | 84 | |
| Abnormale anale toon | 1 | 0.95 |
| Veranderde perineale sensatie | 1 | 0.67 |
Clinical Reasoning
Het gebruik van rode vlaggen mag niet in de plaats komen van klinisch redeneren, maar moet worden gebruikt als een aanvulling op het proces. Een eenzame rode vlag is niet noodzakelijk een sterke aanwijzing van ernstige pathologie. Het moet worden beschouwd in de context van de voorgeschiedenis van de persoon en de bevindingen bij onderzoek.
Het ten onrechte toeschrijven door patiënten van sluipende symptomen aan een traumatische gebeurtenis komt vaak voor en kan misleidend zijn. Klinisch redeneren is slechts zo goed als de informatie waarop het is gebaseerd, wat het belang aangeeft van grondig doorvragen bij de subjectieve beoordeling.
De drie soorten fouten die kunnen optreden bij klinisch redeneren zijn onder meer:
- Foutieve waarneming of uitlokking van cues
- Onvolledige feitenkennis
- Misjuiste toepassing van bekende feiten op een specifiek probleem
In het klinisch redeneerproces moet de therapeut bepalen of er logische gevolgtrekkingen zijn met betrekking tot de informatie die hij van de patiënt krijgt. De therapeut moet niet gerustgesteld worden door eerder onderzoek dat als normaal wordt gerapporteerd. In een vroeg stadium is ernstige spinale pathologie moeilijk te ontdekken en gewichtsverlies zal niet altijd duidelijk zijn in deze vroege stadia.
Rode haringen voor ernstige spinale pathologie kunnen zijn: spinale stenose, oedeem in de onderste ledematen, zenuwwortelcompressie, perifere neuropathie, cervicale myelopathie, alcoholisme, diabetes, MS en UMND. Vanwege de overvloed aan rode vlaggen die aanwezig kunnen zijn, is het belangrijk dat de therapeut de rode vlaggen interpreteert in de context van de huidige toestand van de patiënt en niet afzonderlijk.
Behandeling van rode vlaggen
Als er rode vlaggen worden geïdentificeerd in de wervelkolom, moet de therapeut eerst overwegen of doorverwijzing op zijn plaats is. Als het ernstig genoeg is, kan de therapeut doorverwijzen naar Spoedeisende Hulp, zoals in het geval van het cauda equina syndroom en fracturen. Anders kan verder medisch advies worden ingewonnen, bijvoorbeeld door verwijzing naar een gespecialiseerde wervelkolomkliniek.
Als er na een maand geen verbetering optreedt, is dat een rode vlag en kan de patiënt worden terugverwezen naar de huisarts voor verdere behandeling en eventueel verder diagnostisch onderzoek. De huisarts kan de patiënt doorverwijzen voor röntgenfoto’s, CT/MRI, bloedonderzoek of zenuwgeleidingsonderzoek. Om het aantal vals alarmen te verminderen, wordt voorgesteld om de patiënt in eerste instantie terug te verwijzen naar de huisarts voor verder onderzoek, indien nodig, alvorens over te gaan tot meer geavanceerde beeldvorming.
Documentatie
Na doorverwijzing moeten rode vlaggen in de aantekeningen worden vermeld, omdat dit een contra-indicatie voor fysiotherapie inhoudt. Uit de documentatie van rode vlaggen door fysiotherapeuten in de VS is gebleken dat 8 van de 11 rode vlaggen in 98% van de gevallen werden gedocumenteerd, zoals hieronder te zien is:
- Geeftijd boven de 50
- Bladderdisfunctie
- Geschiedenis van kanker
- Immunosuppressie
- Nachtpijn
- Geschiedenis van trauma
- Zadelanesthesie
- Neurologische tekorten aan de onderste extremiteiten
Red flags die niet routinematig werden gedocumenteerd, omvatten:
- Gewichtsverlies
- Recente infectie
- Koorts/ rillingen
In vergelijking met deze gegevens in de VS onderwierp Schotland de documentatie van rode vlaggen over 2147 episodes van zorg aan een onderzoek. Het onderzoek vond plaats in twee fasen, tussen mei en juni 2008 en januari en februari 2009). De therapeuten kregen een online-instrument om hen te vragen naar de meest voorkomende rode vlaggen. Uit de resultaten bleek dat in de eerste fase 33% van de rode vlaggen werd gedocumenteerd en dat 54% van die 33% bestond uit cauda equina-symptomen. Ter vergelijking, in fase twee steeg het percentage gedocumenteerde rode vlaggen tot 65% en daarvan had 84% betrekking op cauda equina. Hoewel de documentatie verbeterde, bleef 1 op de 5 therapeuten rode vlaggen niet documenteren. Van alle onderzochte rode vlag vragen was HIV/drugsmisbruik de minst gedocumenteerde rode vlag
- 1.0 1.1 Finucane L. An Introduction to Red Flags in Serious Pathology. Fysioplus 2020.
- Koes B, van Tulder M, Lin C, Macedo L, McAuley J, Maher C. An updated overview of clinical guidelines for the management of non-specific low back pain in primary care. European Spine Journal. 2010;19(12):2075-94.
- Childs, J.D., Cleland, J.A., Elliott, J.M., Teyhen, D.S., Wainner, R.S., Whitman, J.M., Sopky, B.J., Godges, J.J., Flynn, T.W., Delitto, A. and Dyriw, G.M., 2008. Nekpijn: richtlijnen voor de klinische praktijk gekoppeld aan de International Classification of Functioning, Disability, and Health van de Orthopaedic Section of the American Physical Therapy Association. Journal of Orthopaedic & Sports Physical Therapy, 38(9), pp.A1-A34.
- Henschke N, Maher C, Ostelo R, de Vet H, Macaskill P, Irwig L. Red flags to screen for malignancy in patients with low-back pain. Cochrane Database van Systematische Beoordelingen. 2013(2).
- 5.0 5.1 Premkumar A, Godfrey W, Gottschalk MB, Boden SD. Red Flags for Low Back Pain Are Not Always Really Red. J Bone Jt Surg. 2018;100(5):368-74.
- Downie A, Williams C, Henschke N, Hancock M, Ostelo R, de Vet H, et al. Red flags to screen for malignancy and fracture in patients with low back pain: systematic review. British Medical Journal. 2013;347.
- Gordon Higginson. Adviesgroep klinische normen. Qual Health Care. 1994 Jun; 3(Suppl): 12-15.
- 8.00 8.01 8.02 8.03 8.04 8.05 8.06 8.07 8.08 8.09 8.10 8.11 8.12 8.13 8.14 Greenhalgh, S. and Selfe, J. Red Flags: A guide to identifying serious pathology of the spine. Churchill Livingstone: Elsevier. 2006.
- Leerar, P J, Boissonnault, W, Domholdt, E and Roddey, T. Documentation of red flags by physical therapists for patients with low back pain. Het Tijdschrift voor Manuele en Manipulatieve Therapie. 2007; 15 (1): 42 – 49.
- Deyo, R and Diehl, A. Cancer as a cause of back pain – fequencey, clinical presentation and diagnostic strategies.Journal of General Internal Medicine. 1988;3(3):230-8.
- Anthony Delitto, Steven Z. George, Linda Van Dillen, Julie M. Whitman, Gwendolyn Sowa, Paul Shekelle, Thomas R. Denninger, Joseph J. Godges. Lage rugpijn: richtlijnen voor de klinische praktijk gekoppeld aan de Internationale Classificatie van het functioneren, de handicap en de gezondheid van de Orthopaedische Sectie van de Amerikaanse Vereniging voor Fysiotherapie. Journal of Orthopaedic and Sports Physical Therapy, 2012, 42(4)
- Eveleigh, C. Red Flags and Spinal Masquereders. . Beschikbaar op : www.nspine.co.uk/…/09-nspine2013-red-flags-masqueraders.ppt. Geraadpleegd op 13/01/14. 2013.
- 13.0 13.1 13.2 13.3 Greenhalgh, S. and Selfe, J. A qualitative investigation of Red Flags for serious spinal pathology. Fysiotherapie. 95, pp: 223 – 226. 2009.
- Petty, N. J. and Moore, A. P. Neuromuscular examination and assessment: a handbook for therapists. Edingburgh: Churchill Livingstone. 2001.
- 15.0 15.1 Sackett, D.L., Straws, S.E., Richardson, W.S., et al. (2000) Evidence-based medicine: How to practice and teach EBM.(2nd ed.) London: Harcourt Publishers Limited.
- Centre for evidence based medicine, Critical appraisal, Likelihood ratios, August 2012, (geraadpleegd januari 2014)
- Van den Bosch MAAJ, Hollingworth W, Kinmonth AL, Dixon AK. Evidence against the use of lumbar spine radiography for low back pain. Clinical Radiology 2004;59:69-76.
- Roman M, Brown C, Richardson W,Isaacs R, Howes C, Cook C. The development of a clinical decision making algorithm for detection of osteoporotic vertebral compression fracture or wedge deformity. Journal Manipulative Physiological Therapeutics 2010;18:44-9.
- Patrick JD, Doris PE, Mills ML, Friedman J, Johnston C. Lumbar spine x-rays: a multihospital study. Annals Emergency Medicine 1983;12:84-7.
- Scavone JG, Latshaw RF, Rohrer GV. Gebruik van lumbale wervelkolom films. Statistical evaluation at a university teaching hospital. JAMA 1981;246:1105-8.
- Gibson M, Zoltie N. Radiography for back pain presenting to accident and emergency departments. Archives Emergency Medicine 1992;9:28-31.
- Deyo RA, Diehl AK. Lumbar spine films in primary care: current use and effects of selective ordering criteria. Tijdschrift voor Interne Geneeskunde 1986;1:20-5.
- Langdon J, Way A, Heaton S, Bernard J, Molloy S. Vertebral compression fractures: new clinical signs to aid diagnosis. Annals Royal College Surgeons England 2009 Dec 7.
- Reinus WR, Strome G, Zwemer FL. Use of lumbosacral spine radiographs in a level II emergency department. AJR American Journal Roentgenology 1998;170:443-7.
- 25.0 25.1 Deyo RA, Jarvik JG. Diagnostic evaluation of low back pain with emphasis on imaging. Ann Intern Med. 2002;137:586-97.
- Jacobson AF. Musculoskeletal pain as an indicator of occult malignancy. Opbrengst van botscintigrafie. Archives of International Medicine 1997;157:105-9.
- Frazier LM, Carey TS, Lyles MF, Khayrallah MA, McGaghie WC. Selective criteria may increase lumbosacral spine roentgenogram use in acute low-back pain. Archives of International Medicine 1989;149:47-50.
- Deyo RA, Diehl AK. Cancer as a cause of back pain: frequency, clinical presentation, and diagnostic strategies. Tijdschrift Algemene Inwendige Geneeskunde 1988;3:230-8.
- Cook C, Ross MD, Isaacs R, Hegedus E. Investigation of nonmechanical findings during spinal movement screening for identifying and/or ruling out metastatic cancer. Pain Practice 2012;12:426-33.
- Jalloh en Minhas. Spoedeisende geneeskunde. 2007;24:33-4
- N.A. Johnson en S. Grannum. Nauwkeurigheid van klinische tekenen en symptomen bij het voorspellen van de aanwezigheid van het cauda equine syndroom The Bone and Joint Journal. 2012 vol. 94-B no. SUPP X 058
- 32.0 32.1 32.2 32.3 Ferguson, F. Holdsworth, L. and Rafferty, D. Lage rugpijn en fysiotherapeutisch gebruik van rode vlaggen: het bewijs uit Schotland. Fysiotherapie. 96, pp: 282 – 288. 2010
- Finucane L, Selfe J, Mercer C, Greenhalgh S, Downie A, Pool A et al. An evidence informed clinical reasoning framework for clinicians in the face of serious pathology in the spine course slide. Physioplus 2020.
- Mercer, C., Jackson, A., Hettinga, D., Barlos, P., Ferguson, S., Greenhalgh, S., Harding, V., Hurley Osing, D., Klaber Moffett, J., Martin, D., May, S., Monteath, J., Roberts, L., Talyor, N. and Woby, S. Clinical guidelines for the physiotherapy management of persistent low back pain, part 1: exercise. Gecharterd Genootschap voor Fysiotherapie. . Beschikbaar op: http://www.csp.org.uk/publications/low-back-pain. Geraadpleegd op 13/01/14. 2006.
- Greenhalgh, S. and Selfe, J. Maligne myeloom van de wervelkolom: Case Report. Fysiotherapie. 89 (8), pp: 486 – 488.
- Moffett, J. K., McLean, S. and Roberts, L. Red flags need more evalutation: reply. Reumatologie. 45, pp: 922. 2006
- Chau, A. M. T., Xu, L. L., Pelzer, N. R. and Gragnaniello, C. (2013). Timing van chirurgische interventie bij het cauda equine syndroom – een systematische kritische review. Wereld Neurochirurgie. 12
- 38.0 38.1 38.2 Carvalho, A. Red Alert: How useful are flags for identifying the origins of pain and barriers to rehabilitation? Frontlinie. 13 (17). 2007
- Chartered Society of Physiotherapy. De Klinische Richtlijnen voor de fysiotherapeutische behandeling van perisisterende lage rugpijn. . Beschikbaar op: www.csp.org.uk/publications/low-back-pain. Accessed 14/01/2014. 2006
- Hensche, N. en Maker, C. Rode vlaggen hebben meer evaluatie nodig. Rheumatology. 45, pp: 921. 2006.
Geef een antwoord