Postsurgical Breast Imaging
On september 27, 2021 by adminDe nauwkeurige interpretatie van beelden van de postoperatieve borst is afhankelijk van de beschikbaarheid van beelden van hoge kwaliteit en een relevante medische en chirurgische borstanamnese. Veel bevindingen kunnen voor kanker worden aangezien. Verdikking van de huid, vervorming van de architectuur en andere indicatoren van kwaadaardigheid kunnen zowel bij kwaadaardige als goedaardige aandoeningen worden waargenomen. Voorafgaande borstoperaties, trauma’s en borstbesparende behandelingen (BCT) of lumpectomie kunnen leiden tot littekenvorming en vervorming zoals die op beeldvormend onderzoek te zien zijn. Deze bevindingen kunnen ten onrechte worden geïnterpreteerd als verdacht voor maligniteit. Inzicht in de verwachte bevindingen bij postoperatieve beeldvorming is dus belangrijk voor een juiste interpretatie en aanbeveling.
(Zie de afbeelding hieronder.)
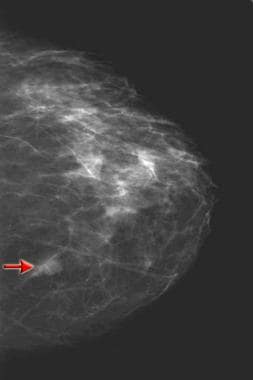 Op het craniocaudale mammogram vóór de biopsie is een massa van 1 cm in het mediale aspect van de borst te zien (zie pijl). Vervolgens werd een stereotactische biopsie uitgevoerd.
Op het craniocaudale mammogram vóór de biopsie is een massa van 1 cm in het mediale aspect van de borst te zien (zie pijl). Vervolgens werd een stereotactische biopsie uitgevoerd. De pathofysiologie van postoperatieve veranderingen, zoals waargenomen op mammogrammen, is geassocieerd met het type chirurgische ingreep en de tijd die verstreken is sinds de ingreep. De 4 meest voorkomende borstinterventieprocedures zijn percutane biopsie, excisieborstbiopsie, borstbesparende behandeling (BCT) en borstverkleining, -vergroting of -reconstructie. Postchirurgische mammografische bevindingen houden ook verband met het tijdsverloop na de ingreep en kunnen in 2 algemene categorieën worden ingedeeld: acute veranderingen en chronische veranderingen.
(Zie de afbeelding hieronder.)
 Postbiopsie craniocaudaal mammogram van de borst, verkregen onmiddellijk na stereotactische biopsie van een laesie (dezelfde patiënt als in de afbeelding hierboven). Er is een massa ontstaan in het biopsiebed (zie pijl); deze bevinding is consistent met een hematoom. Een markeringsclip is geplaatst.
Postbiopsie craniocaudaal mammogram van de borst, verkregen onmiddellijk na stereotactische biopsie van een laesie (dezelfde patiënt als in de afbeelding hierboven). Er is een massa ontstaan in het biopsiebed (zie pijl); deze bevinding is consistent met een hematoom. Een markeringsclip is geplaatst. Actute mammografische veranderingen hebben betrekking op de onmiddellijke postoperatieve periode die zich uitstrekt over de eerste weken en maanden. Acute veranderingen omvatten hematomen, seromen en oedeem. Chronische veranderingen hebben betrekking op bevindingen die na de acute periode, gewoonlijk enkele maanden tot jaren na de operatie, worden geconstateerd. Deze omvatten littekenvorming, retractie, ontwikkeling van dystrofische verkalkingen, weefselasymmetrie (door weefselverwijdering), vetnecrose en architecturale vervorming.
(Zie de beelden hieronder.)
 Mediolateraal vergrotingsbeeld van het tumorbed na een borstbesparende behandeling. Er zijn enkele grove verkalkingen te zien die wijzen op vetnecrose. Milde architectonische vervorming is zichtbaar op de plaats van de lumpectomie (zie pijl). Er is een littekenmarkering op de incisieplaats aangebracht.
Mediolateraal vergrotingsbeeld van het tumorbed na een borstbesparende behandeling. Er zijn enkele grove verkalkingen te zien die wijzen op vetnecrose. Milde architectonische vervorming is zichtbaar op de plaats van de lumpectomie (zie pijl). Er is een littekenmarkering op de incisieplaats aangebracht.  Craniocaudaal zicht bij een patiënt na een reductie mammoplastie. Verspreide parenchymale dichtheden, architectonische vervorming en uitgebreide verkalkingen (als gevolg van vetnecrose) zijn waargenomen (zie pijlen).
Craniocaudaal zicht bij een patiënt na een reductie mammoplastie. Verspreide parenchymale dichtheden, architectonische vervorming en uitgebreide verkalkingen (als gevolg van vetnecrose) zijn waargenomen (zie pijlen). 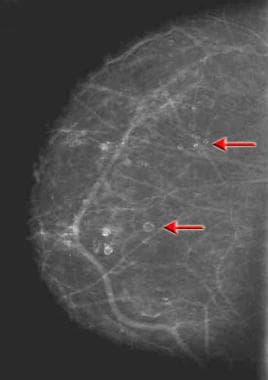 Craniocaudaal mammogram waarop meerdere oliecysten te zien zijn. Let op de meerdere radiolucente massa’s met gladde interne marges en typische eierschaalachtige verkalkingen (zie pijlen). Vaak kan aan de patiënt een voorgeschiedenis van vroeger trauma of operatie worden ontlokt.
Craniocaudaal mammogram waarop meerdere oliecysten te zien zijn. Let op de meerdere radiolucente massa’s met gladde interne marges en typische eierschaalachtige verkalkingen (zie pijlen). Vaak kan aan de patiënt een voorgeschiedenis van vroeger trauma of operatie worden ontlokt. 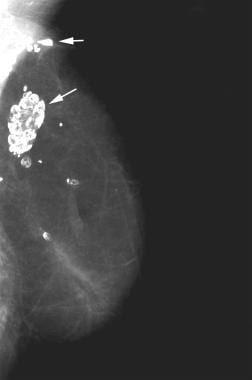 Mediolateraal oblique mammogram bij een patiënte 3 jaar na een mastectomie en reconstructie met een transversale rectus abdominis spier (TRAM) flap. De patiënte bemerkte de ontwikkeling van palpabele stevige massa’s in het bovenste-buitengedeelte van de gereconstrueerde borst (zie pijlen). De mammografie toont het typische uitzicht van een TRAM-lap. Bovendien hebben zich uitgebreide macrocalcificaties ontwikkeld die verband houden met vetnecrose. Deze verkalkingen komen overeen met de palpabele massa.
Mediolateraal oblique mammogram bij een patiënte 3 jaar na een mastectomie en reconstructie met een transversale rectus abdominis spier (TRAM) flap. De patiënte bemerkte de ontwikkeling van palpabele stevige massa’s in het bovenste-buitengedeelte van de gereconstrueerde borst (zie pijlen). De mammografie toont het typische uitzicht van een TRAM-lap. Bovendien hebben zich uitgebreide macrocalcificaties ontwikkeld die verband houden met vetnecrose. Deze verkalkingen komen overeen met de palpabele massa. Architecturele vervorming is de verstoring van de normaal lijkende kromlijnige halvemaanvormige vlakken van de borst. Op de mammografie kan een naar binnen trekken van de Cooperligamenten te zien zijn, waardoor een spiculatie ontstaat. Vervorming van de architectuur kan de enige mammografische aanwijzing voor kanker zijn. Deze bevinding wordt echter ook na chirurgie waargenomen en kan het gevolg zijn van de superpositie van normale structuren. Daarom is een grondige mammografische evaluatie nodig om alle gebieden van architectonische vervorming te evalueren en de bevinding te correleren met de klinische voorgeschiedenis.
Voor uitstekende informatiebronnen voor patiënten, bezoek het Women’s Health Center en Cancer Center van eMedicineHealth. Zie ook de patiëntvoorlichtingsartikelen Borstknobbels en pijn, Zelfonderzoek borst, Borstkanker en Mastectomie van eMedicineHealth.
Percutane borstbiopsie
Percutane borstbiopsieën worden meestal uitgevoerd op massa’s en verkalkingen en omvatten fijne naaldaspiratie, kernnaaldbiopsie en cystaspiratie. Bij deze procedures wordt een naald in de verdachte laesie ingebracht, gewoonlijk onder echografische of stereotactische begeleiding. Er wordt een weefselmonster verwijderd dat door de patholoog wordt geanalyseerd.
(Zie de afbeelding hieronder.)
 Onmiddellijk mediolateraal zicht na een stereotactische biopsie voor verkalkingen in de inferieure borst. Weinig mammografisch bewijs verraadt dat een biopsie heeft plaatsgevonden, behalve de plaatsing van een clip (zie pijl).
Onmiddellijk mediolateraal zicht na een stereotactische biopsie voor verkalkingen in de inferieure borst. Weinig mammografisch bewijs verraadt dat een biopsie heeft plaatsgevonden, behalve de plaatsing van een clip (zie pijl). Mammografische bevindingen onmiddellijk na een percutane biopsie houden gewoonlijk verband met bloedingen en de plaatselijke verdoving die in het biopsiegebied is ingespoten. Deze bevindingen omvatten verhoogde dichtheid in het gebied, vorming van een massa (hematoom), en trabeculaire verdikking door oedeem. Een clip kan opzettelijk in het biopsiegebied worden achtergelaten om de bemonsterde laesie te documenteren. Bij de meeste vrouwen geneest het biopsiegebied met weinig of geen restsporen op de mammografie, afgezien van verminderde of afwezige verkalkingen of de aanwezigheid van een markeringsclip.
Excisieborstbiopsie
Excisieborstbiopsie wordt gewoonlijk uitgevoerd door de chirurg en omvat een huidincisie en de verwijdering van borstweefsel. De hoeveelheid verwijderd borstweefsel en de mate van weefselonderbreking zijn variabel en afhankelijk van de operatietechniek en de daaropvolgende behandeling, zoals bestraling (zie de onderstaande afbeeldingen). Acute postoperatieve veranderingen zijn het meest prominent in de onmiddellijke postoperatieve periode (tot 1-2 wk) en houden verband met hematoom, oedeem en weefselonderbreking. De mammografische beelden kunnen een slecht gedefinieerde massa, een gebied met verhoogde dichtheid, verdikking van de huid en/of vervorming tonen.
 Craniocaudaal mammogram na een borstbesparende behandeling, een okselklierdissectie en bestralingstherapie. Let op de verdikking van de huid en de trabeculaire verdikking (zie pijlen).
Craniocaudaal mammogram na een borstbesparende behandeling, een okselklierdissectie en bestralingstherapie. Let op de verdikking van de huid en de trabeculaire verdikking (zie pijlen).  Craniocaudaal mammogram waarop uitgebreide keloïd littekenvorming in het mediale aspect van de borst te zien is. Let op de onregelmatige, macro-lobuleuze, omcirkelde verdichtingen met brede marges, omlijnd door een dunne omringende halo van lucht (zie pijlen). De keloïden worden op de mammografie gesuperponeerd op het borstweefsel en kunnen borstlaesies imiteren. Zorgvuldige documentatie van huidlaesies is belangrijk om te voorkomen dat huidlaesies worden verward met borstpathologie.
Craniocaudaal mammogram waarop uitgebreide keloïd littekenvorming in het mediale aspect van de borst te zien is. Let op de onregelmatige, macro-lobuleuze, omcirkelde verdichtingen met brede marges, omlijnd door een dunne omringende halo van lucht (zie pijlen). De keloïden worden op de mammografie gesuperponeerd op het borstweefsel en kunnen borstlaesies imiteren. Zorgvuldige documentatie van huidlaesies is belangrijk om te voorkomen dat huidlaesies worden verward met borstpathologie. Geleidelijk aan, naarmate de genezing optreedt, rijpt het operatiegebied. Er kan fibrose optreden, die tot littekenvorming leidt. Op de mammografie kan een gespikkelde massa, een gebied met architectonische vervorming of de ontwikkeling van dystrofische verkalkingen te zien zijn. Sommige patiënten genezen met weinig of geen mammografische bevindingen. In zeldzame gevallen kan uitgebreide littekenvorming optreden, met keloïdvorming als gevolg (zie de afbeelding hieronder). Zorgvuldige documentatie op het anamnese formulier en het plaatsen van litteken markers kan helpen verkeerde interpretatie van deze laesies te voorkomen. In het algemeen wordt 6 maanden na de biopsie een postoperatief mammogram gemaakt. De bevindingen op dit mammogram worden beschouwd als de nieuwe basislijn.
 Craniocaudaal mammogram waarop uitgebreide keloïde littekenvorming in het mediale aspect van de borst te zien is. Let op de onregelmatige, macro-lobuleuze, omcirkelde verdichtingen met brede marges, omlijnd door een dunne omringende halo van lucht (zie pijlen). De keloïden worden op de mammografie gesuperponeerd op het borstweefsel en kunnen borstlaesies imiteren. Zorgvuldige documentatie van huidlaesies is belangrijk om te voorkomen dat huidlaesies worden verward met borstpathologie.
Craniocaudaal mammogram waarop uitgebreide keloïde littekenvorming in het mediale aspect van de borst te zien is. Let op de onregelmatige, macro-lobuleuze, omcirkelde verdichtingen met brede marges, omlijnd door een dunne omringende halo van lucht (zie pijlen). De keloïden worden op de mammografie gesuperponeerd op het borstweefsel en kunnen borstlaesies imiteren. Zorgvuldige documentatie van huidlaesies is belangrijk om te voorkomen dat huidlaesies worden verward met borstpathologie. Borstbesparende behandeling
BCT omvat de verwijdering van de borstkanker met een omliggende rand van niet-kankerachtig weefsel. Bij sommige patiënten wordt een volledige lymfeklierdissectie uitgevoerd, terwijl bij andere patiënten alleen een biopsie van de lymfeklier wordt verricht. De meeste patiënten ondergaan adjuvante bestraling van de borst om eventueel achtergebleven kanker uit te roeien.
De verwachte veranderingen op de mammografie na borstbesparende chirurgie zijn verdikking of oedeem van de huid, parenchymoedeem, postoperatieve vochtopvang, littekenvorming, vetnecrose en dystrofische verkalkingen, die tot 6 maanden na de behandeling duidelijker zijn. Op mammografische beeldvorming kan recidief worden waargenomen in de vorm van een massa of microverkalkingen, toegenomen verdikking van de huid, toegenomen borstdensiteit, littekenvergroting, axillair nodaal recidief of de ziekte van Paget.
Actute mammografische veranderingen die na BCT worden waargenomen, houden gewoonlijk verband met de omvang van de operatie en de tijd die is verstreken sinds de bestraling. Mammogrammen die tijdens de acute chirurgische periode worden gemaakt, laten meestal bevindingen zien die verband houden met de operatie, zoals huid- en/of trabeculair oedeem, seromen, architectonische vervorming en chirurgische clips die binnen het tumorbed zijn geplaatst. Patiënten kunnen vroeg postoperatieve mammografieën laten maken om mogelijke residuele verkalkingen en knobbeltjes of massa’s te documenteren.
De interpretatie van vroege mammogrambevindingen kan verwarrend zijn omdat massa’s en architectonische vervorming verkeerd geïnterpreteerd kunnen worden als resterende kanker. Daarom is het belangrijk de mammografische bevindingen te correleren met de chirurgische benadering en het pathologieverslag.
Extra beeldvorming zoals compressie- en/of vergrotingsopnamen en echografie kan nuttig zijn. Een echogram van een vaste massa binnen het tumorbed zou zorgwekkend zijn voor achtergebleven kanker in plaats van de verwachte bevinding van een complexe vochtverzameling die wijst op een seroom of hematoom (zie de afbeelding hieronder). Het is soms moeilijk om echografisch een onderscheid te maken tussen een complexe vloeistofverzameling en een vaste massa.
 Mediolateraal schuin beeld, verkregen na een borstbesparende behandeling en een okselklierdissectie bij een patiënte met een invasieve ductale kanker van 2 cm. Milde architecturale vervorming wordt waargenomen in het tumorbed in het bovenste kwadrant van de borst (zie pijl). Clips worden in het tumorbed geplaatst om te helpen bij de planning van de bestralingstherapie.
Mediolateraal schuin beeld, verkregen na een borstbesparende behandeling en een okselklierdissectie bij een patiënte met een invasieve ductale kanker van 2 cm. Milde architecturale vervorming wordt waargenomen in het tumorbed in het bovenste kwadrant van de borst (zie pijl). Clips worden in het tumorbed geplaatst om te helpen bij de planning van de bestralingstherapie. Chronische mammografische bevindingen na BCT houden verband met het volume van het weggesneden weefsel en met de bestralingstherapie. Vervorming van de architectuur, een gespikkelde of slecht gedefinieerde massa en een verandering in het uiterlijk van de borst zijn veel voorkomende bevindingen die na een lumpectomie worden vastgesteld. Follow-up mammografische evaluatie kan bestaan uit een reeks mammografische onderzoeken van 6 maanden om de behandelde borst te beoordelen. Sommige instellingen kunnen echter andere protocollen hebben.
Mediolaterale schuine, craniocaudale en mediolaterale mammografische beelden worden vaak aangevuld met vergrotings- en compressieopnamen. In het algemeen zijn de bestralings- en postoperatieve veranderingen het meest uitgesproken onmiddellijk na de operatie en bestraling, met maximale bestralingsveranderingen na 6-12 maanden. Op latere beeldvorming zouden de gebieden van vervorming en weefseloedeem moeten regresseren of stabiel blijven. Daarom moet elke zich ontwikkelende dichtheid of massa of verkalking als verdacht voor terugkerende kanker worden beschouwd en grondig worden geëvalueerd. Van elke verdachte of onbepaalde bevinding moet een weefselmonster worden genomen.
Recidieven kunnen zich bij klinisch onderzoek voordoen of alleen op mammografie worden ontdekt als verdachte microverkalkingen of massa’s. Het percentage lokale recidieven na borstkankeroperaties bedraagt 1-2% per jaar. Stabiliteit wordt gedefinieerd als geen intervalverandering op 2 opeenvolgende mammografische onderzoeken en wordt over het algemeen waargenomen na 2-3 jaar na het beëindigen van de bestralingstherapie. Elke verandering in de beeldvormingsresultaten, zoals een nieuwe massa, microverkalkingen, architectonische vervorming of een gebied met verhoogde dichtheid op de plaats van het litteken nadat de stabiliteit is vastgesteld, moet de verdenking op tumorrecidief doen rijzen.
(Zie de beelden hieronder.)
 Craniocaudaal mammogram verkregen 2 jaar na lumpectomie, okselklierdissectie en chemotherapie. Let op de periareolaire verdikking en retractie van de huid en de littekens die zich uitstrekken van de tepel tot de borstwand als gevolg van de operatie (zie driehoekjes). Op de operatieplaats hebben zich grove macro-lobuleuze verkalkingen ontwikkeld (zie pijl).
Craniocaudaal mammogram verkregen 2 jaar na lumpectomie, okselklierdissectie en chemotherapie. Let op de periareolaire verdikking en retractie van de huid en de littekens die zich uitstrekken van de tepel tot de borstwand als gevolg van de operatie (zie driehoekjes). Op de operatieplaats hebben zich grove macro-lobuleuze verkalkingen ontwikkeld (zie pijl). 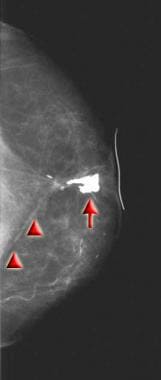 Craniocaudaal mammogram, verkregen bij de patiënte van afbeelding 11, die zich 6 jaar later presenteerde met een palpabele massa direct achter de tepel op de plaats van de eerdere tumor. Een interval toename is opgetreden in de hoeveelheid dystrofische verkalkingen en littekenvorming (zie driehoeken) in het tumorbed. De palpabele massa kwam overeen met de grote verkalking (zie pijl). Een fijne naaldaspiratie toonde vetnecrose aan.
Craniocaudaal mammogram, verkregen bij de patiënte van afbeelding 11, die zich 6 jaar later presenteerde met een palpabele massa direct achter de tepel op de plaats van de eerdere tumor. Een interval toename is opgetreden in de hoeveelheid dystrofische verkalkingen en littekenvorming (zie driehoeken) in het tumorbed. De palpabele massa kwam overeen met de grote verkalking (zie pijl). Een fijne naaldaspiratie toonde vetnecrose aan. De ontwikkeling van calcificaties na BCT is problematisch omdat een derde tot de helft van de bestraalde borsten calcificaties ontwikkelt. De meeste verkalkingen kunnen worden toegeschreven aan vetnecrose als gevolg van de operatie en/of de bestraling. Verkalkingen van de hechtingen kunnen ook worden gezien, vooral als katgut hechtingen werden gebruikt; dit type hechtingen wordt echter niet meer gebruikt. Biopsie kan aangewezen zijn wanneer de verkalkingen verdacht of onbepaald lijken.
Borstverkleining, -vergroting of -reconstructie
Mammografische verschijnselen van postoperatieve veranderingen na borstverkleining, borstreconstructie en borstvergroting komen vaak voor. Bij borstverkleinende chirurgie worden verschillende operatietechnieken gebruikt. Een van de meest gebruikelijke is de sleutelgatincisietechniek. Bij deze ingreep wordt een incisie gemaakt rond het tepelhof en verticaal verlengd in de 6-uurspositie tot de inferieure borstplooi. Typische mammografische bevindingen kunnen zijn: verandering van de parenchymale architectuur, craniale verplaatsing van de tepel, vlekkerige dichtheden als gevolg van weefselverwijdering en littekenvorming, en de ontwikkeling van vetnecrose. Ongeveer 6 maanden na de operatie moet een nieuwe basislijn mammografie worden verkregen. Alle nieuwe bevindingen van het basisonderzoek, zoals een zich ontwikkelende dichtheid, massa of verkalkingen, vereisen een grondige evaluatie, eventueel met inbegrip van weefselafname.
Borstreconstructie kan na een mastectomie worden uitgevoerd door middel van reconstructie met autogene weefseltransfer en/of implantaten. De meest voorkomende plaats voor autogene weefseltransfer is die van de panniculus of van een vrije myocutane flap. De meest voorkomende locatie van het donorweefsel is een flap die wordt geoogst uit de latissimus dorsi spier of de transversale rectus abdominis spier (TRAM) flap.
Mammografische beeldvorming van de gereconstrueerde borst kan worden gevraagd voor de evaluatie van een klinisch verdachte bevinding, zoals een palpabele massa. Er worden standaard mammografische onderzoeken verricht met aanvullende onderzoeken (compressie, vergroting, tangentieel) en zo nodig echografie. In het algemeen houden de meeste mammografische en klinische bevindingen verband met de ontwikkeling van dystrofische veranderingen binnen het donorweefsel, zoals oliecysten en vetnecrose. Gewoonlijk kunnen dystrofische veranderingen op het mammogram gemakkelijk als goedaardig worden herkend. Vetnecrose, dystrofische microverkalkingen en littekenvorming kunnen echter ook op kanker lijken, zodat een biopsie nodig is.
(Zie de beelden hieronder.)
 Mediolaterale oblique mammografie van de borst toont een subpectoraal (achter de spier) siliconenimplantaat. Vrije silicone is waargenomen buiten het implantaat, in het zachte weefsel van de bovenborst, wat wijst op een ruptuur van het implantaat (zie pijlen).
Mediolaterale oblique mammografie van de borst toont een subpectoraal (achter de spier) siliconenimplantaat. Vrije silicone is waargenomen buiten het implantaat, in het zachte weefsel van de bovenborst, wat wijst op een ruptuur van het implantaat (zie pijlen).  Mediolaterale schuine afbeelding van een transversale rectus abdominis-spierlap (TRAM) die wordt gebruikt om het borstvolume te vergroten in plaats van een implantaat. Het inheemse borstweefsel bevindt zich anterieur aan de TRAM-lap en produceert deze ongewone architectuur.
Mediolaterale schuine afbeelding van een transversale rectus abdominis-spierlap (TRAM) die wordt gebruikt om het borstvolume te vergroten in plaats van een implantaat. Het inheemse borstweefsel bevindt zich anterieur aan de TRAM-lap en produceert deze ongewone architectuur. De postchirurgische mammografische waarnemingen na borstvergroting houden verband met de technische plaatsing van het implantaat en het type van het implantaat. Standaard en implantaat-verplaatste weergaven worden aanbevolen. De beoordeling van de implantaten omvat de locatie (subglandulair of subpectoraal), het type (siliconen, zoutoplossing, gemengd), de contour (evaluatie voor mogelijke ruptuur of verzwakking) en evaluatie voor mogelijke complicaties (ruptuur, capsulaire vorming). De evaluatie van het oorspronkelijke borstweefsel kan door het implantaat worden vertroebeld, waardoor het opsporen van borstkanker wordt bemoeilijkt. In zeldzame gevallen kan borstweefsel worden vergoot door gebruik te maken van lichaamseigen weefsel dat uit de spier of het borstbeen is gehaald. Dit geeft een ongewoon mammografisch uitzicht.
In een retrospectief onderzoek bij 64 patiënten die een gedeeltelijke mastectomie ondergingen met onmiddellijke reconstructie door middel van oncoplastische reductiemammoplastie, werd weliswaar een aanzienlijke hoeveelheid weefsel herschikt, maar het aantal abnormale postoperatieve mammogrammen en daaropvolgende biopsieën gedurende de eerste twee jaar na de ingreep was laag.
Voorkeur voor onderzoek
De work-up van postoperatieve borstveranderingen omvat een grondige mammografische evaluatie en correlatie met de klinische voorgeschiedenis en pathologische bevindingen. Littekenmarkeringen zijn nuttig om de chirurgische benadering te documenteren. Aanvullende mammografische projecties (tangentiële, compressie- en/of vergrotingsopnamen), vergelijking met eerdere mammografieën, klinisch borstonderzoek en echografie zijn nuttig bij de work-up. Bij verdachte of onbepaalde bevindingen wordt een weefselafname aanbevolen. MRI van de borst kan ook nuttig zijn bij de beoordeling van postoperatieve veranderingen.
De ontwikkeling van pleomorfe microverkalkingen, vooral in een vertakt patroon, wordt beschouwd als een sterke aanwijzing voor nieuwe of terugkerende kanker. Er moet onmiddellijk een biopsie worden uitgevoerd. De ontwikkeling van oliecysten of vetnecrose komt vaak voor, en routine follow-up kan worden uitgevoerd. Vervorming van de architectuur is een veel voorkomende mammografische bevinding na borstbesparende chirurgie en moet nauwlettend worden gevolgd nadat een passende work-up is uitgevoerd (met vergroting en/of compressieaanzichten). Elk zich ontwikkelend of veranderend gebied van vervorming van de architectuur moet als zorgwekkend worden beschouwd. Huid- en trabeculaire verdikkingen worden vaak waargenomen na bestralingstherapie.
Mammografische en ultrasonografische bevindingen van kwaadaardige en goedaardige laesies overlappen elkaar. Een grondig onderzoek is nodig voor elke nieuwe of veranderende massa, zich ontwikkelende verkalkingen en zich ontwikkelende gebieden met architectonische vervorming of dichtheid. Bij onbepaalde of verdachte bevindingen moet een biopsie worden overwogen.
Scar markers zijn nuttig om de chirurgische benadering te documenteren. Aanvullende mammografische projecties (tangentieel, compressie en/of vergrotingen), vergelijking met eerdere mammografieën, klinisch borstonderzoek en echografie zijn nuttig bij de work-up. Bij verdachte of onbepaalde bevindingen wordt een weefselmonster aanbevolen. Scintimammografie wordt het best gebruikt in klinische scenario’s waarbij mammografie en echografie geen uitsluitsel geven.
Digitale borsttomosynthese (DBT) geeft een beeld van het borstweefsel in meerdere doorsneden (onder verschillende hoeken) in plaats van een 2-dimensionaal beeld, zoals bij conventionele mammografie. DBT helpt bij de triangulatie van een laesie en kan de behoefte aan extra beelden verminderen.
Geef een antwoord