Is troponine I nuttig voor het voorspellen van het risico in het ziekenhuis bij patiënten met instabiele angina pectoris in een algemeen ziekenhuis? Resultaten van een prospectieve studie | Revista Española de Cardiología
On januari 1, 2022 by adminINLEIDING
Stabiele angina is de belangrijkste reden voor opname op de cardiologische afdeling van openbare ziekenhuizen. Effectieve en betrouwbare risicostratificatie bij deze patiënten is een van de meest frequente taken van de klinisch cardioloog.1,2
De detectie van troponinestijging bij patiënten met instabiele angina (indicatief voor minimale myocardiale schade die niet kan worden gedetecteerd door de klassieke enzymmarkers) is de afgelopen jaren een eersterangs risicomarker bij deze patiënten geworden3-8. Toch moet een aantal vragen worden beantwoord alvorens de gepubliceerde resultaten in de dagelijkse praktijk van een algemeen ziekenhuis kunnen worden toegepast: De meeste van deze publicaties zijn afkomstig van studies in tertiaire ziekenhuizen (waar invasieve behandelingen gemakkelijk beschikbaar zijn) en vele ervan zijn multicenter studies die niet specifiek zijn opgezet om het nut van troponine op zich vast te stellen, maar de doeltreffendheid van verschillende behandelingen9-11. Het afkappunt voor het voorspellen van voorvallen varieert sterk. 3-6 Tenslotte zijn er weinig gepubliceerde gegevens van Spaanse ziekenhuizen en nog minder van ziekenhuizen in de gemeenschap.
Om deze redenen besloten wij, alvorens troponine I in de dagelijkse praktijk in te voeren voor de risicostratificatie bij patiënten met instabiele angina, een prospectieve studie te doen om het werkelijke nut van deze parameter en zijn relatie met klassieke voorspellers te beoordelen, en om het beste afkappunt voor ons centrum vast te stellen.
METHODEN
Studiegroep
De studiegroep bestond uit 82 opeenvolgende patiënten die van januari tot augustus 2000 in ons ziekenhuis werden opgenomen met een definitieve diagnose van instabiele angina pectoris (bevestigd door de verantwoordelijke cardioloog na onderzoek van de klinische evolutie en de resultaten van alle aanvullende onderzoeken, naast troponine I). Zevenenvijftig patiënten (70%) waren mannen, de gemiddelde leeftijd was 67±10 jaar; 51 patiënten (62%) hadden angina in rust en 31 (38%) hadden inspanningsangina. Angina na een infarct werd uitgesloten om een mogelijke verstoring van de resultaten met betrekking tot troponine uit te sluiten. De kenmerken van de onderzoeksgroep zijn samengevat in tabel 1.

In overeenstemming met het gebruikelijke protocol werden alle patiënten behandeld met acetylsalicylzuur, laag-moleculair-gewicht heparine in een antistollingsdosis, nitraten en bètablokkers (tenzij contra-indicatie). Hartkatheterisatie werd aangevraagd bij het doorverwijzende tertiaire ziekenhuis (voor revascularisatie in geval van gunstige coronaire anatomie) bij patiënten met infarct, hartfalen, of recidiverende angina. Indien de klinische evolutie gunstig was, werden stresstests of dobutamine-echocardiografie uitgevoerd vóór vrijgave. Indien het resultaat negatief was of een laag risico op ischemie, werd de patiënt ontslagen, maar indien het resultaat positief was (met medische behandeling), werd catheterisatie aangevraagd.
Gezien de realiteit van de openbare ziekenhuizen, werden significante gebeurtenissen tijdens de ziekenhuisopname gedefinieerd als de aanwezigheid van infarct, hartfalen, recidiverende angina (opnieuw optreden van angina op de cardiologische afdeling, bevestigd door de verantwoordelijke cardioloog, na toediening van antiplatelet-, antitrombotica- en antianginale behandeling), of hartdood. Dit zijn de gebeurtenissen waarop een klinisch cardioloog in een algemeen ziekenhuis zo snel mogelijk moet anticiperen om een agressievere behandeling te kunnen instellen; in de huidige studie werd het nut van troponine bij het verkrijgen van een vroege voorspelling van deze gebeurtenissen beoordeeld. De gegevens werden prospectief verzameld tijdens het verblijf in het ziekenhuis.
Aanvullende tests
Er werd een elektrocardiogram (ECG) gemaakt bij opname op de spoeddienst, opname op de afdeling, 24 uur na opname, bij ontslag, en telkens wanneer de patiënt klaagde over pijn op de borst. In 32 gevallen (40%) werden dynamische veranderingen met pijn gedetecteerd (ST segment depressie van 1 mm of meer in elke afleiding behalve Vr, die normaliseerde toen de pijn verdween in 30 gevallen; reversibele ST segment verhoging in 2 gevallen).
Creatine fosfokinase (CPK en subunit MB) controles werden uitgevoerd bij aankomst op de spoedgevallendienst, om 6 uur en na opname op de afdeling; indien een CPK bepaling meer dan twee keer de referentiewaarde was, werd de patiënt gediagnosticeerd als infarct en uit de studiegroep verwijderd. Latere bepalingen werden uitgevoerd in relatie tot de klinische evolutie. Enzymstijging (na drie normale analyses) werd beschouwd als een gebeurtenis (infarct) bij een patiënt die aanvankelijk in het ziekenhuis werd opgenomen voor onstabiele angina.
Troponine I werd bepaald tijdens de gewone laboratoriumtests die routinematig bij patiënten werden uitgevoerd op de eerste ochtend van de opname. In alle gevallen werd de bepaling 10 tot 24 uur na de episode van pijn op de borst die de opname motiveerde, uitgevoerd. De cardiologen die verantwoordelijk waren voor de patiënten, hadden geen toegang tot het resultaat van het troponine-onderzoek en het laboratoriumpersoneel was niet op de hoogte van de klinische evolutie van de patiënt. De bedoeling was de werkelijke kracht van deze marker bij het voorspellen van ziekenhuisgebeurtenissen te beoordelen zonder het klinisch beheer aan te passen aan het resultaat van deze bepaling.
Troponine I werd bepaald in een Stratus-CS analyzer, door middel van solid-phase radiale partitie immunoanalyse. Het product van de enzymreactie met 4-methylumberilfosfaat werd fluorometrisch gemeten en was recht evenredig met de concentratie troponine I in het monster.
Statistische analyse
Parametrische variabelen werden uitgedrukt als gemiddelde±standaardafwijking en niet-parametrische variabelen als medianen (25e percentiel-75e percentiel). Kwalitatieve variabelen werden uitgedrukt in percentages en vergeleken met behulp van de chi-kwadraat toets. De odds ratio (OR) en 95% betrouwbaarheidsinterval (CI) werden bepaald.
Univariate overlevingsanalyses werden gemaakt met behulp van Kaplan-Meier-curven (logaritmische ranges) en multivariate analyses met behulp van Cox multiple regressie (inclusief variabelen die P
Het afkappunt van troponine I (0,1 ng/ml) werd verkregen met behulp van ROC-curven (het punt dat het dichtst bij de linkerbovenhoek ligt voor de voorspelling van klinische episodes).
In alle gevallen werd P
RESULTATEN
Klinische evolutie
In de analyse van de 82 patiënten in de studiegroep tijdens de ziekenhuisopname werd recidiverende angina vastgesteld bij 28%, hartfalen bij 6%, infarct bij 1%, en hartdood bij 4%; in totaal 31% van de patiënten had een of meer van deze gebeurtenissen. Een stresstest vóór ontslag werd uitgevoerd in 54% van de gevallen, coronaire catheterisatie in 33%, en revascularisatie in 18%.
Troponine I. Univariate analyse
In 42% van de gevallen (34 patiënten), troponine I>0,1 ng/ml. Er werden geen verschillen gevonden in de medische voorgeschiedenis van deze patiënten in vergelijking met die van de patiënten met troponine I
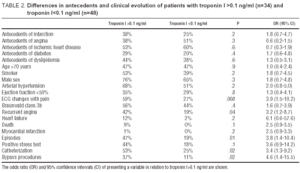
Patiënten met troponine I-elevatie hadden meer episoden (47% versus 19%; OR=3,8 ; P=,01), meer recidiverende angina (42% versus 19%; OR=3.2 ; P=.04), een grotere frequentie van elektrocardiografische veranderingen (59% versus 27%; OR=3.9 ; P=.008), en meer behoefte aan hartkatheterisatie (53% versus 25%; OR=3.4 ; P=.02) en revascularisatie (37% versus 11%; OR=4.6 ; P=.02) dan patiënten met negatief troponine (Tabel 2). Er werd een niet-significante tendens waargenomen voor patiënten met troponine I-stijging om een hogere incidentie van hartfalen (12% versus 2%), hartdood (9% versus 0%), en positieve stresstest (44% versus 18%) te hebben (Tabel 2).
Voorspelling van gebeurtenissen. Univariate en multivariate analyse
De patiënten met events (recidiverende angina/hartfalen/infarct/dood) hadden vaker angina in de voorgeschiedenis (40% versus 20%; P=.08), ischemische hartziekte (75% versus 49%; P=.06), dyslipidemie (58% versus 33%; P=.06), ejectiefractie P=.1), dynamische elektrocardiografische veranderingen met pijn (65% versus 30%; P=.008), troponine I >0.1 ng/ml (64% versus 32%; P=.01), en Braunwald angina type 3b (in rust en zonder triggers) (64% versus 42%; P=.1). In tabel 3 worden de OR van deze variabelen voor het voorspellen van episoden weergegeven.

Zoals waargenomen, waren troponine I en ECG-veranderingen de variabelen die het meest consistent samenhingen met het optreden van voorvallen. Wanneer beide variabelen met elkaar in verband werden gebracht, was er een groot verschil in de incidentie van episoden bij patiënten met een positief troponine I en ECG (12/19; 63%). Daarentegen was de incidentie van episoden zeer vergelijkbaar bij patiënten met positief troponine I en negatief ECG (2/13; 15%), positief ECG en negatief troponine I (3/13; 23%), en negatief ECG en negatief troponine (6/35; 17%) (figuur 1).
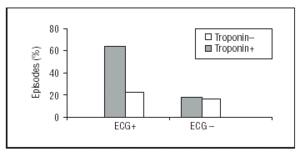
Fig. 1. Het percentage klinische episoden binnen het ziekenhuis (overlijden/infarct/hartfalen/recidiverende angina) op basis van het elektrocardiogram (ECG) en troponine I. Patiënten met elektrocardiografische veranderingen (ECG+) en troponine I>0.1 ng/ml (troponine+) hadden significant (P
Het lijkt erop dat de variabele positief troponine en ECG (in tegenstelling tot een enkele positieve variabele of beide negatief) veel vaker geassocieerd was met het optreden van gebeurtenissen (63% versus 18%; OR=7.8 ; P PP=.007) en de associatie van positief troponine-ECG (OR=7.2 ; P
DISCUSSIE
In de huidige studie vonden wij dat troponine I een bruikbare marker was voor vroege stratificatie van het risico op het optreden van voorvallen bij patiënten die werden opgenomen voor onstabiele angina pectoris in een ziekenhuis in de gemeenschap. Een laag afkappunt (0,1 ng/ml) is een goede voorspeller van voorvallen (in overeenstemming met het gebruikte reagens en de eindpunten van de studie). Een subgroep met een groter risico kon gemakkelijk en objectief worden geïdentificeerd in de eerste uren van de opname: patiënten met een troponine-elevatie en dynamische elektrocardiografische veranderingen met pijn. De afwezigheid van troponine I-elevatie bij patiënten met de diagnose onstabiele angina verminderde het risico op episodes, maar schakelde dit niet uit.
Troponine en risicostratificatie bij onstabiele angina
De risicostratificatie van patiënten die zijn opgenomen voor onstabiele angina is ongetwijfeld een van de meest frequente activiteiten van cardiologen in de dagelijkse praktijk. Factoren zoals de druk op ziekenhuisdiensten en vroege therapeutische beslissingen (invasieve of conservatieve behandeling), en de vraag van patiënten en hun familie naar prognostische informatie, betekenen dat de cardioloog objectieve en betrouwbare informatie nodig heeft die snel en gemakkelijk kan worden verkregen. Deze informatie moet helpen om vanaf het eerste moment onderscheid te maken tussen gevallen waarin een eerste medische behandeling waarschijnlijk geschikt is en de risicobeoordeling kan worden beperkt tot stress-tests vóór het ontslag, en patiënten met een hoog risicoprofiel die een agressievere behandeling nodig hebben. Het is gemakkelijk te begrijpen dat de omstandigheden van buurtziekenhuizen (patiënten moeten naar andere ziekenhuizen worden overgebracht voor coronariografie en revascularisatie) deze informatie bijzonder belangrijk maken.
De laatste jaren zijn studies ontwikkeld en gepubliceerd waarin de geïdentificeerde variabelen in verband worden gebracht met de waarschijnlijkheid van het ondergaan van gebeurtenissen1-11. Troponine-elevatie zonder elevatie van de klassieke markers van infarct bij patiënten met angina is gepresenteerd als een teken van minimale myocardiale schade (niet aantoonbaar door middel van elevatie van de klassieke enzymen) die wordt geassocieerd met een minder gunstige prognose3. Het nut ervan bij de selectie van patiënten met pijn op de borst op de spoeddiensten12-16 en de betrouwbaarheid ervan bij de diagnose van een infarct5 zijn aangetoond, hoewel het geen vroegere diagnose oplevert dan de klassieke enzymmarkers of myoglobine.
Toch zijn er enkele vragen die moeten worden overwogen alvorens deze parameter daadwerkelijk in de dagelijkse praktijk voor risicostratificatie in een ziekenhuis in de gemeenschap wordt toegepast. De beschikbare studies zijn bijna allemaal multicenter studies uitgevoerd in ziekenhuizen waar invasieve behandelingen gemakkelijk beschikbaar zijn. Zij zijn gewoonlijk opgezet om patiënten te identificeren die baat kunnen hebben bij een of ander geneesmiddel of procedure, in tegenstelling tot het evalueren van het reële risico van patiënten9-11, soms met tegenstrijdige resultaten3. Anderzijds is de variabiliteit van de afkappunten3-6 van belang voor het bepalen van een drempel zonder voorafgaande ervaring. Tenslotte is de in Spanje beschikbare en op de praktijk in openbare ziekenhuizen toepasbare informatie schaars.
Om deze redenen hebben wij besloten, alvorens troponine I op te nemen als risicomarker bij patiënten die wegens onstabiele angina in het ziekenhuis worden opgenomen (met alle gevolgen van dien), deze prospectieve studie uit te voeren om de waarde ervan objectief te analyseren. In tegenstelling tot andere studies beschikten de cardioloog en het laboratoriumpersoneel niet over informatie over hun respectievelijke bevindingen, om beïnvloeding van het casemanagement te voorkomen3. Om het werk van de clinicus en het laboratorium te vergemakkelijken, en gezien het doel om de prognose van alle opgenomen patiënten te analyseren, werd één enkel monster verkregen voor gewone laboratoriumtesten in elk geval, 10 uur of meer na opname wegens pijn op de borst (wanneer troponine zijn plateau heeft bereikt).15
Troponine I-elevatie was gerelateerd aan een hogere incidentie van alle episodes (overlijden, recidiverende angina, hartfalen, noodzaak tot catheterisatie, revascularisatie, of positieve stress-test vóór ontslag) die een cardioloog die in een buurtziekenhuis werkt, van meet af aan zou willen voorspellen. Onze resultaten bevestigen die van de meeste eerdere studies betreffende de prestatie van deze marker in het voorspellen van risico. Wij hebben dit bevestigd in de setting van een algemeen ziekenhuis zonder herhaalde analyses (door eenvoudigweg deze analytische parameter op te nemen in de routinematige laboratoriumtests die op de eerste ochtend van de opname worden uitgevoerd).
Een ander punt dat wij in overweging hebben genomen, is de variabiliteit van de afkappunten. Aangezien de aangehaalde referenties zeer verschillende afkappunten rapporteren naargelang het centrum, het reagens of de variabelen die als voorvallen worden gedefinieerd, hebben wij het afkappunt (0,1 ng/ml) bepaald aan de hand van een ROC-curve van troponine I-waarden met betrekking tot de episoden die wij in de dagelijkse praktijk als significant beschouwen.
Troponine I en elektrocardiografische veranderingen
Ondanks de beschikbaarheid van nieuwe biochemische risicomarkers, is het ECG nog steeds een objectief en zeer nuttig hulpmiddel voor het identificeren van patiënten die in het ziekenhuis zijn opgenomen voor instabiele angina pectoris en die een minder gunstige prognose hebben. Fundamenteel is de detectie van ST segment depressie met de ischemische episode geassocieerd met een hoog risico bij deze patiënten.5,8,17,18
De detectie van dynamische electrocardiografische veranderingen met pijn was, samen met troponine I verhoging, de voornaamste voorspeller van events bij patiënten opgenomen voor instabiele angina in ons gemeenschapsziekenhuis. De objectieve aard van beide variabelen (al dan niet enzymenstijging, en aan- of afwezigheid van elektrocardiografische veranderingen), hun gemakkelijke beschikbaarheid en snelheid (betrouwbare gegevens zijn beschikbaar voor risicostratificatie in de eerste uren na opname van de patiënt) maken beide tot nuttige hulpmiddelen voor de klinisch cardioloog in het ziekenhuismilieu, waar snelle prognostische en therapeutische conclusies essentieel zijn.
Bovendien lijkt de aard van deze twee variabelen (elektrocardiografische veranderingen en troponine I-stijging) synergetisch te zijn. Zo was in de studiegroep (opeenvolgende patiënten die in het ziekenhuis werden opgenomen met de diagnose onstabiele angina pectoris) de subgroep met een duidelijk hoog risico (63%) de subgroep die troponine-elevatie en elektrocardiografische veranderingen had. De rest van de subgroepen (waar slechts één of geen van deze variabelen aanwezig was) hadden een vergelijkbaar risico (ongeveer 20%). Een minimale troponine-elevatie (zonder gelijktijdige elektrocardiografische veranderingen) houdt waarschijnlijk een laag risico in.
Het is ook opmerkelijk dat patiënten met een negatieve troponine I een vergelijkbaar risico hadden, ongeacht of zij elektrocardiografische veranderingen hadden of niet. De omvang van de studiegroep laat echter geen meer uitputtende analyse toe. Het is waarschijnlijk dat deze subgroep patiënten bevat met een onduidelijk ECG zonder enzymatische verhoging, waarbij het kan gaan om situaties waarin de diagnose en de prognose twijfelachtig zijn. Niettemin biedt de associatie van beide parameters (minimale myocardschade gedetecteerd door troponine en ernstige ischemie gedetecteerd door elektrocardiogram) meer zekerheid en identificeert consequent een subgroep met een hoog risico.5,8
Het was niet het doel van deze studie om de beste beheersstrategie te beoordelen, maar om de waarde van troponine I-bepaling in een buurtziekenhuis te bepalen. Het lijkt echter logisch dat patiënten opgenomen voor onstabiele angina die electrocardiografische veranderingen en troponine-elevatie vertonen, een hoog risico lopen (63%) en een beheersbaar percentage van het totaal vormen (19/82; 23%), zodat zij vanaf het begin maximale behandeling, speciale monitoring en snelle doorverwijzing (zonder verdere stratificatie) naar het referentieziekenhuis voor coronariografie en eventuele revascularisatie zouden moeten krijgen.
Hoewel de verhoging van troponine I (zonder elektrocardiografische veranderingen of verhoging van andere enzymen) ook op een groter risico wijst en verschillende studies suggereren dat dergelijke patiënten agressief moeten worden behandeld9-11, levert een dergelijke strategie, hoewel waarschijnlijk uitvoerbaar in tertiaire ziekenhuizen, belangrijke logistieke problemen op in buurtziekenhuizen. In onze groep opeenvolgende patiënten had bijna de helft van hen troponine I-verhoging; maar het lijkt onpraktisch om de helft van de instabiele angina-patiënten in de omgeving rechtstreeks naar het referentieziekenhuis te verwijzen voor invasieve behandeling.
Daarnaast was het risico van patiënten met een enkele positieve variabele vergelijkbaar met dat van patiënten zonder positieve variabele (ongeveer 20%). Deze bevindingen suggereren dat patiënten zonder positiviteit van beide variabelen moeten worden gestabiliseerd door medische behandeling en dat hun risico moet worden gestratificeerd door een stresstest vóór het ontslag. Dergelijke patiënten moeten alleen voor invasieve behandeling worden doorverwezen als de klinische evolutie of de resultaten van de stresstest vóór het ontslag dit rechtvaardigen.
Ten slotte was een andere interessante bevinding de positieve evolutie van patiënten met instabiele angina in afwezigheid van elektrocardiografische veranderingen of troponineverhoging. Evenals in andere studies3-19 stelden wij vast dat deze patiënten een geringer risico liepen op episoden, maar zij waren geenszins vrij van risico. In feite was de incidentie van episoden zeer vergelijkbaar (ongeveer 20%) met die van patiënten die één positieve marker hadden (troponine of ECG). Het lijkt er dus opnieuw op dat aanvullende tests duidelijk nuttig zijn om het risicoprofiel te bepalen, maar dat klinische beoordeling van fundamenteel belang is. Patiënten met de diagnose instabiele angina (op basis van een vraaggesprek) moeten in het ziekenhuis worden opgenomen (of naar een borstpijnafdeling worden gestuurd), zelfs als troponine of het ECG negatief is. Een vroege stresstest zou waarschijnlijk helpen om deze patiënten verder te stratificeren.12-16,20
Naast het ECG en troponine, was de andere variabele die onafhankelijke waarde had bij het voorspellen van episodes de aanwezigheid van eerdere ischemische hartziekte. Dergelijke patiënten hebben waarschijnlijk meer gevorderde coronaire hartziekte en zijn kwetsbaarder voor episodes (met name herhaalde angina in de eerste dagen van opname).
Limitaties
In overeenstemming met nieuw gepubliceerde richtlijnen21 zouden sommige patiënten in de groep (degenen die troponine I-elevatie hadden) zijn gediagnosticeerd als acuut myocardinfarct. In elk geval leek het ons nuttig een prospectieve studie te maken alvorens de resultaten van deze parameters toe te passen op de dagelijkse praktijk, gezien de belangrijke implicaties die deze maatstaf heeft.
CONCLUSIES
Troponine I is een nuttig instrument voor risicostratificatie bij patiënten die wegens onstabiele angina zijn opgenomen in een ziekenhuis in de gemeenschap.
Een laag afkappunt (0,1 ng/ml) is het meest betrouwbaar (gezien het gebruikte reagens en de gedefinieerde doelstellingen) voor het voorspellen van het optreden van events.
De voorspellende kracht van troponine I lijkt synergetisch te zijn met die van het ECG. De subgroep van patiënten met afwijkingen in beide variabelen heeft de grootste kans op episoden en zal waarschijnlijk baat hebben bij een agressievere behandeling.
De afwezigheid van troponine-elevatie vermindert het risico, maar schakelt het niet uit. Daarom vereisen deze patiënten verdere stratificatie vóór ontslag.
ABBREVIATIES
CPK: creatinefosfokinase
ECG: elektrocardiogram
(95% CI): 95% betrouwbaarheidsinterval
ng/ml: nanogram/milliliter
OR: odds ratio
ROC: receiver operator characteristic
Geef een antwoord