Can’t Get No Satisfaction: Post-cataract Surgery Dysphotopsias
On december 25, 2021 by adminDe cataractoperatie van vandaag is uiterst succesvol in het verbeteren van het gezichtsvermogen en de levenskwaliteit van de patiënt. Toch blijft een klein percentage van de patiënten ontevreden na de ingreep, zelfs als het resultaat 20/20 gezichtsscherpte is. Uit een studie bleek dat de belangrijkste oorzaak van postoperatieve ontevredenheid in een normale pseudofakiepopulatie dysphotopsieën waren – twee decennia geleden vrijwel onbekend.1
Dysphotopsieën zijn nog steeds slechts vaag bekend bij de meeste optometristen; echter, met hun incidentie in stijgende lijn, is het belangrijk voor ons om dysphotopsie gevallen effectief te kunnen comanagen met chirurgen wanneer ingrijpen noodzakelijk is.
De term dysphotopsie wordt gebruikt om een verscheidenheid aan visuele symptomen te beschrijven die het gevolg zijn van licht dat weerkaatst tegen de intraoculaire lens (IOL) op het netvlies.2 Dysphotopsieën worden over het algemeen verdeeld in twee categorieën: positieve en negatieve. Bij positieve visuele veranderingen gaat het om symptomen van heldere artefacten, terwijl negatieve dysphotopsieën worden waargenomen als schaduwen of donkere gebieden in het gezichtsveld.3 Patiënten kunnen bij het beschrijven van hun visuele symptomen melding maken van glare, starbursts, halo’s of schaduwen.
De introductie van het intraoculaire lensmateriaal van acryl hielp om het percentage posterieure capsulaire troebeling na cataractchirurgie aanzienlijk te verminderen.
Het is moeilijk om de prevalentie van dysphotopsieën te schatten. Studies melden een bereik van zo laag als 1,5% tot zo hoog als 67% voor positieve dysphotopsieën, met de meeste gegevens die meer gematigde aantallen van 12% tot 35%).4-6 Negatieve dysphotopsieën zijn minder prevalent en worden verondersteld voor te komen in slechts 0,5% tot 2,4% van de patiënten.5,7 In de overgrote meerderheid van de gevallen verdwijnen de symptomen enkele weken na de operatie als gevolg van het proces van neuroadaptatie. Neuroadaptatie kan optreden als reactie op een ongewenste monoculaire of binoculaire visuele verstoring.8 Inherente neurale plasticiteit van de hersenen helpt de visuele cortex het effect van een ongewenst patroon teniet te doen.8,9 Dit kan verklaren waarom significante effecten op lange termijn slechts worden waargenomen bij een klein percentage van de pseudofakiepopulatie.
IOL Evolution
Om de toename van de incidentie van positieve dysphotopsieën te begrijpen, is het belangrijk om de evolutie van IOLs in ogenschouw te nemen. Het eerste algemeen aanvaarde intraoculaire lensmateriaal was polymethylmethacrylaat (PMMA), dat gewoonlijk samenviel met een lensontwerp met afgeronde randen. De voordelen van PMMA-materiaal waren de lage kosten en de duurzaamheid in het oog.10 PMMA-lenzen veroorzaken weinig of geen dysfotopsie, wat wordt ondersteund door het feit dat dysfotopsie zo goed als onbekend was toen PMMA het IOL-materiaal bij uitstek was.2 Deze lenzen worden vandaag nog zelden gebruikt omdat het materiaal zich niet kan plooien, er een grote incisie nodig is tijdens de operatie en er een hoog percentage posterieure capsulaire opacificatie (PCO) optreedt als gevolg van het ontwerp van de rand.11
Omdat grotere incisies het risico op infectie en iriscomplicaties verhogen, en onderzoekers ontdekten dat het ontwerp met de afgeronde rand een prominente risicofactor voor PCO is, werden flexibele acryl- en siliconenmaterialen met verticale, scherpe randontwerpen geïntroduceerd, met groot succes. Omdat er steeds meer bewijs is dat IOL’s met scherpe randen minder PCO veroorzaken dan die met ronde randen, worden lensontwerpen met scherpe randen nu vaker gebruikt dan ontwerpen met ronde randen.12
Acryllensmateriaal heeft de cataractchirurgie opnieuw gedefinieerd door zijn vermogen om te vouwen en door kleine incisies te passen, terwijl het ook het percentage PCO sterk vermindert.13,14 Vanwege deze voordelen zijn acryl-IOL’s vandaag de dag de meest geïmplanteerde lenzen in de Verenigde Staten. Het gebruik van lensmaterialen van acryl heeft echter geleid tot een trend van verhoogde incidentie van dysphotopsieën.2
Positieve dysphotopsieën
Er zijn verschillende studies die de rol van het IOL-materiaal bij de vorming van positieve dysphotopsieën hebben geëvalueerd. Onderzoekers speculeren dat positieve dysphotopsieën worden veroorzaakt door strooilicht dat op het netvlies wordt geprojecteerd, wat verergert als dat strooilicht op één bepaald gebied is geconcentreerd. In één onderzoek werd gekeken naar het licht dat wordt weerkaatst door de oppervlakken van IOL’s en werd vastgesteld dat wanneer het aanvankelijke licht het netvlies raakt en uit het oog verstrooit, een deel van het licht door het achterste oppervlak van de IOL wordt weerkaatst op het netvlies.15 De onderzoekers ontdekten dat materialen met hogere brekingsindices helpen om een grotere hoeveelheid licht te concentreren op een kleiner gebied van het netvlies, wat leidt tot symptomen. Acryllenzen hebben doorgaans een hogere brekingsindex dan PMMA- of siliconenlenzen, wat de bevindingen van de onderzoekers verder ondersteunt.
Een andere studie stelt dat de verhoogde oppervlaktereflectie van acryllenzen meer symptomen veroorzaakt in vergelijking met siliconen of PMMA-lenzen.16 De onderzoekers ondersteunden hun bewering door acryl IOL’s van acht symptomatische patiënten te vervangen door siliconen of PMMA IOL’s, die de symptomen van dysphotopsie verlichtten. Andere case reports hebben soortgelijke bevindingen, maar er zijn geen grootschalige studies gedaan.4,16
Naast lensmateriaal is ook het ontwerp van de rand van de IOL betrokken bij de ontwikkeling van positieve dysphotopsieën.17 Dysphotopsieën kwamen zelden voor wanneer ontwerpen met ronde randen werden gebruikt, maar een verschuiving in de industrie naar scherpe randen resulteerde in hogere incidenties van dysphotopsieën. Met behulp van computeranalyse ontdekten onderzoekers dat zowel IOL’s met scherpe als met ronde randen strooilicht produceren, maar dat alleen het ontwerp met scherpe randen de straaltjes strooilicht concentreert in een boog op het netvlies, waardoor symptomen worden veroorzaakt.18 Ontwerpen met ronde randen verspreiden het licht gelijkmatiger over het netvlies, waardoor het effect wordt geminimaliseerd.
Negatieve dysphotopsieën
Negatieve dysphotopsie is een veel minder bestudeerde en begrepen visuele complicatie dan positieve dysphotopsie. Patiënten klagen meestal over een donkere schaduw in het temporale gezichtsveld. Het manifesteert zich meestal na in-the-bag posterieure kamer IOL implantatie.19 Talrijke theorieën proberen een oorzaak te vinden voor negatieve dysphotopsie; verdachten zijn onder andere IOL parameters en optiek, corneale incisie littekens, anterieure capsulotomie rand betrokkenheid, en afstand van IOL tot de iris.7,16,17,20
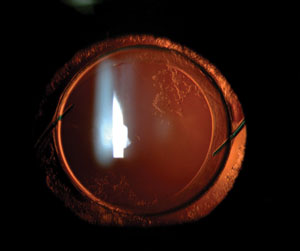
In-the-bag IOL met milde PCO. Sommige chirurgen verbeterden de negatieve dysphotopsie van bepaalde patiënten door een in-the-bag IOL te vervangen door een sulcus-gefixeerde IOL. Negatieve dysphotopsiesymptomen werden nooit geëlimineerd door eenvoudigweg een andere IOL in de capsulaire zak te plaatsen in plaats van de originele.
Een van de meest veelbelovende studies maakte gebruik van computersoftware om negatieve dysphotopsieën in normale oogmodellen te simuleren.19 Onderzoekers stelden vast dat zich schaduwen vormden in het perifere netvlies wanneer lichtstralen veranderingen ondergingen aan de posterieure scherpe rand van de lens. Computeranalyse toonde de vorming aan van scotoma’s met ringpatronen, die alleen tijdelijk zichtbaar zouden zijn op het gezichtsveld van een patiënt, omdat de neus het nasale aspect blokkeert.
De onderzoekers stelden vast dat verschillende optische factoren vereist zijn voor de vorming van negatieve dysphotopsieën.19 De belangrijkste van die factoren zijn: een kleine pupil; een plaatsing van een acryllens op een afstand van meer dan 0,06 mm maar minder dan 1,23 mm achter de pupil; een scherpgerand ontwerp; en een functioneel netvlies van de neus dat zich anterieur aan de schaduw uitstrekt. Secundaire factoren zijn onder meer een hoge brekingsindex van het IOL-materiaal en de nasale locatie van de pupil ten opzichte van de optische as van het oog.19
Er zijn verschillende behandelingen geprobeerd om negatieve dysphotopsie te verminderen. Onderzoekers meldden dat een IOL-vervanging met een vermindering van de iris-IOL-afstand hielp om de symptomen van negatieve dysphotopsie te verminderen.20 Vergelijkbare bevindingen werden waargenomen in een andere studie, waarin werd vastgesteld dat de vervanging van een in-the-bag IOL door een sulcus gefixeerde lens resulteerde in de oplossing van de symptomen in vijf ogen van vijf verschillende vrouwen.21 Onderzoek toont ook aan dat reverse optic capture en secundaire piggyback IOL-implantatie de symptomen van negatieve dysphotopsie kunnen oplossen.22
Verschillende studies rapporteren gedeeltelijke of volledige resolutie van symptomen na YAG-laser anterieure capsulotomie van het nasale deel van het anterieure kapsel.23,24 Dit bewijs is niet in overeenstemming met de hypothese van een eerdere studie dat uiteindelijke opacificatie en translucentie van het anterieure kapsel schaduwperceptie helpt verminderen door licht in dat gebied van het netvlies te verstrooien.19 Vergeleken met andere studies, verklaart deze verklaring waarom de incidentie van negatieve dysphotopsieën twee tot drie jaar na de operatie drastisch daalt. Negatieve dysphotopsieën zijn nog steeds slecht begrepen, en meer studies over dit onderwerp zijn nodig.
Management
Dysphotopsieën zijn de voornaamste bron van ontevredenheid van patiënten na cataractchirurgie.1 In de meeste gevallen nemen ze na verloop van tijd af, maar sommige patiënten hebben ernstige klachten op lange termijn.7 Het is belangrijk dat optometristen dysphotopsieën herkennen, omdat we een integrale rol spelen in de voorlichting van patiënten en het comanagement met een chirurg. De anamnese moet zeer zorgvuldig worden afgenomen, te beginnen met open vragen. Vragen naar specifieke symptomen kan bij bepaalde patiënten een positieve reactie uitlokken, zelfs als er geen significante problemen zijn. Door de nadruk te leggen op die problemen kunnen de symptomen subjectief hinderlijker worden voor de patiënt.
Het is van vitaal belang te begrijpen dat cataractchirurgie niet moet worden beschouwd als een “cookie-cutter”-behandeling die alle visuele problemen van alle patiënten kan oplossen. Individuele ogen kunnen op een unieke manier op de operatie reageren – sommige door het ontwikkelen van visueel significante dysphotopsieën.
Er is momenteel geen overeengekomen behandelingsstrategie voor positieve dysphotopsie-symptomen. Oogzorgverleners moeten patiënten leren dat de symptomen in de meeste gevallen na de eerste postoperatieve periode afnemen en dat de visuele stoornissen zonder verdere behandeling zouden moeten verdwijnen.7
Als de ernstige symptomen na vier tot zes weken aanhouden, kan vervanging van de intraoculaire lens worden overwogen; dit moet echter het laatste redmiddel zijn. Timing is belangrijk bij het overwegen van een IOL-vervanging; eerder ingrijpen kan gemakkelijker zijn voor de chirurg en brengt minder risico’s voor de patiënt met zich mee. De haptiek van bepaalde lenzen kan fibroseren of door de rand van het kapsel in de sulcus eroderen, zelfs enkele weken na de operatie.25 Intraoculaire lenzen kunnen ook een sterke hechting aan het kapsel ontwikkelen, waardoor het voor de chirurg moeilijk wordt om ze van de kapselzak te scheiden.26 Als de vervanging van de IOL snel genoeg na de eerste cataractextractie wordt uitgevoerd, kan de chirurg de oorspronkelijke heldere hoornvliesincisie gebruiken.25 Merk op dat als een intraoculaire lensvervanging wordt overwogen, YAG-capsulotomie moet worden vermeden, aangezien het open achterste kapsel een vitrectomie vereist tijdens de IOL-vervangingsprocedure.25
Bij sommige patiënten met ernstige negatieve dysphotopsieën is verlichting gevonden door IOL-vervanging met omgekeerde optische vangst, sulcusfixatie en piggyback IOL-plaatsing.20-22 Van YAG anterieure capsulotomie is ook aangetoond dat het de symptomen van negatieve dysphotopsieën helpt oplossen.23,24
Er moet nog veel worden onderzocht op dit gebied van cataractchirurgie, maar het is belangrijk dat men zich bewust is van deze complicaties, omdat ze tot aanzienlijke ontevredenheid bij de patiënt kunnen leiden.
Dr. Sukhovolskiy voltooide zijn coschap aan het Jonathan M. Wainwright VAMC en Pacific Cataract and Laser Institute in Kennewick, Wash.
1. Kinard K, Jarstad A, Olson R. Correlation of visual quality with satisfaction and function in a normal cohort of pseudophakic patients. J Cataract Refract Surg. 2013;39:590-7.
2. Schwiegerling J. Recente ontwikkelingen in pseudophakic dysphotopsia. Curr Opin Ophthalomol. 2006;17:27-30.
3. Hood CT, Sugar A. Subjectieve klachten na cataractchirurgie: veelvoorkomende oorzaken en managementstrategieën. Curr Opin Ophthalmol. 2015;26:45-9.
4. Ellis MF. Sharp-edged intraocular lens design as a cause of permanent glare. J Cataract Refract Surg. 2001;27:1061-4.
5. Meacock WR, Spalton DJ, Khan S. The effect of texturing the intraocular lens edge on postoperative glare symptoms: a randomized prospective, double-masked study. Arch Ophthalol. 2002;120:1294-8.
6. Tester R, Pace NL, Samore M, Olson RJ. Dysphotopsia in phakakic and pseudophakic patients: incidence and relation to intraocular lens type. J Cataract Refract Surg. 2000;26:810-6.
7. Osher RH. Negative dysphotopsia: long-term study and possible explanation for transient symptoms. J Cataract Refract Surg. 2008;34:1699-1707.
8. Kershner RM. Neuroadaptatie en premium IOLs: What does the brain think? Ophthalmology Management. 2011;15(12):51-4.
9. Kent C, Kershner RM, Mainster M, McDonald JE. Multifocale neuroadaptatie: Kan training de hersenen helpen? Rev Ophthalmol. 2010;17(3):24-31.
10. Bellucci R. An introduction to intraocular lenses: material, optics, haptics, design and aberration. Cataract. ESASO Cursusreeks. Basel, Karger, 2013;3:38-55.
11. Auffarth GU, Brezin A, Caporossi A, et al. Comparison of Nd:YAG capsulotomy rates following phacoemulsification of PMMA, silicone, or acrylic intra-ocular lenses in four European countries. Ophthalmic Epidemiol. 2004;11(4):319-29.
12. Cheng J, Wei R, Cai J, et al. Efficacy of different intraocular lens materials and optic edge designs in preventing posterior capsular opacification: a meta-analysis. Am J Opthalmol. 2007;143:428-36.
13. Hollick EJ, Spalton DJ, Ursell PG, et al. The effect of polymethylmethacrylate, silicone, and polyacrylic intraocular lenses on posterior capsular opacification 3 years after cataract surgery. Oogheelkunde. 1999;106:49-54.
14. Yan Q, Perdue N, Sage EH. Differential responses of human lens epithelial cells to intraocular lenses in vitro: hydrophobic acrylic versus PMMA or silicone discs. Graefe’s Arch Clin Exp Ophthalmol. 2005;243:1253-62.
15. Erie JC, Bandhauer MH, McLaren JW. Analysis of postoperative glare and intraocular lens design. J Cataract Refract Surg. 2001;27:614-21.
16. Davison JA. Positieve en negatieve dysphotopsie bij patiënten met acryl intraoculaire lenzen. J Cataract Refract Surg. 2000;26:1346-55.
17. Peng Q, Visessook N, Apple DJ, et al. Surgical prevention of posterior capsule opacification. Part 3: Intraocular lens optic barrier effect as a second line of defense. J Cataract Refract Surg. 2000;26:198-213.
18. Holladay JT, Lang A, Portney V. Analysis of edge glare phenomena in intraocular lens edge designs. J Cataract Refract Surg. 1999;25:748-52.
19. Holladay JT, Zhao H, Reisin CR. Negative dysphotopsia: The enigmatic penumbra. J Cataract Refract Surg. 2012;38:1251-65.
20. Vamosi P, Csakany B, Nemeth J. Intraocular lens exchange in patients with negative dysphotopsia symptoms. J Cataract Refract Surg. 2010;36:418-24.
21. Burke TR, Benjamin L. Sulcus-gefixeerde intraoculaire lensimplantatie voor de behandeling van negatieve dysphotopsie. J Cataract Refract Surg. 2014;40:1469-72.
22. Masket S, Fram NR. Pseudofakische negatieve dysphotopsie: Chirurgisch management en nieuwe theorie over etiologie. J Cataract Refract Surg. 2011;37:1199-1207.
23. Cooke DL, Kasko S, Platt LO. Resolution of negative dysphotopsia after laser anterior capsulotomy. J Cataract Refract Surg. 2013;39:1107-9.
24. Folden DV. Neodymium:YAG laser anterior capsulectomy: Surgical option in the management of negative dysphotopsia. J Cataract Refract Surg. 2013;39:1110-5.
25. Grayson, D. De ins en outs van lens explantatie. Rev Ophthalmol. 2011;18(10):36.
26. Leysen I, Bartholomeeusen E, Coeckelbergh T, Tassignon MJ. Chirurgische uitkomsten van intraoculaire lensvervanging. Vijf jaar studie. J Cataract Refract Surg. 2009;35:1013-8.
Geef een antwoord