17 feiten over lupus die je misschien niet weet, maar wel zou moeten weten
On september 24, 2021 by admin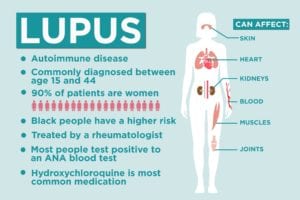
Als je symptomen hebt waarvan je vermoedt dat het lupus is, of als je arts denkt dat je lupus zou kunnen hebben, ben je misschien als een gek aan het googelen of zit je hoofd vol met vragen: Wat betekent dit voor uw toekomst? Hoe zal je behandeld worden? Zal je je ooit weer gezond/normaal voelen? En wat is lupus eigenlijk?
Hier gaan we in op uw basisvragen en meer.
Lupus is een auto-immuunziekte
Niemand weet zeker wat de oorzaak van lupus is, maar artsen weten wel dat de symptomen ontstaan wanneer uw immuunsysteem niet werkt zoals het zou moeten. De cellen van uw immuunsysteem die verondersteld worden het lichaam tegen verschillende ziektekiemen te beschermen, beginnen normale, gezonde cellen als indringers te behandelen, vallen ze aan en veroorzaken opflakkeringen die de gewrichten, nieren en bijna elk ander systeem in het lichaam kunnen aantasten.
De symptomen van lupus zijn vaag
Symptomen van lupus variëren van persoon tot persoon, van ernst tot de aangetaste lichaamsdelen. Enkele van de meest voorkomende tekenen van lupus zijn huiduitslag en gewrichtspijn, zegt Konstantinos Loupasakis, MD, een reumatoloog bij MedStar Washington Hospital Center, maar symptomen kunnen ook vermoeidheid, haaruitval, mondzweren en koorts omvatten. “Er is een groot scala aan manifestaties die we zien bij lupus,” zegt hij.
Lupus kan op elke leeftijd worden gediagnosticeerd
Vrouwen in de vruchtbare leeftijd (tussen 15 en 44) lopen het grootste risico op lupus, volgens de Centers for Disease Control and Prevention (CDC), maar de ziekte is niet beperkt tot jongere volwassenen. Tussen 10 en 20 procent van de mensen met systemische lupus wordt gediagnosticeerd vóór de leeftijd van 18 jaar, volgens een studie in Nature Reviews Rheumatology, en volwassenen kunnen ook “late-onset” lupus hebben die na de leeftijd van 50 wordt gediagnosticeerd.
Race is een risicofactor
Mensen van kleur – met name Afro-Amerikanen – lopen een hoger risico op lupus dan blanke mensen, en de ziekte heeft de neiging om bevolkingsgroepen anders te treffen. Inheemse Amerikaanse en zwarte patiënten hebben de neiging om hogere sterftecijfers te hebben dan blanke patiënten, terwijl Hispanic en Aziatische patiënten een lager risico op lupus hebben, volgens een studie van 42.000 lupusgevallen. (Lees meer over het risico op een beroerte bij zwarte en hispanic lupus patiënten.) Er lijkt een genetische component te zijn aan de ziekte, maar onderzoekers onderzoeken hoe sociaal-economische en andere factoren een rol spelen in de verschillen.
Vrouwen lopen een hoger risico
De meeste studies vinden dat ongeveer 90 procent van de lupuspatiënten vrouwen zijn, volgens een review in Seminars in Arthritis and Rheumatism. De studie vond ook dat mannen de neiging hebben om meer schade te hebben vroeger in de ziekte en lagere overlevingskansen hebben. Hormonen zouden een rol kunnen spelen in de sekseverschillen, maar studies hebben geen sluitend antwoord gevonden, zegt Dr. Loupasakis.
U zult een specialist willen inschakelen
De symptomen van lupus zijn vaag en de aandoening vereist regelmatige follow-ups, dus een huisarts zal u moeten doorverwijzen naar een specialist als hij of zij een auto-immuunprobleem zoals lupus vermoedt. “Wanneer er bezorgdheid is over lupus, moet een reumatoloog betrokken worden bij het evalueren van deze diagnose,” zegt Jason Liebowitz, MD, een reumatologie fellow van Johns Hopkins Bayview Medical Center. Zodra ze een bevestigde diagnose hebben, zullen lupuspatiënten waarschijnlijk hun reumatoloog om de drie maanden of zo bezoeken, voegt Dr. Loupasakis toe.
Een bloedtest kan helpen, maar het is geen zekere diagnose
Omdat lupus wordt veroorzaakt door activiteit in het immuunsysteem, zullen artsen willen testen op bepaalde antilichamen om erachter te komen wat er op cellulair niveau gebeurt. Antinucleaire antilichamen (ANA) niveaus hebben de neiging hoog te zijn bij mensen met auto-immuunproblemen, en ongeveer 98 procent van de mensen met systemische lupus testen positief op de ANA bloedtest.
Maar dat betekent niet dat elke persoon met een positieve ANA lupus heeft. Met of zonder lupus, ongeveer 14 procent van de algemene Amerikaanse bevolking vertoont positieve ANA-tests, volgens een studie uit 2012, dus artsen kunnen niet vertrouwen op een enkele test om de diagnose lupus te stellen.
Een lupusdiagnose is gebaseerd op symptomen en tests
Zonder een enkele bloedtest die een lupusdiagnose beklinken, moeten reumatologen naar het hele plaatje kijken. “Er is geen enkele bevinding die de diagnose lupus bepaalt,” zegt Dr. Liebowitz. “Het is een aandoening die het lichaam op veel verschillende manieren kan beïnvloeden, en dus vereist de diagnose het samenstellen van het hele klinische beeld.”
Wanneer reumatologen een auto-immuunprobleem vermoeden, zullen ze rekening houden met uw symptomen terwijl ze röntgenfoto’s, bloedonderzoeken en biopsieën bekijken om te zien of de resultaten overeenkomen met wat ze zouden verwachten van lupus, of dat het meer waarschijnlijk een andere ziekte is.
Lupus kan op andere aandoeningen lijken
Andere aandoeningen zoals reumatoïde artritis, fibromyalgie, en de ziekte van Lyme delen symptomen met lupus. Zonder een specifieke bloedtest die wijst op lupus of andere auto-immuunziekten, kan het soms vallen en opstaan voor reumatologen om de juiste diagnose te stellen.
Er is geen genezing voor lupus
Wetenschappers hebben op dit moment nog geen genezing voor lupus gevonden. Dat gezegd hebbende, de chronische ziekte is geen doodvonnis. Met nieuwe medicijnen zijn de sterftecijfers voor lupus in de loop van de tijd verbeterd, en de levensverwachting voor vrouwen met lupus-gerelateerde nierontsteking is bijna gelijk aan die van vrouwen van vergelijkbare leeftijdsgroepen in de algemene bevolking, volgens een studie in het Internal Journal of Immunopathology and Pharmacology.
Medicijnen kunnen helpen
Drugs kunnen lupus niet genezen, maar ze kunnen flare-ups voorkomen. Beschikbare medicijnen kunnen het immuunsysteem onderdrukken, waardoor de antilichamen worden tegengehouden die anders ontstekingen zouden uitlokken. “De belangrijkste behandeling voor lupus is een medicijn dat Plaquenil heet. In principe zouden alle patiënten met lupus deze medicatie moeten krijgen,” zegt Dr. Liebowitz. “De andere medicijnen die bij lupus worden gebruikt – waartoe mycofenolaat mofetil, cyclofosfamide en andere immunosuppressieve medicijnen kunnen behoren – hangen af van de symptomen van lupus en de delen van het lichaam die zijn aangetast.” Een reumatoloog zal het beste behandelingsplan voor een bepaalde patiënt kunnen aanbevelen.
Systemische lupus is de meest voorkomende vorm
Er zijn verschillende soorten lupus, maar de meeste mensen verwijzen naar de meest voorkomende vorm: systemische lupus erythematosus, ook bekend als SLE of systemische lupus. Ongeveer 70 procent van de mensen met lupus heeft SLE, volgens de Lupus Foundation of America. Vergeleken met andere vormen van lupus, neigt het ernstiger te zijn en heeft het meer kans om een belangrijk orgaan aan te tasten, zoals de nieren, longen of het hart.
Soms beperkt lupus zich alleen tot de huid
Patiënten met systemische lupus kunnen huiduitslag hebben, maar sommige patiënten hebben discoïde lupus, wat betekent dat ze alleen huiduitslag en huidlaesies krijgen, in plaats van gewrichtspijn, nierproblemen en andere symptomen die bij SLE worden gezien. Ongeveer 17 patiënten met discoide lupus zien hun ziekte later systemisch worden, volgens een Zweeds onderzoek in het British Journal of Dermatology, maar “de meeste van de tijd zal het nooit vooruitgaan,” zegt Dr. Loupasakis.
Bepaalde medicijnen kunnen lupus symptomen uitlokken
Wanneer sommige mensen bepaalde medicijnen nemen, waaronder isoniazide, hydralazine en procainamide, kan hun lichaam overreageren en lupus-achtige symptomen gaan vertonen. Typisch zullen ze symptomen hebben zoals lage koorts, pijnlijke en zwellende gewrichten, of soms huiduitslag, maar de meer ernstige aspecten zoals nierontsteking hebben niet de neiging om zich te vertonen, zegt Dr. Loupasakis.
De aandoening staat los van “echte” systemische lupus omdat het niet chronisch is. “Bij de meerderheid van deze patiënten, zodra ze stoppen met de medicatie, zullen de symptomen binnen een paar weken verdwijnen,” zegt Dr. Loupasakis.
Sommige baby’s worden geboren met lupus
Soms kan een moeder met lupus of antistoffen die eraan gerelateerd zijn, die antistoffen doorgeven aan haar pasgeborene, waardoor een vorm van lupus wordt veroorzaakt die neonatale lupus wordt genoemd. “‘Slechte’ antistoffen worden van de moeder op de baby overgedragen, samen met ‘goede’ antistoffen die de baby in de eerste maanden van hun leven zouden moeten beschermen,” zegt Dr. Loupasakis.
Typisch is het resultaat lupus-achtige huidlaesies die na een paar maanden verdwijnen, wanneer de baby’s hun eigen antistoffen beginnen te maken, zegt hij. In zeldzame gevallen zal het kind van een moeder met deze antilichamen een aandoening ontwikkelen die bekend staat als aangeboren hartblok, maar aanstaande moeders met lupus hoeven zich geen zorgen te maken. Slechts 2 tot 5 procent van de baby’s van wie de moeder deze antilichamen heeft, zal een aangeboren hartblok ontwikkelen, volgens een studie in Arthritis & Rheumatology. Deze problemen kunnen worden opgespoord tijdens een echografie tijdens de zwangerschap en baby’s kunnen onmiddellijk na de geboorte worden behandeld door een pacemaker te laten implanteren om de elektrische activiteit van het hart te helpen reguleren.
Lupus kan de nieren beschadigen
Onbeheerd gelaten, kan een ontsteking die welig tiert in het lichaam leiden tot ernstige complicaties. Bij lupus is schade aan de nieren een groot probleem. Ongeveer 40 tot 70 procent van de lupuspatiënten heeft een nierontsteking, volgens een studie in Nature Reviews Nephrology, waardoor nierfalen een van de belangrijkste comorbiditeiten is.
“Helaas zien we dat vrij vaak, vooral bij patiënten die zich niet vroeg genoeg bij ons hebben gemeld,” zegt Dr. Loupasakis. De levensverwachting van lupuspatiënten met nierziekte of nierfalen is drie tot tien jaar lager dan die van een lupuspatiënt zonder nierproblemen, volgens een onderzoek onder 700 patiënten in Hong Kong.
Lupus verhoogt ook cardiovasculair risico
Indirect kan lupus leiden tot cardiovasculaire problemen. Lupus heeft geen directe invloed op het hart, maar de ontsteking die de ziekte veroorzaakt kan de vorming van bloedklonters versnellen, zegt Dr. Loupasakis. Hart- en vaatziekten zijn de belangrijkste doodsoorzaak bij mensen die al langer dan vijf jaar lupus hebben, volgens een studie in Current Cardiology Reviews. Een ding dat u kunt doen om uw risico op hartaandoeningen te verminderen, is het eten van een gezond, mediterraan dieet dat zich richt op gezonde groenten en zeevruchten en rood vlees vermijdt, adviseert Dr. Loupasakis.
Keep Reading
- Track Lupus Symptoms in our ArthritisPower App
- Lupus or Rheumatoid Arthritis? Hier zie je hoe deze vrouw er 20 jaar over deed om haar symptomen te doorgronden
- Vrouwen die kindermishandeling hebben overleefd, hebben een hoger risico op het ontwikkelen van lupus
Geef een antwoord