You are using outdated browser
On 1月 7, 2022 by admin似ているようでも、換気と酸素化という言葉は、(相互に依存しているとはいえ)2つの別々の生理学的プロセスに関連しています。 呼吸困難のある患者に直面したとき、彼らが換気(肺への空気の出入り)の助けを必要としているか、あるいは低酸素血症(ガス交換障害)のために酸素が必要かを知ることが重要です。
呼吸器系の衰えを早期に発見することで、医療緊急事態の発生率、人工呼吸の必要性、ICU入院の必要性を減らすことができます。 したがって、呼吸解剖学と生理学について十分な知識を持つことは、患者に正しく対応し、できれば悪化を防ぐことができるということです(Vincent et al. 2018)
換気と酸素化の違いとは?
換気
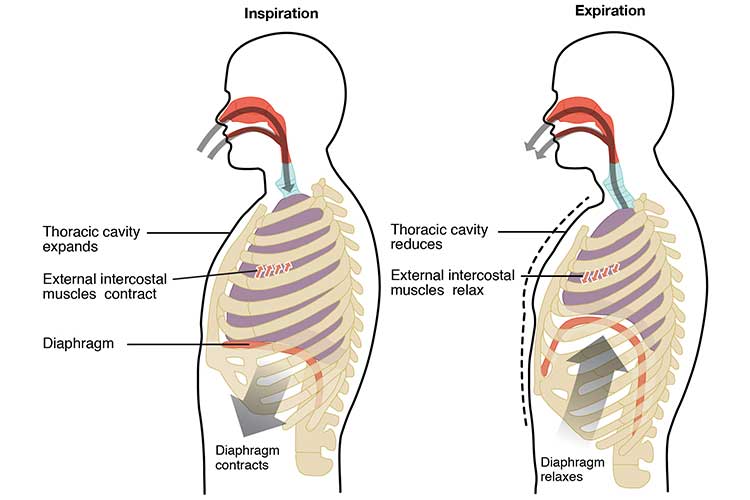
換気は通常の自発呼吸の行為と考えることができます。 吸気と呼気の2つのプロセス、つまり肺に空気を入れたり出したりする動きを指します。 (Pandirajan 2020)。
これらのプロセスは、肺胞に酸素を豊富に含む空気を供給する送達システムを形成する(レミンガ & キング 2016)。
吸気は、吸気筋(横隔膜および外肋間筋)の収縮によって開始され、胸腔およびその後の肺の体積が増加する。 これによって負圧が生じ、空気が肺に入りやすくなる(Pandirajan 2020)。
呼気とは逆のプロセスで、吸気筋が緩み、胸腔と肺の容積が減少することである。 これは、空気が肺から移動することを強制する正圧を作成します(Pandirajan 2020)。
換気は、臨床症状(胸部上昇、コンプライアンス、呼吸数)を評価することによって測定できます(Galvagno 2012)。
Oxygenation
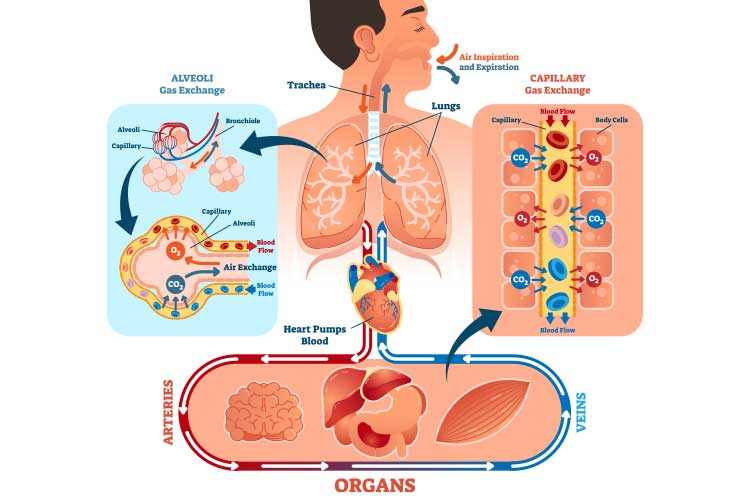
酸素化とは、細胞活動を維持するために組織に酸素を供給することです(レミンガ & キング 2016)。
ガス交換過程の一部で、酸素化は血流から肺に二酸化炭素を排出すると同時に行われます(デズベ 2019; カイナール 2020)。
これらのガス(酸素と二酸化炭素)は膜を介した受動拡散によって輸送され、ガス交換プロセスは個体のエネルギー消費を必要としないことを意味します(Wagner 2015)。
酸素化は臨床症状の評価だけでは測定できず、一般にパルスオキシメーターが必要です(Galvagno 2012)。
Respiratory Failure
換気と酸素化の違いを理解することは、呼吸不全に苦しむ患者(血中酸素濃度の維持不能、血中の二酸化炭素濃度の過剰、またはその両方を同時に引き起こす)に直面したときに非常に重要です(Tidy 2015; MedlinePlus 2016)。
呼吸不全には4つのタイプがあります:
- I型、低酸素と正常から低レベルの二酸化炭素を引き起こす酸素化問題。
- II型、低酸素と高レベルの二酸化炭素を引き起こす換気の問題.
- IIII型(周術期).
- IV型(ショック).
(Shebl & Burns 2019; Melanson n.d.).)
患者に適切に対応するためには、患者がどのような困難に直面しているかを判断する必要があります。
I型呼吸不全(低酸素症)
I型は低酸素性呼吸不全とも呼ばれ、個人が十分に酸素化できないときに起こります。 臨床的には、動脈血酸素濃度(PaO2)が60mmHg未満(室温)であることが定義されている。 二酸化炭素濃度は正常または低レベルである。 呼吸不全の最も一般的なタイプである(Kaynar 2020)。
I型は一般に、液体または痰が肺胞を占拠する急性肺疾患(液体または感染によって酸素が泳げない)または肺胞単位の崩壊(Kaynar 2020)に関連しており、
低酸素血症の患者には酸素療法が必要となる(Shebl & Burns 2019)。
原因は以下の通りです。
- 肺水腫;
- 肺炎;
- 肺出血;
- 無気肺;
- 肺塞栓症がある。
- 急性呼吸窮迫症候群;
- COPD;
- 肺線維症;
- 喘息;
- 肺高血圧症;及び
- 肺気胸。
(Shebl & Burns 2019; Physiopedia 2019)
症状としては、以下のようなものがあります。
- 錯乱;
- 息切れ;
- イライラ;
- 頻脈(異常に速い心拍);
- 頻呼吸(異常に速い呼吸);と
- 皮膚の青味がかった状態です。
(Shebl & Burns 2019)

II型呼吸不全(ハイパーキャップニア)
II型は高呼吸不全とも呼ばれ、血流中の二酸化炭素が過剰となると起こります。 これは通常、低換気、すなわち、患者が必要な量の酸素を取り込むのに十分な換気を行うことができないことによって引き起こされる。 その結果、ガス交換が不均衡になり、二酸化炭素が蓄積する(Patel, Miao & Majmundar 2020; Jewell 2017; Malhotra 2012)。
これは臨床的に50mmHgを超える動脈二酸化炭素圧(PaCO2)によって定義され、低酸素血症と一緒に起こることがあります(Shebl & Burns 2019)。
過炭酸症の患者を治療するには、一般的に換気支援(臨床状況に応じて侵襲的または非侵襲的)が必要である(Shebl & Burns 2019)。
以下のような換気を阻害する条件によって引き起こされる。
- COPD;
- Asthma;
- Acute neuromuscular disease;
- Pneumothorax;
- Airway obstruction…などの換気を妨げる状態によって起こる。
- 薬物過剰摂取;
- 中毒;
- 頭頸部損傷;
- 肺水腫; および
- 成人呼吸窮迫症候群。
(Tidy 2015)
症状には以下のものがあります。
- 頭痛;
- 息切れ;
- 混乱;
- 行動の変化;
- 意識状態の低下または意識不明;
- 発作;
- 興奮;
- 四肢温感;および
- 手の震えなどがあります。
(Shebl & Burns 2019; WebMD 2019)
過呼吸は未治療だと致命的になる可能性のある緊急事態です(WebMD 2019)。
Conclusion
Patients experiencing respiratory failure will require the appropriate intervention.ハイパーキャップニアは、呼吸不全を起こす患者には適切な介入が必要です。 死亡率を下げ、侵襲的換気(必要な場合)を最小限にするためには早期の介入が不可欠であるため、悪化した場合には医療チームにケアをエスカレーションしなければなりません。
その他のリソース
- 患者情報、呼吸不全、https://patient.info/doctor/respiratory-failure
- 低酸素血症。 Reversible Causes of Cardiac Arrest, https://www.ausmed.com.au/cpd/articles/hypoxaemia
- Administration Non-invasive Ventilation (NIV), https://www.ausmed.com.au/cpd/articles/non-invasive-ventilation
- Dezube, R 2019, ‘Exchanging Oxygen and Carbon Dioxide’, Merck Manuals, viewed 30 April 2020, https://www.merckmanuals.com/home/lung-and-airway-disorders/biology-of-the-lungs-and-airways/exchanging-oxygen-and-carbon-dioxide
- Galvagno, S M 2012, ‘Understanding Ventilation Vs. Oxygenation is Key in Airway Management’, Journal of Emergency Medical Services, vol.37 no.11, viewed 29 April 2020, https://www.jems.com/2012/11/19/understanding-ventilation-vs-oxygenation/
- Jewell, T 2017, Hypercapnia.の項参照。 What Is It and How Is It Treated? Healthline, viewed 30 April 2020, https://www.healthline.com/health/hypercapnia
- Kaynar, A M 2020, ‘Respiratory Failure’,MedScape, viewed 30 April 2020, https://emedicine.medscape.com/article/167981-overview
- Malhotra, A 2012, ‘Disorders of Ventilatory Control’.「呼吸制御障害」,MedScape, viewed 30 April 2020, Goldman’s Cecil Medicine(Twenty Fourth Edition)、2020年4月30日閲覧、https://www.sciencedirect.com/topics/medicine-and-dentistry/hypoventilation
- MedlinePlus 2016, Respiratory Failure, MedlinePlus、2020年4月30日閲覧、https://medlineplus.gov/respiratoryfailure.html
- Melanson, P n.d., Acute Respiratory Failure, McGill Critical Care Medicine, viewed 29 April 2020, https://www.mcgill.ca/criticalcare/teaching/files/acute
- Pandirajan, K 2020, Mechanics of Breathing, TeachMe Physiology, viewed 29 April 2020, https://teachmephysiology.com/respiratory-system/ventilation/mechanics-of-breathing/
- Patel, S, Miao, J H & Majmundar, S H 2020, ‘Physiology, Carbon Dioxide Retention’, StatPearls, viewed 30 April 2020, https://www.ncbi.nlm.nih.gov/books/NBK482456/
- Physiopedia 2019, Respiratory Failure, Physiopedia, viewed 30 April 2020, https://www.physio-pedia.com/Respiratory_Failure
- Reminga, C & King, L G 2016, ‘Oxygenation and Ventilation’, Monitoring and Intervention for the Critically Ill Small Animal: The Rule of 20、2020年4月29日閲覧、https://onlinelibrary.wiley.com/doi/10.1002/9781118923870.ch8
- Shebl, E & Burns, B 2019, ‘Respiratory Failure’, StatPearls、2020年4月29日閲覧、https://www.ncbi.nlm.nih.gov/books/NBK526127/
- Tidy, C 2015, Respiratory Failure, Patient.info、2020年4月30日閲覧、https://patient.info/doctor/respiratory-failure
- Vincent, J et al. 2018, ‘Improving Detection of Patient Deterioration in the General Hospital Ward Environment’, Eur J Anaesthesiol, vol.35 no.5, viewed 29 April 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5902137/
- Wagner, P D 2015, ‘The Physiological Basis of Pulmonary Gas Exchange: Implications for Clinical Interpretation of Arterial Blood Gases’, European Respiratory Journal, vol.45 no.1, viewed 29 April 2020,https://erj.ersjournals.com/content/45/1/227
- WebMD 2019, Hypercapnia (Hypercarbia), WebMD, viewed 30 April 2020, https://www.webmd.com/lung/copd/hypercapnia-copd-related#1
.
コメントを残す