GPが根管治療について尋ねる8つの質問に歯内療法医が答える
On 11月 3, 2021 by adminこの記事はニュースレター、ステイシー・シモンズ(DDS)の「DEの躍進臨床」で最初に掲載されたものです。
インプラント歯科に注力しようとする歯科臨床の風景が変化しても、根管治療は健全な歯質を持つ歯列を回復するための有効な選択肢であり続けると信じています。 歯科医療がある限り、根管治療のニーズはあるはずです。 時間的な制約や処置の複雑さから、多くの一般開業医は治療計画のある根管治療を専門医に紹介したり、院内に歯内療法専門医を呼んだりしています。 歯科治療が高度な光学や材料で進化し続けるように、歯内療法の分野も進化しています。
ADDITIONAL READING |Oops! を恬撹するために恬撹するための亟寔を恬撹するための亟寔を恬撹するための亟寔を恬撹するための亟寔を恬撹するための亟寔を恬撹するための亟寔を恬撹するための亟寔を恬撹するための亟寔を恬撹するための亟寔を恬撹するための亟寔を恬撹するための亟寔を……………亟寔は、その亟寔の嶄にある亟寔を…。 以下は、彼の考えです。
1. アレルギーなどの禁忌がない場合、私が最初に選ぶ抗生物質は、アモキシシリンです(図1)。 アモキシシリンは広域スペクトルを有するため、根管内侵入菌や多剤併用感染症に有効です。 アモキシシリンが48〜72時間後に無効な場合は、メトロニダゾールを追加する。 この組み合わせは、これまでの研究から(1)99%の有効性があるとされている。 ペニシリンアレルギーの場合は、クリンダマイシンを処方します。
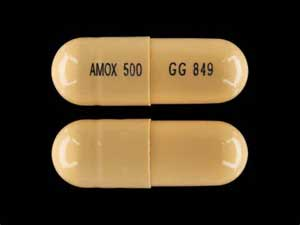
図1
追加情報|歯内療法における「簡単」根管の神話
2. 歯内療法の後でよく処方する痛み止めとその理由は何ですか?
私はすべての根管治療後に、高用量のイブプロフェンなどのNSAIDsを処方し、通常、麻酔が切れる前に患者に最初の一服をさせます(図2)。 その理由は、ほとんどの根管治療後には、歯の周囲や支持骨、歯周組織に適度な炎症が存在するためである。 この炎症は、プロスタグランジンやトロンボキサンA2などの血中の痛みや炎症を引き起こす炎症性メディエーターの産生を阻害することにより緩和され、局所の炎症と痛みを軽減することができるのです。 もう一つ、非常に重要で見落とされがちな要素として、術後に治療した歯にかかる咬合力があります(私の考えでは、鎮痛効果と密接に関連します)。 そのような咬合圧をなくすことで、すでに炎症を起こしている歯の支持構造は、咬合による中断なしに治癒する機会を得ることができ、したがって、より早く治癒する可能性があります。

図 2
3. どの歯の根管治療が最も多いですか、またなぜこれらが最も多いと考えておられますか?
ここ2、3年は上下の臼歯、特に第二大臼歯の根管治療が一番多いですね。 その理由はいくつかあると思います。 歯の位置が上下のアーチの奥にあるため、歯へのアクセスが難しく、特に上の第二大臼歯は困難です。 このアクセスの難しさが、管内の交渉や根管治療の難しさにつながるのです。 特に、フルカバーレストレーションを装着している場合、歯牙のランドマークが無くなり、歯髄室の解剖学的構造とオペレーターの経験のみによって根管へのアクセスや位置決めを行うため、困難な状況になる場合があります。 下顎臼歯部では、直視できること、解剖学的な制約が少ないことから、適切な分離を行うことができるため、それほど難しくない可能性があります。 第二大臼歯の治療がより一般的であるもう一つの理由は、歯の寿命を通じて、虫歯やプラークの蓄積によるダメージの可能性がより高いからです。 この部分の衛生状態を維持するのはより難しく、より注意が必要です。したがって、この歯の寿命が尽きるまで根管治療を行う可能性が高くなるのです。 忘れてはならないのは、第2大臼歯が最も多く紹介されることです。
4. あなたは以前、失敗した根管治療の再治療が最も多い治療であると述べていました。
先にも述べましたが、根管治療で最も重要なことは、開業医の症例選択の基準だと思います。 施術を選択するGPは、患者さんにとって何がベストなのか、自分の限界やスキルをよく理解した上で、施術を行うべきだと思います。
- 不適切な灌流の量とタイプ
- ラバーダムの不適切な使用および/または不十分な隔離。
- 閉塞材料の不適切な選択と使用および技術。 Thermafilのような材料は、非常に技術的に敏感であり、適切に使用されない場合、確実に根管破壊につながるでしょう。
ADDITIONAL READING | Endodontic insight:
5.最適な歯内療法の成功のために、ガッタパーチャポイントはどこで終わるべきですか? 臼歯の灌流にかける平均時間は? 上顎と下顎で同じですか?
潅注は通常、アクセスした時点から、閉塞が起こる時点まで、治療全体を通じて行われます。 最終的なイリゲーションは、オブチュレーションの1~3分前に行います。 また、EDTA(エチレンジアミン四酢酸)を断続的に使用して、スメア層や管内形成やインスツルメンテーションの結果蓄積された非有機質なゴミを除去するのが好きです。 上下とも使用する灌流の量は、従来の根管治療と同じである。
6.クラウンレングスニングは根管治療の前と後、どちらがお勧めですか? その理由は?
私の考えでは、クラウンレングスニングは根管治療が完了した後に行うべきと考えます。 これにはいくつかの理由があります。 ひとつは、ほとんどの場合、根管治療によって歯の最終的な救済可能性と、歯の完全性を損なわずに適切な修復物を入れることができるかどうかが決まるからです。 2つ目の理由は、治療が簡単なことです。 クラウンレングスニングを行った場合、治療の性質上、硬組織と軟組織に関与するため、ラバーダムクランプを歯に装着したり、患者さんに長時間頬を開いたりして歯や周囲の構造物にさらなるストレスを与える前に、理想的に治癒するまで最大で10週間ほどかかると言われています。 根管治療が遅れると、歯が完全に破壊され、細菌の侵入や通常の摩耗による歯質の破壊によって、さらなる外傷を引き起こす可能性があります。 また、クラウンレングスニング後に根管治療を行うことで、新しく形成されたSharpey繊維や結合組織の付着が、特にクランプアンカーとして使用する遠位隣接歯がない状況では、ラバーダムクランプによる多大なストレスにさらされる可能性があることも考慮すべき要因の一つである。 このようなストレスは、新しく形成された歯根膜(PDL)や結合組織の損傷をさらに進行させる可能性があります。 (図3)
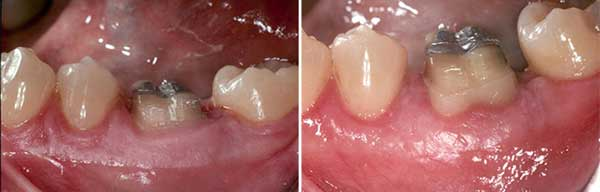
図3
7. なぜ根管治療後何年も続く根尖周囲病理(PAP)があるのか
根尖周囲放射線量(PARL)(図4)によっては根管治療後最大5年続くことがあります。 PARLが長く続く要因として、初期病変の大きさがあり、大きい病変ほど長持ちし、治癒速度も遅くなる傾向があります。 また、病巣の位置も治癒の長期化に寄与すると考えられる要因の一つである。 下顎前歯のような骨の密度が高い部位は、上顎後部のような皮質骨の密度が低い部位に比べ、治癒が遅くなる傾向があります。 患者さんの病歴も、このようなケースで考慮されるべき要因の一つです。 糖尿病の患者さんは、免疫機能が低下しているため、治癒に時間がかかることが研究で分かっています。 また、長引くPAPの中には、骨の瘢痕組織であるものもあります。
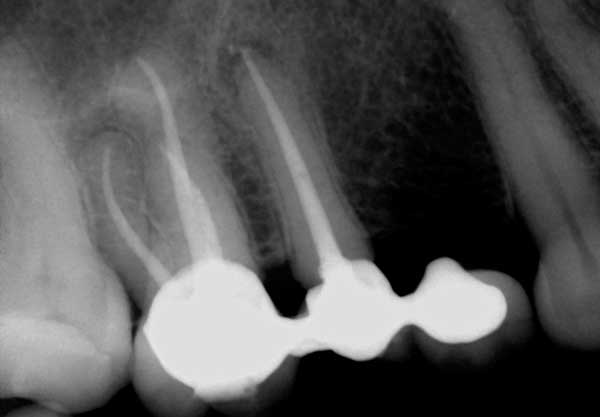
図4
8. アクセス準備はどれほど重要ですか、また適切なアクセス準備にはどんな要素があるのですか。
根管処置全体は一連のステップであって、非常に論理的に順序が決まっているんだ。 すべてのステップがうまくいけば、最終的な結果は、ストレスなく簡単に達成されます。 このプロセスは、適切なアクセス空洞から始まります。 理想的なアクセスは、いくつかの要因に左右されます。 歯髄室の構造に関する臨床家の知識、特殊な構造を持つ症例への対応経験、アクセス前の歯の状態(無傷の歯質の量など)、各管への直線的なアクセス能力、他の歯との位置関係などは、理想的なアクセスを達成するために考慮しなければならない最も重要な要素の一部です
Reference
1. Baumgartner JC, Xia T. Endodontic abscessesに関連する細菌の抗生物質感受性。 J Endod. 2003;29(1):44-47.
This article first appeared in the newsletter, DE’s Breakthrough Clinical with Stacey Simmons, DDS. このような状況下、「震災復興に貢献したい」という想いから、「震災復興支援プロジェクト」を立ち上げました。 彼はボストン大学のゴールドマン歯科医学部から2009年にDMDを取得し、2014年にラトガース大学から歯内療法の専門訓練を受けた。 彼は[email protected]。
 Iman Sadri、DDSは、南カリフォルニアで開業している化粧品歯科医とブロガーです。 彼はニューヨーク大学歯学部から2008年に彼のDDSを受け取った。 彼は、[email protected].
Iman Sadri、DDSは、南カリフォルニアで開業している化粧品歯科医とブロガーです。 彼はニューヨーク大学歯学部から2008年に彼のDDSを受け取った。 彼は、[email protected].
に達することができます。
コメントを残す