Un endodontista risponde a 8 domande dei medici di base sul trattamento del canale radicolare
Il Novembre 3, 2021 da adminQuesto articolo è apparso per la prima volta nella newsletter, DE’s Breakthrough Clinical con Stacey Simmons, DDS. Abbonatevi qui.
Credo che i canali radicolari rimarranno un’opzione valida per ripristinare i denti che hanno una struttura dentale sana, nonostante il paesaggio mutevole delle cure dentali cliniche che cerca di concentrarsi sull’implantologia. Finché ci saranno cure dentali, ci sarà bisogno di un trattamento canalare. A causa dei vincoli di tempo e della complessità di queste procedure, molti medici generici rinviano i loro trattamenti canalari pianificati ai loro colleghi specialisti o portano un endodontista interno nel loro studio. Come l’odontoiatria continua ad evolversi con ottiche e materiali avanzati, così fa il campo dell’endodonzia.
Lettura aggiuntiva |Oops! Disavventure e linee guida di prevenzione per le procedure di endodonzia

Moji Bagheri, DMD
Ho parlato con Moji Bagheri, DMD, un endodontista che pratica nel sud della California, per avere ulteriori informazioni sul dinamico mondo dell’endodonzia e cercare le sue risposte a otto domande che i medici di base fanno sul trattamento del canale radicolare. Ecco i suoi pensieri.
1. Qual è l’antibiotico più comune che prescrive e perché?
La mia prima scelta di antibiotici è l’amoxicillina, cioè se non ci sono controindicazioni, come le allergie (figura 1). A causa del suo ampio spettro, è efficace contro i batteri che invadono il canale radicolare e le infezioni polimicrobiche. Il metronidazolo viene aggiunto al regime se l’amoxicillina è inefficace dopo 48-72 ore. Questa combinazione, basata su studi che sono stati fatti, (1) ha un’efficacia del 99%. In caso di allergia alla penicillina, prescrivo la clindamicina.
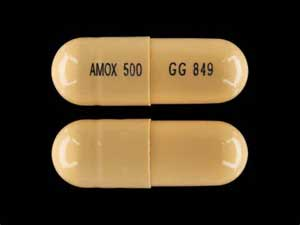
Figura 1
Lettura aggiuntiva | Il mito dei canali radicolari ‘facili’ in endodonzia
2. Quali sono gli analgesici comuni che prescrive dopo l’endodonzia e perché?
Prescrivo i FANS, come l’ibuprofene ad alto dosaggio, dopo tutti i trattamenti canalari e faccio prendere ai pazienti la prima dose di solito prima che l’anestesia svanisca (figura 2). Il razionale è tale che dopo la maggior parte dei trattamenti canalari c’è una moderata quantità di infiammazione presente intorno al dente e nell’osso di supporto e nei tessuti parodontali. Questa infiammazione può essere alleviata bloccando la produzione di mediatori infiammatori responsabili del dolore e dell’infiammazione nel sangue, come la prostaglandina e il trombossano A2, riducendo così l’infiammazione e il dolore nel sito locale. Un altro fattore molto importante e spesso trascurato – e, secondo me, va di pari passo con l’effetto analgesico – è la forza occlusale che viene applicata al dente trattato dopo l’intervento. Eliminando tale pressione occlusale, le strutture di supporto del dente, già infiammate, hanno la possibilità di guarire senza l’interruzione dell’occlusione e, quindi, potenzialmente guariscono più velocemente.

Figura 2
3. Su quali denti fa il maggior numero di canali radicolari e perché pensa che questi siano i più comuni?
Negli ultimi due anni, i canali radicolari più comuni che faccio sono stati i molari superiori e inferiori, specialmente i secondi molari. Penso che ci siano diverse ragioni per questo. La posizione dei denti, essendo molto indietro nelle arcate superiori e inferiori, rende difficile l’accesso ad essi, specialmente i secondi superiori. Questo difficile accesso porta alla difficoltà di negoziare i canali e di eseguire il trattamento canalare. Ci sono situazioni in cui il paziente ha un restauro esistente a copertura totale che lo rende particolarmente difficile, perché i punti di riferimento originali del dente non ci sono più, e l’accesso e la localizzazione dei canali si basano solo sull’anatomia della camera pulpare e sull’esperienza dell’operatore. Il molare inferiore potrebbe essere potenzialmente meno difficile, perché si ha il vantaggio di una visione diretta e di una minore limitazione anatomica per un corretto isolamento. Un’altra ragione per cui il secondo molare è più comunemente trattato è che per tutta la vita del dente, c’è una maggiore possibilità di danneggiarlo a causa della carie e dell’accumulo di placca. Mantenere l’igiene in questa zona è più difficile e richiede più attenzione; quindi, c’è una maggiore possibilità di avere un canale radicolare fatto durante la vita di questo dente. E non dimentichiamoci che i secondi molari sono quelli che mi vengono inviati di più!
4. Lei ha dichiarato prima che il ritiro dei canali radicolari falliti è il trattamento più comune che fa. Perché vede l’endodonzia fallita dai medici di base, specialmente su canali radicolari che sembrano buoni radiograficamente?
Come ho detto prima, penso che l’aspetto più importante del trattamento canalare sia il criterio di selezione del caso da parte del medico. Penso che il medico di base che sceglie di eseguire una procedura dovrebbe essere ben consapevole dei suoi limiti e delle sue competenze, così come di ciò che è meglio per il paziente. Molte delle ragioni per cui vediamo fallimenti nei canali radicolari eseguiti dai medici di base includono:
- Misura e tipo di irrigazione inadeguati.
- Uso inadeguato della diga di gomma e/o scarso isolamento. È essenziale mantenere l’area il più sterile possibile.
- Selezione e uso improprio del materiale e delle tecniche di otturazione. Un materiale come il Thermafil è molto sensibile alla tecnica e, se non utilizzato correttamente, porterebbe certamente al fallimento del canale radicolare. Una volta otturato, può apparire eccellente sulla radiografia con il materiale apparentemente riempito fino all’apice, ma si potrebbe vedere la presenza di una grande radiolucenza periapicale sulla radiografia in un caso fallito, che potrebbe indicare una potenziale perdita o nessun sigillo all’apice.
Lettura aggiuntiva | Approfondimento endodontico: Dove dovrebbe finire il punto di guttaperca per un successo endodontico ottimale? Qual è il tempo medio che trascorre nell’irrigazione dei molari? È lo stesso per i mascellari e i mandibolari?
L’irrigazione è di solito eseguita durante tutto il trattamento dal momento in cui si accede e fino al punto in cui deve avvenire l’otturazione. Un’irrigazione finale viene fatta da uno a tre minuti prima dell’otturazione. Mi piace anche usare l’EDTA (acido etilendiamminotetraacetico) in modo intermittente per eliminare lo smear layer e qualsiasi detrito non organico che si è accumulato come risultato del modellamento e della strumentazione del canale. La quantità di irrigazione che viene usata sia per la parte superiore che per quella inferiore è la stessa per un canale radicolare convenzionale. Nei casi di ritrattamento l’irrigazione è più lunga a causa delle soluzioni aggiuntive utilizzate alla fine prima dell’otturazione.
6. Raccomanda l’allungamento della corona prima o dopo un canale radicolare, e perché?
Secondo me, l’allungamento della corona dovrebbe essere fatto dopo che il trattamento canalare è stato completato. Ci sono diverse ragioni per questo. Una è che, nella maggior parte dei casi, un trattamento canalare determina la recuperabilità finale del dente e se un restauro adeguato può essere posizionato senza compromettere l’integrità del dente. La seconda ragione è la facilità del trattamento. Una volta eseguito l’allungamento della corona, a causa della natura del trattamento e della quantità di coinvolgimento con i tessuti duri e molli, ci vogliono fino a 10 settimane per raggiungere la guarigione ideale prima che qualsiasi stress aggiuntivo – come mettere un morsetto di gomma sul dente o far aprire le guance del paziente per lunghi periodi di tempo – possa essere applicato al dente o alle strutture circostanti. Questo tipo di ritardo nel trattamento canalare di un dente compromesso può potenzialmente portare al fallimento completo del dente e a un ulteriore trauma dovuto all’invasione batterica o alla distruzione della struttura del dente sotto la normale usura. Un altro fattore da considerare è che facendo il trattamento canalare dopo l’allungamento della corona, le fibre di Sharpey appena formate e l’attacco del tessuto connettivo possono subire un’enorme quantità di stress dal morsetto della diga di gomma, specialmente in situazioni in cui non c’è un dente adiacente distale da usare come ancoraggio del morsetto. Questo tipo di stress può portare a ulteriori danni al legamento parodontale (PDL) e ai tessuti connettivi appena formati. (figura 3)
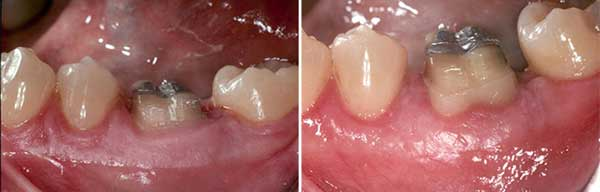
Figura 3
7. Perché alcune patologie periapicali (PAP) durano molti anni dopo il trattamento canalare?
Alcune radiolucenze periapicali (PARL) (figura 4) possono durare fino a cinque anni dopo il trattamento canalare. Un fattore che contribuisce alla presenza prolungata delle PARL è la dimensione della lesione iniziale, per cui le lesioni più grandi tendono a durare più a lungo e a guarire più lentamente. La posizione della lesione è un altro fattore che può contribuire a questa guarigione prolungata. Le lesioni nell’osso più denso, come la mandibola anteriore, tendono a guarire più lentamente delle lesioni nell’osso meno corticale, come la mascella posteriore. La storia medica del paziente è un altro fattore da prendere in considerazione in questi casi. Gli studi dimostrano che i pazienti con diabete, a causa della loro minore funzione del sistema immunitario, possono richiedere più tempo per guarire. Alcuni dei PAP che tendono a durare possono anche essere tessuto cicatriziale nell’osso.
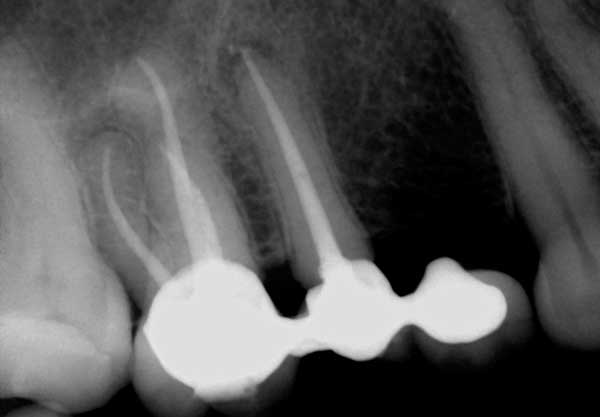
Figura 4
8. Quanto è importante la preparazione dell’accesso, e quale fattore(i) gioca un ruolo in una corretta preparazione dell’accesso?
L’intera procedura del canale radicolare è una serie di passi che si susseguono in un ordine molto logico. Se ogni passo è fatto bene, il risultato finale sarà raggiunto con facilità e senza alcuno stress. Questo processo inizia con una cavità di accesso adeguata. Ottenere un accesso ideale dipende da diversi fattori. La conoscenza del clinico dell’anatomia della camera pulpare, la sua esperienza nel trattare casi con anatomie insolite, la condizione del dente prima dell’accesso (come la quantità di struttura dentale intatta), la capacità di ottenere una linea retta di accesso ad ogni canale, e la posizione del dente in relazione ad altri denti sono alcuni dei fattori più importanti che si devono considerare per ottenere un accesso ideale.
Riferimento
1. Baumgartner JC, Xia T. Suscettibilità antibiotica dei batteri associati agli ascessi endodontici. J Endod. 2003;29(1):44-47.
Questo articolo è apparso per la prima volta nella newsletter, DE’s Breakthrough Clinical con Stacey Simmons, DDS. Iscriviti qui.
Moji Bagheri, DMD, è un endodontista che esercita a Orange County, California. Ha ricevuto il suo DMD nel 2009 dalla Goldman School of Dental Medicine della Boston University e la sua formazione specialistica in endodonzia dalla Rutgers University nel 2014. Può essere contattato all’indirizzo [email protected].
 Iman Sadri, DDS, è un dentista cosmetico e blogger che pratica nel sud della California. Ha ricevuto il suo DDS nel 2008 dal New York University College of Dentistry. Può essere raggiunto a [email protected].
Iman Sadri, DDS, è un dentista cosmetico e blogger che pratica nel sud della California. Ha ricevuto il suo DDS nel 2008 dal New York University College of Dentistry. Può essere raggiunto a [email protected].
.
Lascia un commento