Riparazione laparoscopica di ernie paraesofagee giganti
Il Dicembre 19, 2021 da adminPassi operativi
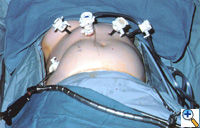
Figura 2: Posizionamento laparoscopico dei port-site per la riparazione dell’ernia paraesofagea gigante.
Il paziente è posizionato supino sul tavolo operatorio, e il chirurgo lavora dal lato destro con l’assistente a sinistra. Quattro porte laparoscopiche da 5 mm e una da 10 mm (Versaport, United States Surgical Corporation (USSC); Norwalk, CT) sono posizionate nell’addome superiore (Figura 2). Il segmento laterale sinistro del fegato è retratto anteriormente con un divaricatore flessibile da 5 mm (Snowden Pencer, Genzyme; Tucker, GA) e fissato ad un dispositivo di tenuta fissa (Mediflex; Islanda, NY).
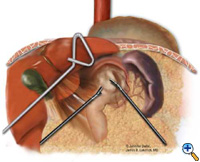
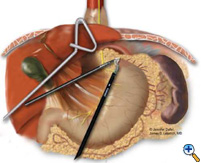
Dopo aver esposto lo iato, l’ernia dello stomaco è ridotto in addome utilizzando pinze atraumatiche (Snowden Pencer) in un modo “mano a mano” (Figura 3). La dissezione viene iniziata dividendo il legamento gastroepatico ed esponendo il crociato destro del diaframma utilizzando le cesoie ad ultrasuoni (USSC) o il bisturi armonico (Ethicon; Cincinnati, OH). Successivamente, il legamento gastrosplenico viene diviso insieme agli attacchi posteriori al fondo. La dissezione continua per esporre la giunzione della crura destra e sinistra nello spazio retroesofageo. Il sacco dell’ernia e il cuscinetto di grasso gastroesofageo vengono sezionati con attenzione, spostando il nervo vago anteriore a destra dell’esofago con il cuscinetto di grasso (Figura 4). Una combinazione di dissezione affilata con le cesoie ad ultrasuoni e di dissezione smussata con le pinze viene utilizzata per rimuovere completamente il sacco dell’ernia dal mediastino e dall’area della riparazione diaframmatica o della fundoplicatio. L’intero sacco dovrebbe essere rimosso dalla cavità dell’ernia, parti del sacco possono essere lasciate in prossimità dei nervi vaghi per evitare lesioni. L’esofago distale viene quindi mobilizzato superiormente per determinare se è presente un accorciamento esofageo.
 |
 |
 |
| Figura 3: Riduzione laparoscopica “mano a mano” dello stomaco intratoracico. | Figura 4: dissezione del cuscinetto di grasso gastroesofageo anteriore. | Figura 5: Posizionamento dell’incudine per la cucitrice EEA. |
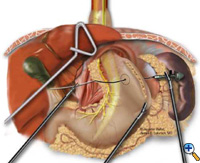
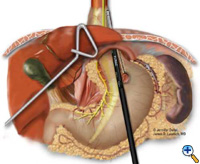
Se la giunzione esofagogastrica non rimane sotto lo iato diaframmatico con un segmento adeguato e privo di tensione di esofago intra-addominale, viene aggiunta una gastroplastica di Collis prima della fundoplicazione. Una bougie esofagea di Maloney viene posizionata transoralmente dal team chirurgico attraverso la giunzione gastroesofagea lungo la curva minore. Di solito usiamo una bougie da 50 French. Un grande ago affusolato collegato a una sutura Vicryl #2 viene raddrizzato e legato alla punta dell’incudine della cucitrice EEA da 21 mm (USSC), e l’ago viene fatto passare attraverso lo stomaco da posteriore ad anteriore adiacente alla bougie (Figura 5) circa 4-5 cm distalmente al livello della giunzione gastroesofagea. L’incudine viene poi tirata delicatamente attraverso le pareti posteriori e anteriori dello stomaco adiacente al bougie. L’applicazione giudiziosa dell’elettrocauterizzazione facilita il passaggio della punta dell’incudine. La cucitrice EEA viene quindi inserita nell’addome, unita all’incudine, e quindi cotta. La cucitrice EEA cotta crea un difetto circolare nella parete dello stomaco che permette il completamento del segmento di gastroplastica con la cucitrice endo-GIA. La endo-GIA II (USSC) viene sparata in direzione craniale, comodamente contro la bougie, per creare almeno 4 cm di neoesofago intra-addominale senza tensione (Figura 6).
 |
 |
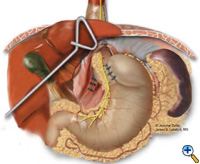 |
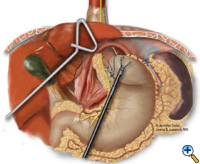
| Figura 6: Creazione di neoesofago con cucitrice Endo-GIA. | Figura 7: Sutura di 360 gradi intorno al segmento di Collis. | Figura 8: Riparazione crurale completata e fundoplicazione Collis-Nissen. |
L’esofago o neoesofago è avvolto con il fondo gastrico mobilizzato in una fundoplicazione Nissen floscia di 2-3 cm sopra una bougie. In genere, si usano 3 suture interrotte (2-0 Surgidac, Endostitch, USSC) per la fundoplicazione (Figura 7). Il bougie viene quindi rimosso e viene inserito un tubo nasogastrico. Le crura vengono ravvicinate posteriormente con sutura in poliestere intrecciata 0 interrotta (Surgidac, USSC) sempre utilizzando il dispositivo Endostitch (USSC) (Figura 8). Nella maggior parte dei casi le crura sono approssimate principalmente senza tensione eccessiva. In casi insoliti di un difetto eccessivamente grande, viene utilizzata una toppa di Gore-Tex (W.L. Gore; Flagstaff, AZ) per rinforzare la chiusura.
Il tubo nasogastrico viene rimosso il primo giorno postoperatorio e si ottiene una deglutizione con bario per valutare la riparazione ed escludere una perdita. Se non viene riscontrata alcuna perdita, allora i liquidi chiari vengono iniziati quel giorno, e il paziente viene dimesso a casa il secondo giorno postoperatorio. La dieta viene portata a casa ad una dieta regolare nelle 3 settimane successive. Tutti i pazienti sono visti in follow-up a 1 mese con un’altra deglutizione con bario.
Lascia un commento