Killing Cancer Through the Immune System
Il Novembre 20, 2021 da admin
E se il corpo potesse guarire da solo anche i tumori più aggressivi e mortali?
Nel giro di pochi anni, l’idea è passata da nozione New Age a realtà medica. I ricercatori stanno studiando il potenziale dell’immunoterapia di essere una soluzione potente, efficace e duratura per uccidere il cancro.
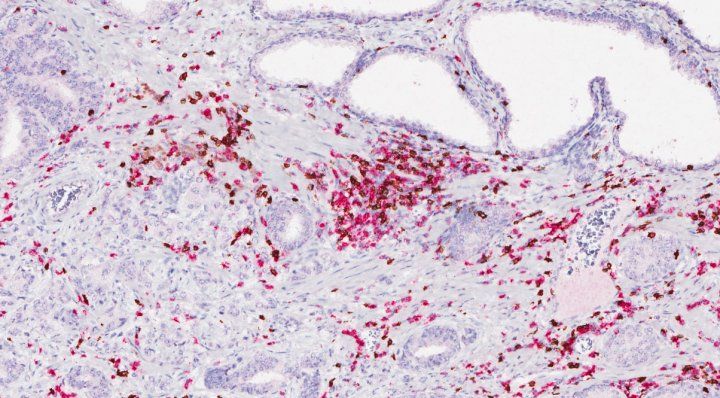
Le cellule T (colorate in rosa e marrone), che sono usate dal sistema immunitario per combattere le malattie, mostrano un aumento vicino alle cellule del cancro alla prostata dopo un trattamento immunoterapico. Image credit: Fong lab/UCSF
Una delle caratteristiche confondenti del cancro è stata a lungo che la pattuglia solitamente attiva del corpo contro i virus tende a lasciare le cellule cancerose mortali da sole a marcire, mutare e diffondersi.
Il sistema immunitario ha questo punto cieco per progettazione – un sistema immunitario che ha la capacità di attaccare se stesso porta a malattie autoimmuni, così come protezione, esso scherma il proprio tessuto.
Per decenni, gli scienziati hanno supposto che il cancro fosse oltre la portata delle difese naturali del corpo. Ma dopo decenni di scetticismo sul fatto che il sistema immunitario potesse essere addestrato a sradicare ed eliminare queste cellule maligne, una nuova generazione di farmaci sta dimostrando il contrario.
Il trattamento consiste nell’infondere anticorpi che potenziano il sistema immunitario per riconoscere le cellule cancerose e attaccarle. Inoltre, poiché il sistema immunitario ha una memoria incorporata, continua ad attaccare le cellule cancerose, quindi la risposta può essere più duratura e più completa.
Il trucco è che questo trattamento non funziona per tutti, e i ricercatori non capiscono ancora perché. Ma quando funziona, i risultati sono stati particolarmente impressionanti.
“Anche se c’è una storia di 30 anni di persone e istituzioni che cercano di sviluppare approcci di immunoterapia al cancro, è stato solo negli ultimi 10 anni che abbiamo sfondato e siamo stati in grado di influenzare il cancro utilizzando l’immunoterapia”, ha detto Jeffrey Bluestone, PhD, vice cancelliere esecutivo e rettore della UC San Francisco.
“Penso che siamo ad un punto di inflessione con l’immunoterapia”, ha aggiunto. “Sarà rivoluzionaria e avrà un impatto su come ci avviciniamo al cancro per gli anni a venire.”
L’ultima speranza
Ha avuto tre interventi in rapida successione nella sua città natale di Grand Junction, Colo, che hanno rimosso i tumori dalla sua testa ma non hanno impedito che tornassero e si diffondessero rapidamente al collo e ai linfonodi.

Patricia Hollowell trascorre del tempo con sua figlia Teri e suo nipote Cody. Foto di Cindy Chew
Il giorno in cui è tornata a casa dall’ospedale dopo il terzo intervento nel giugno di quell’anno, suo marito ha avuto un grave ictus ed è morto una settimana dopo.
“È stata un’estate infernale, era come se tutto fosse finito”, ha ricordato. “Quando mio marito è morto e il mio cancro è tornato, era come se il mondo fosse finito, il mio mondo era finito. Era solo una completa devastazione.”
Questo non era il primo incontro della Hollowell con il cancro, essendo sopravvissuta al cancro al seno e al colon 30 anni fa. Questa volta, dopo gli interventi falliti e con il suo cancro che si diffondeva rapidamente, ha pensato che la sua fortuna si sarebbe esaurita.
I suoi medici hanno suggerito che la sua unica speranza potrebbe essere quella di partecipare a una sperimentazione clinica che coinvolge nuovi farmaci immunoterapici per il cancro.
Hollowell si è trasferita a San Rafael, in California, per stare con sua figlia ed è stata accettata in una sperimentazione presso la UCSF sotto la direzione di Adil Daud, MD, direttore della ricerca clinica sul melanoma presso l’UCSF Helen Diller Comprehensive Cancer Center. Ha iniziato una flebo bisettimanale di un anticorpo che mira a un inibitore immunitario chiamato PD-1 nel giugno 2013.
“Entro un mese, i miei medici potevano vedere la differenza, e ora sono senza tumore”, ha detto. “Per me è stato un miracolo assoluto”

Patricia Hollowell si fa abbracciare da suo nipote Cody, 3 anni, a casa di sua figlia a San Rafael, California. Foto di Cindy Chew
Daud ha detto che l’uso dell’anticorpo PD-1 è stato “un cambio di gioco per la terapia del melanoma”. Solo pochi anni fa, circa il 10 per cento dei suoi pazienti vedeva i loro tumori ridursi con il trattamento di immunoterapia; oggi il tasso di risposta è migliorato al 30-50 per cento. Questo rispetto al trattamento chemioterapico, che ha un tasso di risposta del 10 per cento e può essere una soluzione di breve durata.
L’immunoterapia “non è una cosa sicura anche ora, ma una risposta positiva sta diventando molto più probabile con PD-1”, ha detto Daud. “Speriamo che diventi un blocco di costruzione, e noi lo aggiungeremo e andremo oltre un tasso di risposta del 50 per cento nei prossimi anni.”
Per Hollowell, i viaggi bimensili alla UCSF per il trattamento potrebbero presto finire se la sua PET alla fine di febbraio non mostrerà alcun tumore presente.
“Mi sento davvero bene”, ha detto. “L’unica cosa negativa è che sono un po’ stanca, quindi mi riposo durante il giorno, ma la parte buona è che sono viva”.
Trattare il paziente invece della malattia
“Per molto tempo, la gente non credeva che questo fosse possibile”, ha detto Lawrence Fong, MD, professore associato di medicina alla UCSF e uno dei principali ricercatori dell’Università nell’uso in espansione dell’immunoterapia.

Lawrence Fong, MD, e Jera Lewis, una ricercatrice associata nel laboratorio di Fong, tirano campioni di pazienti crioconservati conservati in un serbatoio di azoto liquido per valutare le risposte immunitarie. Foto di Susan Merrell
“Ora possiamo trattare il cancro trattando il paziente invece della malattia”, ha detto. “Questo è il più grande cambiamento. Possiamo trattare il cancro senza fornire la chemioterapia o le radiazioni per uccidere il cancro o eseguire la chirurgia per sbarazzarsi del tumore.”
Ricercatori alla UCSF e altrove hanno identificato i recettori cellulari, come CTLA-4 e PD-1, che agiscono come un freno sul sistema immunitario, limitando la sua risposta.
Con l’uso di anticorpi per inibire questi recettori di blocco, permettendo un sistema immunitario più attivo e vigile, i medici hanno visto risposte eccezionali in pazienti con melanoma metastatico e cancro ai polmoni, entrambi i quali sono quasi sempre fatali con i trattamenti convenzionali. L’immunoterapia ha avuto successo anche nei tumori della vescica, della prostata, dei reni e del midollo osseo.
“Questa era un’idea radicale: che il corpo possiede già la capacità di sconfiggere il cancro, e che il ruolo della medicina era quello di trovare un modo per consentire al corpo di svolgere il lavoro di guarigione di cui è naturalmente capace”, ha detto Fong. “Tutti credevamo che potesse funzionare, ma pochi avrebbero previsto il cambiamento di 180 gradi che abbiamo visto negli ultimi due anni.”

Fong e Yafei Hou, MD, PhD, uno specialista del Fong Lab, discutono su quali pazienti trattati hanno intenzione di valutare le risposte immunitarie. Foto di Susan Merrell
Da quando James Allison, PhD, ha sviluppato il primo farmaco che ha aumentato la sopravvivenza dei pazienti con melanoma metastatico mentre era alla UC Berkeley – un anticorpo contro CTLA-4 chiamato ipilimumab che è stato approvato dalla U.S. Food and Drug Administration nel 2011 – è stato come se una porta si fosse aperta.
A dicembre, Allison – ora presidente del dipartimento di immunologia dell’Università del Texas MD Anderson Cancer Center – ha vinto uno dei Breakthrough Prize 2014 in Life Sciences per la sua scoperta rivoluzionaria. Max Krummel, PhD, che ha co-sviluppato ipilimumab mentre era studente laureato nel laboratorio di Allison, è ora professore di patologia alla UCSF.
Infatti, il trattamento è stato un argomento caldo alle recenti conferenze sul cancro e tutte le migliori aziende farmaceutiche stanno sviluppando programmi di farmaci immunoterapici. La rivista Science ha dichiarato l’immunoterapia la sua migliore scoperta del 2013.
Il laboratorio UCSF di Bluestone è stato il primo a dimostrare che CTLA-4 può spegnere l’attacco delle cellule T del sistema immunitario quando si studia la sua applicazione ai trapianti di organi e alle malattie autoimmuni, una scoperta che ha contribuito ad aprire la strada all’applicazione di Allison al cancro.
Ha sottolineato il ruolo continuo dell’Università nello spingere il campo in avanti, compreso il recente lavoro nella terapia cellulare, che utilizza cellule staminali prelevate da un paziente, corregge la mutazione del gene che causa la malattia e restituisce le cellule “corrette geneticamente” al paziente per la terapia.
Questo lavoro fa parte dell’impegno dell’UCSF per la medicina di precisione, che mira a sfruttare la ricchezza dei dati genomici, clinici e ambientali dei pazienti per sviluppare terapie più efficaci e persino preventive per le malattie umane.
“È stato un cambiamento del mare che è stato trasformazionale”, ha detto Bluestone, “non solo dal punto di vista del paziente, ma anche per la nostra comprensione del rapporto tra il cancro e il sistema immunitario e come trattare la malattia.”
Le domande senza risposta dell’immunoterapia
Per tutto il suo successo e la sua promessa, i ricercatori sono ancora perplessi sul perché l’immunoterapia funziona per alcuni pazienti affetti da cancro, ma non per altri.
“Abbiamo pazienti immunoterapici che vivono a lungo, e ora possiamo iniziare a capire perché”, ha aggiunto. “
Nel laboratorio di Fong, dove spesso lavora con Eric Small, MD, vice direttore dell’UCSF Helen Diller Family Comprehensive Cancer Center, il suo team sta studiando l’attività del sistema immunitario nei pazienti con cancro alla prostata, cercando di determinare in quali casi la risposta immunitaria è attivata e se le cellule T attaccano il cancro e perché.
Una delle strade più promettenti è quella di combinare trattamenti di immunoterapia. Il laboratorio di Fong sta ora lavorando su diversi studi riguardanti i farmaci immunoterapici, tra cui un trial di combinazione di sipueleucel-T e ipilimumab, che dovrebbe continuare per i prossimi due anni.
Per molti tumori aggressivi, all’ultimo stadio, l’immunoterapia non sostituirà i trattamenti tradizionali del cancro come la chemioterapia, le radiazioni e la chirurgia, ma può essere un approccio complementare, ha detto Lewis Lanier, PhD, presidente del dipartimento di microbiologia e immunologia dell’UCSF che collabora con Fong allo studio di come il cancro colpisce le risposte naturali del sistema immunitario.

Robert Bruce incontra Adil Daud, MD, all’UCSF Medical Center per discutere i progressi dei suoi trattamenti di immunoterapia come parte della sperimentazione clinica dell’anticorpo PD-1 di Daud. Foto di Cindy Chew
“La chemioterapia può ridurre i tumori del 95%, ma se rimane una sola cellula, questa può tornare. Così si può usare per guadagnare tempo, per ridurre davvero il tumore se è molto avanzato, e poi usare i farmaci immunitari”, ha detto Lanier.
Quando Robert Bruce, di El Dorado Hills, California, è stato diagnosticato nel marzo 2011 con un melanoma al IV stadio, aveva già tumori sui polmoni, costole e linfonodi.
Bruce ha detto che il suo cancro non era un caso in cui il suo corpo lo tradiva, ma in realtà il contrario: “Ho tradito il mio stesso corpo.”
“Ero una personalità di tipo A, sempre stressato, e lo stress – come tutti sappiamo ora – è uno dei più grandi inibitori di un sistema immunitario sano,” ha detto. “E sono sempre stato uno che esce al sole e si abbronza. Mia figlia direbbe, ‘Papà, metti la protezione solare’, e io direi, ‘No, è solo il cancro della pelle. Se succede qualcosa, possono semplicemente tagliarla”. Ero un idiota.”
Quando sua moglie notò un brutto neo sulla schiena e lo convinse a mostrarlo al suo medico, il cancro aveva metastatizzato in tutto il corpo.
Bruce sopportò un brutale ciclo di biochemioterapia, una combinazione di chemioterapia tradizionale con immunoterapia. Il trattamento non sembrava fare la differenza, e la prognosi per la maggior parte dei pazienti al IV stadio è di sei-nove mesi.

Adil Daud, MD. Foto di Cindy Chew
Ha iniziato a leggere di una nuova generazione di promettenti farmaci per la risposta immunitaria ed è stato accettato per la sperimentazione dell’anticorpo PD-1 di Daud alla UCSF.
“A otto settimane, ho avuto la mia prima scansione, e ha mostrato una riduzione del 20-30 per cento del mio carico tumorale”, ha detto Bruce. “Dopo quasi un anno di brutte, brutte cose senza mai buone notizie, tutto ad un tratto, si stavano riducendo.”
I suoi muscoli e le ossa fanno male per il trattamento, ma rispetto alla debilitante biochemioterapia, Bruce ha detto, “questo è stato un gioco da ragazzi.”
Ogni due settimane guarda i suoi tumori diminuire, e ora sono praticamente inesistenti. “Ho 60 anni, e stavo già pensando a quello che mi sarei perso – i nipoti, tutto quel genere di cose.
“Ho pregato per questo, e inizialmente non era solo per una cura, ma ho chiesto pace e speranza. Quello che ogni malato di cancro chiede è proprio quella speranza, che se questo farmaco non funziona, forse mi terrà qui abbastanza a lungo per trovare il prossimo farmaco che lo farà.
Lascia un commento