Gestione contemporanea della rottura miocardica post-MI
Il Dicembre 23, 2021 da adminIntroduzione
La rottura miocardica è comunemente ritenuta una rara complicazione dopo un infarto miocardico acuto (MI), anche se si verifica più frequentemente di quanto molti potrebbero aspettarsi. Senza un’autopsia o prove di imaging, la morte cardiaca improvvisa al momento del MI acuto può essere facilmente attribuita a una varietà di eziologie come la morte muscolare, aritmia intrattabile, blocco cardiaco o embolia polmonare, con la diagnosi di rottura spesso dimenticata. Le terapie moderne hanno probabilmente ridotto il verificarsi di questa complicazione, ma non hanno eliminato completamente il problema. L’utilizzo della tecnologia di imaging o il trasferimento rapido al laboratorio di cateterizzazione cardiaca offre l’opportunità di catturare i pazienti con rottura imminente e potenzialmente intervenire prima che si verifichi la rottura franca e la morte.
Incidenza e prevalenza della rottura
Uno studio retrospettivo condotto da Hutchins et al.1 ha scoperto che su 153 casi (41 donne e 112 uomini) di morte improvvisa con MI acuto giudicati da un medico legale, la rottura miocardica era presente in 47 (30,7%) pazienti, di cui 35 pazienti non avevano problemi medici precedenti. Nessuno dei 47 pazienti aveva sintomi che corrispondevano a malattia coronarica prima della presentazione, anche se quelli precedentemente valutati da cateterismo cardiaco ha mostrato prove di malattia multivasale. In questa coorte di pazienti, le donne avevano circa il 60% di possibilità di rottura miocardica, mentre gli uomini avevano il 20% di possibilità. L’età è risultata essere un fattore significativo e dipendente per la rottura miocardica. Il sito più comune di rottura del miocardio era la parete anteriore (45%, n = 21), seguita dalla parete posteriore (38%, n = 18), parete laterale (9%, n = 4), apice (6%, n = 3), e, raramente, all’interno del ventricolo destro (2%, n = 1).1 Nel complesso, questo studio suggerisce che quando si considerano sia i decessi precedenti che quelli successivi all’ospedalizzazione, la rottura miocardica è presente in una percentuale significativa di pazienti con morte precoce e improvvisa nell’impostazione del MI acuto.
Negli ultimi due decenni, l’incidenza della rottura della parete libera sembra essere in calo. In un singolo centro, studio longitudinale,2 l’incidenza complessiva della rottura della parete libera era circa il 4%. Quando i dati sono stati stratificati in blocchi di 5 anni tra il 1977 e il 2006, l’incidenza della rottura è diminuita da >4% durante il 1977-1982 a <2% durante il 2001-2006. Il declino è associato sia a una progressiva diminuzione del tasso complessivo di morte (94-75%) da rottura, aumento progressivo nell’uso di terapie di riperfusione, migliore controllo della pressione sanguigna e uso di beta-bloccanti, inibitori dell’enzima di conversione dell’angiotensina e aspirina.2
Tempistica e rischio di rottura
La presentazione iniziale del MI acuto corrisponde al verificarsi delle rotture acute, ma la rottura miocardica può avvenire più tardi dopo l’infarto acuto. Lo studio VALIANT (Valsartan in Acute Myocardial Infarction),3 che ha randomizzato 14.703 pazienti con insufficienza cardiaca congestizia clinica o frazione di eiezione ridotta di <40% entro 10 giorni da un MI acuto, fornisce alcune informazioni sui tempi di morte per rottura più tardiva dopo l’infarto.4 In un follow-up mediano di 25 mesi, ci sono stati 2.878 morti, di cui erano disponibili rapporti autoptici per 398 pazienti. La causa della morte è stata divisa in non cardiovascolare o cardiovascolare, che è stato ulteriormente classificato in morte cardiaca improvvisa (se si è verificato inaspettatamente in un paziente altrimenti stabile) o la morte a causa di MI, insufficienza cardiaca, ictus, o altre cause cardiovascolari. La morte cardiaca improvvisa si è verificata in 98 pazienti, di cui il 40% a causa di un MI fatale o di una rottura miocardica. I tassi di recidiva di MI o rottura miocardica tendevano a verificarsi all’inizio del periodo post-MI, soprattutto entro il primo mese, e sono diminuiti con il tempo.4
Nel tentativo di trovare i pazienti che si presentano con MI con sopraslivellamento del segmento ST (STEMI) trattati con intervento coronarico percutaneo primario che erano a maggior rischio di rottura miocardica, Rencuzogullari et al.4 hanno valutato la relazione tra la rottura miocardica e il SYNTAX Score (SS) e SYNTAX Score II (SSII) di un paziente. Hanno notato che su 1.663 pazienti che si sono presentati con STEMI, 33 sono stati complicati dalla rottura miocardica (1,98%). Questi 33 pazienti sono risultati avere SS e SSII significativamente più alti rispetto a quelli senza rottura miocardica. Man mano che il terzile SSII aumentava, aumentava anche il rischio del paziente di soffrire di una rottura miocardica. Pertanto, i pazienti con STEMI ed elevati SS e SSII possono rappresentare un gruppo di pazienti per i quali la consapevolezza del potenziale di rottura può consentire una diagnosi precoce e forse la prevenzione di un esito fatale.
Fattori di rischio per la rottura miocardica e i successivi esiti
Con l’evoluzione del mondo del trattamento medico, la probabilità di soccombere a una rottura miocardica è diminuita negli ultimi 35 anni. Tuttavia, ci sono ancora importanti fattori di rischio da considerare, tra cui un primo MI con assenza di flusso collaterale, infarto anteriore o laterale, dimensioni dell’infarto, sesso femminile, età superiore ai 70 anni, elevazioni ST persistenti, ipertensione persistente e dolore toracico ricorrente o persistente con evidenza di estensione dell’infarto.2,6-9 Ulteriori studi hanno identificato i pazienti a rischio se i pazienti sono anche più giovani in età o hanno una presentazione ritardata, dimensioni inferiori dell’infarto, o riperfusione non riuscita. Inoltre, un aumento della mortalità è stato osservato tra i pazienti con necessità di supporto inotropo, arresto cardiaco o rianimazione cardiopolmonare al momento della presentazione, richiesta di ossigenazione extracorporea a membrana, riperfusione non riuscita e tecnica chirurgica di riparazione della rottura miocardica.10
Se i pazienti hanno ricevuto un intervento coronarico percutaneo primario, tendevano ad avere esiti migliori, suggerendo che l’entità del salvataggio miocardico può essere un fattore protettivo.6,7 Nel corso del tempo, c’è stata anche una riduzione significativa del tasso di mortalità in ospedale dopo la rottura del miocardio e un aumento del tasso di interventi chirurgici di emergenza eseguiti per i pazienti affetti da rottura del miocardio.6 I dati di Formica et al. suggeriscono che i pazienti affetti da rottura del miocardio che sono stati sottoposti a chirurgia d’urgenza ad alto rischio tendono ad aumentare la sopravvivenza al momento della rottura del miocardio e nel lungo periodo, su un follow-up di 10 anni.10
Presentazione della rottura del miocardio
I pazienti con rottura imminente spesso lamentano un dolore al petto in presenza di cambiamenti non specifici dell’elettrocardiogramma. Possono sviluppare sintomi simili al tamponamento e/o presentare uno shock, che può infine portare all’arresto cardiaco.2,3,6 La rottura miocardica non è probabilmente così rara come si credeva una volta, ma rimane non diagnosticata perché le autopsie vengono eseguite raramente. Poiché i sintomi presentati possono sovrapporsi ad altre diagnosi o sono di natura aspecifica, la diagnosi di rottura può essere mancata a meno che non sia considerata nella differenziale.
Diagnosi di rottura miocardica
Le risorse per aiutare a fare la diagnosi appropriata includono ventricolografia sinistra durante il cateterismo cardiaco, che fornisce la visualizzazione di extravasazione di contrasto nel miocardio (Figura 1). Inoltre, l’ecocardiografia transtoracica standard può occasionalmente dimostrare un ematoma intramiocardico (Figura 2). Questo insieme a un versamento e a caratteristiche coerenti con il tamponamento (compreso il collasso della camera, la vena cava inferiore dilatata e le variazioni respiratorie degli afflussi valvolari mediante analisi Doppler) suggerisce la rottura del miocardio.11 L’uso dell’ecocardiografia con contrasto può anche aiutare nella diagnosi.12 Se il paziente rimane stabile, si può ottenere una TC che può dimostrare la presenza di fuoriuscite o stravasi di contrasto nel miocardio (Figura 3), consentendo una facile visualizzazione del sito di rottura.
Figura 1: Stravaso di contrasto (outpouching lungo l’apice inferiore) nel miocardio durante la ventriculografia sinistra
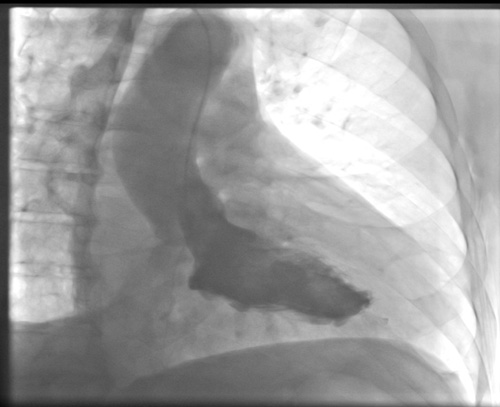
Figura 2: Ventricolo destro collassato con evidenza di moderato versamento pericardico ed ematoma intrapericardico
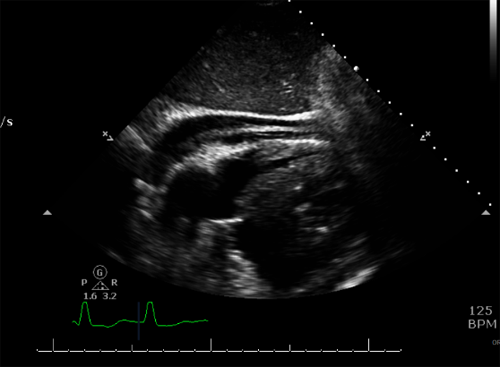
Figura 3: Difetto lungo la parete laterale del ventricolo medio sinistro con fuoriuscita di contrasto

La risonanza magnetica cardiaca (CMR) ha anche aiutato nella diagnosi di rottura miocardica imminente. Un piccolo studio retrospettivo ha cercato di trovare i pazienti a rischio di rottura.13 Ha confrontato la presentazione clinica, le caratteristiche angiografiche e la CMR di 9 pazienti con rottura imminente, 29 pazienti con versamento pericardico da moderato a grave e un gruppo di controllo di 38 pazienti con evidenza di necrosi transmurale senza evidenza di rottura imminente o versamento, abbinati per età, sesso e anno di ammissione.13 I pazienti con rottura imminente e i pazienti con effusioni tendevano ad avere un ritardo nella presentazione rispetto al gruppo di controllo, e quelli con rottura imminente mostravano una maggiore frequenza di necrosi transmurale lungo le pareti inferiori o inferolaterali.13 Inoltre, i pazienti con rottura imminente avevano anche una maggiore frequenza di ematoma/trombo intramurale e ostruzione microvascolare rispetto ai pazienti senza effusione o ai pazienti di controllo, come rilevato dalla CMR.13
Gestione della rottura miocardica
La sopravvivenza del paziente dipende dal rapido riconoscimento di una rottura miocardica e dalla fornitura di una terapia immediata. Se sono necessarie ulteriori informazioni, un ecocardiogramma transtoracico può essere utile per fare questa rapida diagnosi. La terapia medica con fluidi, inotropi e vasopressori mirati alla stabilizzazione emodinamica può aiutare alla presentazione iniziale. Fornire supporto meccanico, come con il posizionamento di ossigenazione a membrana extracorporea, pompa a palloncino intra-aortica, o altri dispositivi di supporto può anche fornire supporto emodinamico iniziale fino a quando un chirurgo cardiotoracico è disponibile. La gestione chirurgica include il posizionamento di un cerotto pericardico con colla biologica o suture epicardiche, fornendo stabilità. Inoltre, il chirurgo può scegliere di eseguire un’infartectomia con posizionamento del cerotto e ricostruzione della parete ventricolare, consentendo la rimozione di un’area indebolita del miocardio per prevenire ulteriori complicazioni.6,14,15
Conclusione
Fare la diagnosi di rottura miocardica e farla tempestivamente è estremamente importante quando si tratta di esiti così devastanti. Questa diagnosi dovrebbe entrare nella mente di tutti i medici quando i pazienti si presentano dopo un MI acuto. Con un maggiore riconoscimento, un intervento chirurgico urgente e la stabilizzazione di questi pazienti, la sopravvivenza è possibile.
- Hutchins KD, Skurnick J, Lavenhar M, Natarajan GA. Rottura cardiaca nell’infarto miocardico acuto: una rivalutazione. Am J Forensic Med Pathol 2002;23:78-82.
- Becker RC, Hochman JS, Cannon CP, et al. Rottura cardiaca fatale tra i pazienti trattati con agenti trombolitici e antagonisti della trombina aggiuntiva: osservazioni dal Thrombolysis and Thrombin Inhibition in Myocardial Infarction 9 Study. J Am Coll Cardiol 1999;33:479-87.
- Pouleur AC, Barkoudah E, Uno H, et al. Patogenesi della morte improvvisa inaspettata in uno studio clinico di pazienti con infarto miocardico e disfunzione ventricolare sinistra, insufficienza cardiaca o entrambi. Circolazione 2010;122:597-602.
- Pfeffer MA, McMurray JJ, Velazquez EJ, et al. Valsartan, captopril, o entrambi in infarto miocardico complicato da insufficienza cardiaca, disfunzione ventricolare sinistra, o entrambi. N Engl J Med 2003;349:1893-906.
- Rencuzogullari I, Çağdaş M, Karabağ Y, et al. Association of the SYNTAX Score II with cardiac rupture in patients with ST-segment elevation myocardial infarction undergoing a primary percutaneous coronary intervention. Coron Artery Dis 2018;29:97-103.
- Honda S, Asaumi Y, Yamane T, et al. Trends in the clinical and pathological characteristics of cardiac rupture in patients with acute myocardial infarction over 35 years. J Am Heart Assoc 2014;3:e000984.
- Pohjola-Sintonen S, Muller JE, Stone PH, et al. Rottura del setto ventricolare e della parete libera che complica l’infarto miocardico acuto: esperienza nel Multicenter Investigation of Limitation of Infarct Size. Am Heart J 1989;117:809-18.
- Mann JM, Roberts WC. Rottura della parete libera ventricolare sinistra durante l’infarto miocardico acuto: analisi di 138 pazienti necroscopici e confronto con 50 pazienti necroscopici con infarto miocardico acuto senza rottura. Am J Cardiol 1988;62:847-59.
- Moreno R, López-Sendón J, García E, et al. L’angioplastica primaria riduce il rischio di rottura della parete libera ventricolare sinistra rispetto alla trombolisi in pazienti con infarto miocardico acuto. J Am Coll Cardiol 2002;39:598-603.
- Formica F, Mariani S, Singh G, et al. Rottura della parete libera del ventricolo sinistro dopo l’infarto: un’esperienza di 17 anni in un solo centro. Eur J Cardiothorac Surg 2017;53:150-6.
- Pérez-Casares A, Cesar S, Brunet-Garcia L, Sanchez-de-Toledo J. Echocardiographic Evaluation of Pericardial Effusion and Cardiac Tamponade. Front Pediatr 2017;5:79.
- Okabe T, Julien HM, Kaliyadan AG, Siu H, Marhefka GD. Riconoscimento tempestivo della rottura della parete libera del ventricolo sinistro aiutato dall’uso dell’ecocardiografia con contrasto. Tex Heart Inst J 2015;42:474-8.
- Pineda V, Figueras J, Moral S, et al. Confronto delle caratteristiche cliniche e di risonanza magnetica cardiaca distintive tra i pazienti con infarto miocardico di elevazione ST con rottura miocardica incompleta e quelli con effusione pericardica da moderata a grave. Eur Heart J Acute Cardiovasc Care 2017;Jul 1:.
- López-Sendón J, González A, López de Sá E, et al. Diagnosi di rottura subacuta della parete ventricolare dopo infarto miocardico acuto: sensibilità e specificità dei criteri clinici, emodinamici ed ecocardiografici. J Am Coll Cardiol 1992;19:1145-53.
- Amir O, Smith R, Nishikawa A, Gregoric ID, Smart FW. Rottura della parete libera del ventricolo sinistro nell’infarto miocardico acuto: un rapporto di caso e revisione della letteratura. Tex Heart Inst J 2005;32:424-6.
Temi clinici: Sindromi coronariche acute, Aritmie e EP clinico, Insufficienza cardiaca e cardiomiopatie, Angiografia e intervento cardiovascolare invasivo, Imaging non invasivo, Malattia pericardica, Prevenzione, Medicina vascolare, Malattia aterosclerotica (CAD/PAD), Dispositivi impiantabili, SCD/aritmie ventricolari, Fibrillazione atriale/aritmie sopraventricolari, insufficienza cardiaca acuta, interventi e ACS, interventi e malattia coronarica, interventi e imaging, interventi e medicina vascolare, tomografia computerizzata, ecocardiografia/ultrasuoni, imaging nucleare, ipertensione
Keywords: Inibitori dell’enzima di conversione dell’angiotensina, Aritmie cardiache, Aspirina, Pressione sanguigna, Cateterismo cardiaco, Rianimazione cardiopolmonare, Causa di morte, Dolore al petto, Studi di coorte, Gruppi di controllo, Malattia coronarica, Coroner e medici legali, Morte improvvisa, cardiaca, Diagnosi precoce, Ecocardiografia, Elettrocardiografia, Ossigenazione extracorporea a membrana, Esito fatale, Studi di follow-up, Arresto cardiaco, Blocco cardiaco, Insufficienza cardiaca, Rottura del cuore, Ventricoli cardiaci, Ematoma, Emodinamica, Mortalità ospedaliera, Ricovero, Ipertensione, Incidenza, Infarto, Studi longitudinali, Spettroscopia a risonanza magnetica, Infarto miocardico, Miocardio, Intervento coronarico percutaneo, Effusione pericardica, Embolia polmonare, Studi retrospettivi, Fattori di rischio, Ictus, Volume dell’ictus, Chirurghi, Suture, Trombosi, Tomografia computerizzata a raggi X, Vena Cava, Inferior, Sindrome coronarica acuta
< Torna agli elenchi
Lascia un commento