Clostridium difficile ” Batteri Gram-Positivi ” Dizionario del Profilo del Patogeno
Il Dicembre 21, 2021 da adminClostridium difficile
Clostridium difficile è un batterio anaerobio Gram-positivo, produttore di tossine, appartenente alla famiglia Clostridiaceae delle Clostridiales. Anche se strettamente intollerante all’ossigeno, C. difficile è in grado di produrre endospore aerotolleranti in condizioni sfavorevoli che sono in grado di persistere in un ambiente aperto per anni. C. difficile è una specie acommensalista tipicamente ospitata nella flora fecale del colon di un piccolo gruppo della popolazione infantile, con il numero di portatori che diminuisce con l’età dei bambini (Kelly e LaMont, 1998). Quando esiste in piccoli numeri, questo organismo rimane non patogeno. Tuttavia, quando riesce a colonizzare e a produrre popolazioni più grandi, la sua patogenicità diventa la causa principale di una varietà di infezioni del colon
.
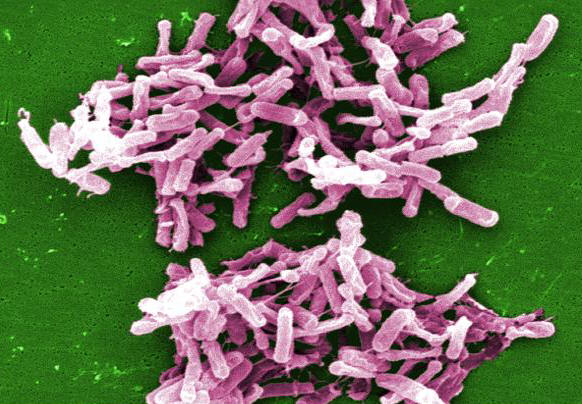
Figura 1. Questa micrografia raffigura i batteri di Clostridium difficile da una coltura di un campione di feci.
L’infezione da C. difficile sorge in modo opportunistico; la normale microflora nell’intestino attribuisce alla difesa del corpo contro l’ominazione patogena e così, la colonizzazione di massa di C. difficile si verifica solitamente inindividui dove la tipica flora colonica è stata interrotta a seguito dell’uso di antibiotici, individui che sono immunosoppressi (AIDS o pazienti oncologici), o persone che prendono i cosiddetti detergenti intestinali.
La patogenicità intrinseca di C. difficile risiede nella sua capacità di produrre tossine. In particolare, questo patogeno produce due potenti citotossine, cioè la tossina A e la tossina B, che alla fine portano all’infezione e alla malattia associate a C. difficile (Mylonakis et al., 2001).
Le tossine A e la tossina B sono glucosiltransferasi che prendono di mira e inattivano la famiglia di enzimi GTPasi Rho. La tossina A induce la depolimerizzazione dell’actina con un meccanismo correlato a una diminuzione dell’ADP-ribosilazione delle proteine Rho a bassa massa molecolare legate al GTP. È stata descritta anche un’altra tossina, la tossina binaria, ma il suo ruolo nella malattia non è ancora pienamente compreso. Alla fine, questo porta al deterioramento dei componenti delle cellule epiteliali e inevitabilmente alla morte cellulare. Inoltre, entrambe le tossine inducono una forte reazione infiammatoria cellulare e il rilascio di citochine di massa, oltre ad attivare il sistema nervoso enterico, attirando i neutrofili al sito (Jefferson et al., 1999). Il risultato complessivo della produzione della tossina A e della tossina B è la lesione della mucosa del colon e l’infiammazione.
C. difficile viene trasmesso da persona a persona per via oro-fecale. Poiché l’organismo forma spore resistenti al calore, può rimanere nell’ambiente dell’ospedale o della casa di cura per lunghi periodi di tempo. Può essere coltivato da quasi tutte le superfici dell’ospedale. Una volta che le spore vengono ingerite, passano indenni attraverso lo stomaco grazie alla loro resistenza agli acidi. Germinano in cellule vegetative nel colon dopo l’esposizione agli acidi biliari e si moltiplicano.
L’infezione associata a C. difficile è tipicamente limitata alle regioni addominali inferiori del tratto gastrointestinale; le manifestazioni cliniche dell’infezione da C. difficile variano in termini di gravità, dalla diarrea all’infiammazione acuta del colon che porta alla morte. La colite pseudomembranosa (PMC) è la condizione più comunemente associata al C.difficile, in quanto è stata collegata direttamente al fatto di essere quasi esclusivamente causata da qualcuno diverso dal C. difficile in ogni caso. La PMC è caratterizzata da una progressione della diarrea in cui la mucosa del colon diventa gravemente infiammata. Insieme ai sintomi come diarrea, febbre, distensione addominale e dolore, si verifica la formazione di pseudomembrane. Questa pseudomembrana è composta da una varietà di componenti cellulari, tra cui fibrina, muco, detriti cellulari morti e leucociti. Le pseudomembrane appaiono in varie regioni delle pareti del colon e, nei casi fatali, formano una guaina sull’intera mucosa del colon (Mylonakis et al., 2001).
La colite pseudomembranosa causata da C. difficile viene trattata con antibiotici specifici, come la vancomicina o il metronidazolo. Per ridurre le complicazioni, i medici spesso iniziano il trattamento sulla base della presentazione clinica prima che i risultati definitivi siano disponibili. La conoscenza dell’epidemiologia locale della flora intestinale di una particolare istituzione può guidare la terapia. Inoltre, la terapia di reidratazione orale è utile per trattenere i liquidi durante la durata della diarrea. È interessante notare che diversi disinfettanti comunemente usati negli ospedali possono essere inefficaci contro le spore di C. difficile, e possono effettivamente promuovere la formazione di spore. Tuttavia, i disinfettanti contenenti candeggina sono efficaci nell’uccidere gli organismi e dovrebbero essere usati costantemente come disinfettanti.
Le procedure di coltura in laboratorio e di colorazione di Gram sono considerate troppo poco specifiche per identificare C. difficile in situazioni cliniche a causa della sua somiglianza morfologica con altre specie di Clostridi che compongono la normale microflora del colon. I tipici test diagnostici selezionano la presenza della produzione della tossina A o della tossina B (Mylonakis et al., 2001). Il test di coltura tissutale per la specificità della citotossicità della tossina B rimane uno dei test più sensibili ed esatti utilizzati per la diagnosi. I test di immunoassorbimento enzimatico (ELISA) sono anche in grado di identificare la tossina A e/o la tossina B nelle feci, che sono rapidi, specifici e più frequentemente usati per la diagnosi clinica di presunte infezioni da C. difficile.
Jefferson, K.K., Smith, M.F. Jr., & Bodak, D.A. (1999). Ruolo del calcio intracellulare e di NF-kappa B nell’up-regulation indotta dalla tossina A del Clostridium difficile e nella secrezione di IL-8 dai monociti umani. Giornale di Immunologia, 163: 5183-5191.
Kelly, C.P. & LaMont, T. (1998). Infezione da Clostridium difficile. Annual Review of Medicine, 49: 375-390.
Mylonakis, E., Ryan, E.T., & Calderwood, S.B. (2001). Diarrea associata a Clostridium difficile. Archivi di Medicina Interna, 161: 525-533.
Lascia un commento