Outils d’examen de l’AVC
On novembre 2, 2021 by admin La reconnaissance précoce et l’évaluation médicale rapide sont essentielles à l’utilisation d’un traitement thrombolytique pour les patients souffrant d’un AVC ischémique aigu9. La détection précoce de l’AVC est essentielle pour améliorer les résultats et diminuer le handicap à long terme. Les cliniciens, tant en milieu extrahospitalier qu’en milieu hospitalier, utilisent divers outils pour déterminer la probabilité d’un AVC chez les patients présentant des symptômes évocateurs d’un AVC.
La reconnaissance précoce et l’évaluation médicale rapide sont essentielles à l’utilisation d’un traitement thrombolytique pour les patients souffrant d’un AVC ischémique aigu9. La détection précoce de l’AVC est essentielle pour améliorer les résultats et diminuer le handicap à long terme. Les cliniciens, tant en milieu extrahospitalier qu’en milieu hospitalier, utilisent divers outils pour déterminer la probabilité d’un AVC chez les patients présentant des symptômes évocateurs d’un AVC.
Une reconnaissance rapide en milieu préhospitalier permet à l’établissement récepteur de mobiliser l’équipe chargée des AVC pendant le transport du patient vers l’établissement. Pour ce faire, les centres cliniques ont mis l’accent sur » l’éducation préhospitalière » et » la notification en cours de route par le personnel des services médicaux d’urgence « .1 Le fait d’informer le service des urgences que le patient est probablement victime d’un AVC peut conduire à une imagerie plus rapide, ce qui signifie à son tour une livraison plus rapide de la thérapie fibrinolytique ou de l’ICP (intervention coronarienne percutanée).
Le traitement de l’AVC en phase aiguë dépend du temps, et plus l’AVC peut être identifié rapidement, meilleurs sont les résultats pour la plupart des patients. L’expression » le temps, c’est le cerveau » est devenue le mantra du traitement de l’AVC aigu, car on estime que 1,9 million de neurones sont perdus chaque minute où un AVC n’est pas traité, et les résultats pour le patient sont considérablement améliorés avec des délais de traitement plus courts.4 En réponse au besoin d’une évaluation normalisée de l’AVC, divers outils ou échelles de dépistage de l’AVC ont été développés. Bien que ces échelles ne permettent pas de prédire l’issue d’un AVC, elles peuvent être très utiles comme outil de triage. Une échelle normalisée permet également de prévenir les variations entre le personnel des services d’urgence et les premiers intervenants qui évaluent un patient pour un AVC.
Échelles en usage
Il existe de multiples échelles couramment utilisées dans le monde pour l’évaluation des victimes d’un AVC, dont les cinq énumérées ci-dessous :
- Échelle d’accident vasculaire cérébral du National Institutes of Health (NIHSS)
- Échelle d’accident vasculaire cérébral préhospitalier de Cincinnati (CPSS)
- Test de parole visage-bras (FAST)
- Dépistage de l’accident vasculaire cérébral préhospitalier de Los Angeles (LAPSS), et
- Recognition of Stroke in The Emergency Room (ROSIER)
L’échelle de l’AVC des National Institutes of Health (NIHSS)
L’échelle de l’AVC des National Institutes of Health (NIHSS) a été conçue comme un outil de recherche pour mesurer la gravité de l’AVC.2 Le NIHSS a évolué au-delà de la recherche universitaire et est devenu l’étalon-or pour l’évaluation et la mesure de l’AVC clinique.6 Le NIHSS est un outil précieux à la fois pour les évaluations initiales de la gravité de l’AVC et l’évaluation continue pour surveiller les changements actionnables dans l’état du patient.3
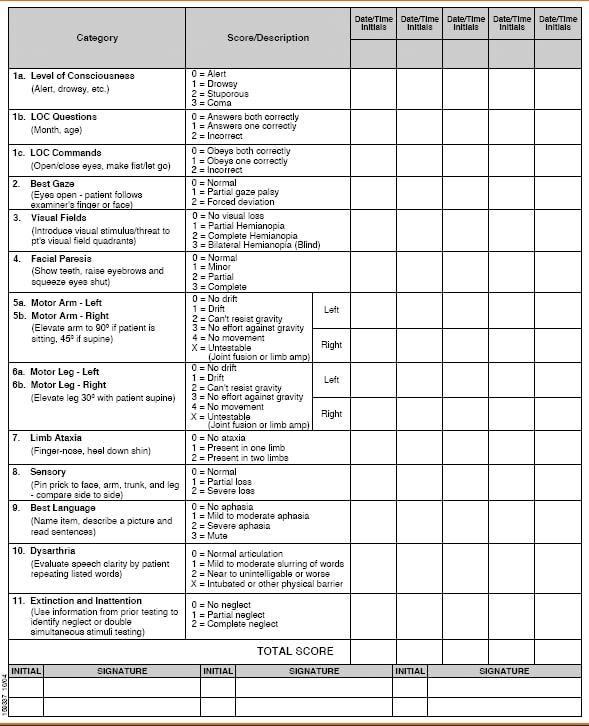

Cette échelle d’AVC peut être utilisée pour identifier la probabilité d’un AVC et peut également estimer la gravité. Elle mesure 15 fonctions ou déficits cliniques tels que le regard, la vision, le niveau de conscience et la paralysie faciale. L’ataxie des membres, la perte sensorielle, la dysarthrie et le langage sont également mesurés. La force des bras et des jambes, ainsi que l’inattention, sont également évaluées. Les items doivent être administrés dans l’ordre et sans accompagnement du patient. Bien qu’elle puisse être complétée en six à dix minutes, l’évaluation est beaucoup plus longue que certaines autres échelles d’AVC.
L’échelle d’AVC préhospitalière de Cincinnati (CPSS)
L’échelle d’AVC préhospitalière de Cincinnati (CPSS) a été dérivée d’une simplification de l’échelle d’AVC de 15 items des National Institutes of Health (NIHSS) et évalue la présence ou l’absence d’une paralysie faciale, d’une faiblesse asymétrique du bras et d’anomalies du langage chez les patients potentiels victimes d’un AVC5. Cette échelle teste trois signes possibles d’AVC, à savoir la paralysie faciale, la dérive du bras et l’anomalie de la parole. Une constatation anormale sur trois signifie qu’il y a plus de 70 % de chances que le patient subisse un accident vasculaire cérébral, tandis que trois constatations anormales indiquent une probabilité >85 % d’accident vasculaire cérébral.
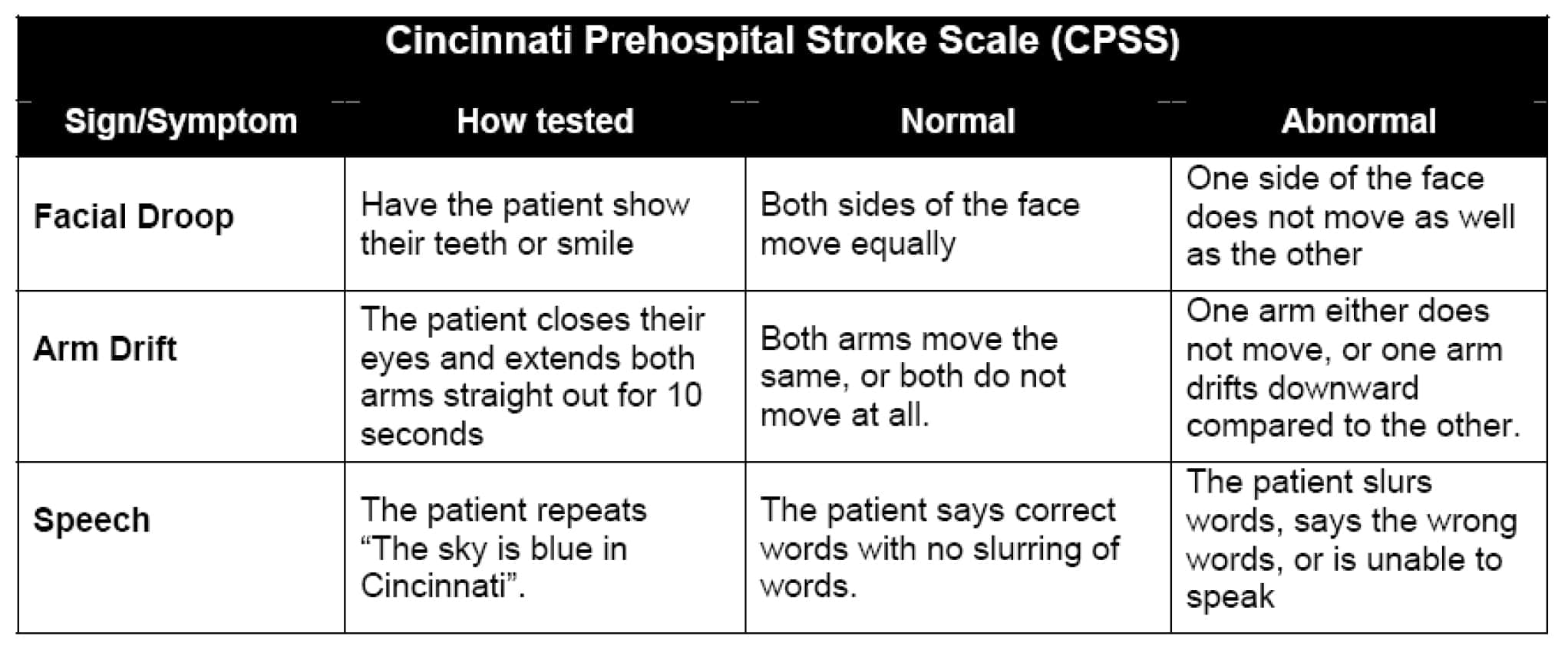

Un avantage évident de l’utilisation de l’échelle préhospitalière de Cincinnati pour les accidents vasculaires cérébraux est sa rapidité. L’évaluation peut généralement être réalisée en moins d’une minute. Dans certaines situations, l’utilisation de l’échelle d’AVC la plus rapide peut être la plus bénéfique. Un inconvénient possible de l’utilisation de cette échelle d’AVC est qu’elle ne se base que sur quelques paramètres et qu’elle peut donc ne pas être un moyen efficace d’évaluer un AVC de la circulation postérieure, qui peut provoquer des symptômes tels que des vertiges et des vomissements et qui est responsable de 5 à 10% de tous les AVC ischémiques.
Test visage bras parole (FAST)
Le FAST a été développé en 1998 comme instrument d’identification des AVC par un groupe de médecins spécialistes des AVC, de personnel ambulancier et d’un médecin des urgences, et a été conçu pour faire partie intégrante d’un kit de formation destiné au personnel ambulancier britannique5.


Le FAST contient trois éléments clés (faiblesse du visage, faiblesse du bras et trouble de la parole) mais évite de devoir répéter une phrase comme mesure de la parole, utilisant plutôt l’évaluation de la capacité de langage par l’ambulancier au cours d’une conversation normale avec le patient.5
Le Los Angeles Prehospital Stroke Screen
Le LAPSS est un instrument plus long comprenant quatre éléments d’anamnèse, une mesure de la glycémie et trois éléments d’examen conçus pour détecter une faiblesse motrice unilatérale (chute du visage, préhension des mains et force des bras).5 L’échelle tient compte de l’âge du patient, du fait qu’il ait déjà eu ou non une crise, de la durée de la présence des symptômes et du fait qu’au départ, le patient soit alité ou en fauteuil roulant.


Le principal inconvénient de l’utilisation du Los Angeles Prehospital Stroke Screen est qu’il peut prendre un peu plus de temps que l’échelle plus succincte de Cincinnati Prehospital Stroke Scale.
Recognition of Stroke in the Emergency Room (ROSIER)
Le ROSIER évalue des éléments de l’histoire et de l’examen physique pour produire un score entre 2 et 5. Les patients dont le score total est >0 sont considérés comme compatibles avec un accident vasculaire cérébral, tandis que les scores de 0 signifient une faible probabilité d’accident vasculaire cérébral.10


L’un des avantages de l’utilisation d’une échelle d’accident vasculaire cérébral est qu’elle fournit un outil standardisé pour l’évaluation neurologique initiale. Le type d’échelle choisi peut varier en fonction de la politique de l’employeur ou de l’établissement. Par exemple, certaines agences de services d’urgence peuvent utiliser une échelle d’AVC spécifique. Si le personnel a la possibilité d’utiliser différentes échelles d’évaluation des AVC, il doit choisir une échelle qui semble appropriée à la situation et à l’état du patient. Ils devraient également utiliser une échelle avec laquelle ils sont très familiers.
Il est difficile de dire quelle échelle est supérieure à une autre. Différentes situations peuvent nécessiter l’utilisation de différentes échelles. Par exemple, si une évaluation rapide doit être effectuée, l’échelle préhospitalière de Cincinnati pour les AVC peut être la plus avantageuse. Dans d’autres situations, une évaluation plus approfondie peut être justifiée. Il est également important de garder à l’esprit que, bien qu’une échelle d’AVC soit un outil utile, elle n’est qu’une pièce du puzzle.
- Barsan WG, Brott TG, Broderick JP, et al : Time of hospital presentation in patients with acute stroke. Archives of Internal Medicine. 1993;153:2558-2561.
- Brott T, Adams HP Jr, Olinger CP, et al. Mesures de l’infarctus cérébral aigu : Une échelle d’examen clinique. Stroke. 1989;20(7):864-870.
- Dancer S, Brown AJ, Yanase LR. L’échelle d’accident vasculaire cérébral des Instituts nationaux de la santé en anglais simple est fiable pour les utilisateurs infirmiers novices ayant une formation minimale. Journal of Emergency Nursing. 2017;43:221-227.
- Fonarow GC, Zhao X, Smith EE, et al. Temps de porte à aiguille pour l’administration de l’activateur tissulaire du plasminogène et résultats cliniques dans l’AVC ischémique aigu avant et après une initiative d’amélioration de la qualité. JAMA. 2014;311:1632-1640.
- Harbison K, Hossain O, Jenkinson D, Davis J, Louw SJ, Ford GA. Précision diagnostique de l’orientation vers un AVC par les soins primaires, les médecins des urgences et le personnel ambulancier à l’aide du test de parole visage-bras. Stroke. 2003;34:71-76.
- Hinkle JL. Fiabilité et validité de l’échelle de l’AVC des National Institutes of Health pour les infirmières en neurosciences. Stroke. 2014;45(3):e32-e34.
- Juach E, Cucchiara B. 2010 American Heart Association guidelines for cardiopulmonary resuscitation and emergency cardiovascular care. Circulation. 2010. http://circ.ahajournals.org/content/122/18_suppl_3/S818.full. Consulté en août 2014.
- Kidwell CS, Startman S. Identifier l’accident vasculaire cérébral sur le terrain ; validation prospective du Los Angeles prehospital stroke screen. http://www.ncbi.nlm.nih.gov/pubmed/10625718. Août 2014.
- Kothari RU, Panciolo A, Liu T, Brott T, Broderick J. Cincinnati prehospital stroke scale : Reproductibilité et validité. Annals of Emergency Medicine. 1999;33:373-378.
- Mingfeng H, Zhixin W, Qihong G, Lianda L, Yanbin Y, Jinfang F. Validation of the use of the ROSIER scale in prehospital assessment of stroke. Annales de l’Académie indienne de neurologie. 2012;15:191-5.
Laisser un commentaire