Killing Cancer Through the Immune System
On novembre 20, 2021 by admin
Et si le corps pouvait se guérir lui-même des tumeurs les plus agressives et les plus mortelles ?
En l’espace de quelques années, l’idée est passée de la notion de New Age à la réalité médicale. Les chercheurs étudient le potentiel de l’immunothérapie comme solution puissante, efficace et durable pour tuer le cancer.
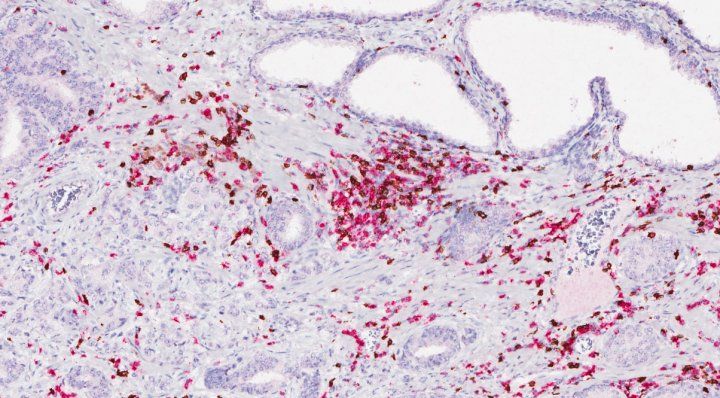
Les cellules T (colorées en rose et en brun), qui sont utilisées par le système immunitaire pour combattre la maladie, montrent une augmentation près des cellules cancéreuses de la prostate après un traitement d’immunothérapie. Crédit image : Fong lab/UCSF
L’une des caractéristiques déroutantes du cancer est depuis longtemps que la patrouille habituellement active de l’organisme contre les virus a tendance à laisser les cellules cancéreuses mortelles se développer, muter et se propager.
Le système immunitaire a cet angle mort à dessein – un système immunitaire qui a la capacité de s’attaquer lui-même conduit à des maladies auto-immunes, donc comme protection, il fait écran à ses propres tissus.
Pendant des décennies, les scientifiques ont supposé que le cancer était hors de portée des défenses naturelles du corps. Mais après des décennies de scepticisme quant à la possibilité d’entraîner le système immunitaire à déraciner et à éliminer ces cellules malignes, une nouvelle génération de médicaments prouve le contraire.
Le traitement consiste à perfuser des anticorps qui renforcent le système immunitaire pour qu’il reconnaisse les cellules cancéreuses et les attaque. De plus, comme le système immunitaire a une mémoire intégrée, il continue à s’attaquer aux cellules cancéreuses, de sorte que la réponse peut être plus durable et plus complète.
Le truc, c’est que ce traitement ne fonctionne pas pour tout le monde, et les chercheurs ne comprennent pas encore pourquoi. Mais lorsqu’il fonctionne, les résultats sont particulièrement impressionnants.
« Bien qu’il y ait une histoire de 30 ans de personnes et d’institutions essayant de développer des approches d’immunothérapie pour le cancer, ce n’est qu’au cours des 10 dernières années que nous avons percé et que nous avons pu avoir un impact sur le cancer en utilisant l’immunothérapie », a déclaré Jeffrey Bluestone, PhD, vice-chancelier exécutif et provost de l’UC San Francisco.
« Je pense vraiment que nous sommes à un point d’inflexion avec l’immunothérapie », a-t-il ajouté. « Ce sera révolutionnaire et aura un impact sur la façon dont nous abordons le cancer pour les années à venir. »
Le dernier espoir
Elle a subi trois interventions chirurgicales en succession rapide dans sa ville natale de Grand Junction, Colo…, qui ont permis d’enlever les tumeurs de sa tête mais ne les ont pas empêchées de revenir et de se propager rapidement à son cou et à ses ganglions lymphatiques.

Patricia Hollowell passe du temps avec sa fille Teri et son petit-fils Cody. Photo par Cindy Chew
Le jour où elle est rentrée de l’hôpital après la troisième intervention chirurgicale en juin de la même année, son mari a eu un accident vasculaire cérébral massif et est décédé une semaine plus tard.
« C’était l’été de l’enfer, c’était comme si tout était fini », se souvient-elle. « Quand mon mari est mort et que mon cancer est revenu, c’était comme si le monde était fini, mon monde était fini. C’était juste une dévastation totale. »
Ce n’était pas le premier combat de Hollowell contre le cancer, elle avait survécu à un cancer du sein et du côlon il y a 30 ans. Cette fois, après l’échec des interventions chirurgicales et la propagation rapide de son cancer, elle s’est dit que sa chance allait tourner.
Ses médecins lui ont suggéré que son seul espoir était peut-être de participer à un essai clinique impliquant de nouveaux médicaments d’immunothérapie du cancer.
Hollowell a déménagé à San Rafael, en Californie, pour être auprès de sa fille et a été acceptée dans un essai à l’UCSF sous la direction d’Adil Daud, MD, directeur de la recherche clinique sur le mélanome au UCSF Helen Diller Comprehensive Cancer Center. Elle a commencé une perfusion bihebdomadaire d’un anticorps qui cible un inhibiteur immunitaire appelé PD-1 en juin 2013.
« En un mois, mes médecins ont pu voir la différence, et je suis maintenant sans tumeur », a-t-elle déclaré. « Pour moi, cela a été un miracle absolu. »

Patricia Hollowell reçoit un câlin de son petit-fils Cody, 3 ans, au domicile de sa fille à San Rafael, en Californie. Photo par Cindy Chew
Daud a déclaré que l’utilisation de l’anticorps PD-1 a été « un changement de jeu pour la thérapie du mélanome ». Il y a quelques années, environ 10 % de ses patients voyaient leur tumeur diminuer grâce au traitement par immunothérapie ; aujourd’hui, le taux de réponse est passé à 30-50 %. Cela se compare au traitement par chimiothérapie, qui a un taux de réponse de 10 pour cent et peut être une solution de courte durée.
L’immunothérapie n’est « pas une valeur sûre même maintenant, mais une réponse positive devient beaucoup plus probable avec le PD-1 », a déclaré Daud. « Espérons que cela deviendra un élément de base, et que nous l’ajouterons et dépasserons un taux de réponse de 50 % dans les années à venir.
Pour Hollowell, les voyages bimensuels à l’UCSF pour le traitement pourraient bientôt prendre fin si son scanner TEP à la fin de février ne montre aucune tumeur présente.
« Je me sens vraiment bien », a-t-elle déclaré. « Le seul mauvais côté, c’est que je suis un peu fatiguée, alors je me repose pendant la journée, mais le bon côté, c’est que je suis en vie. »
Traiter le patient plutôt que la maladie
« Pendant très longtemps, les gens ne croyaient pas que c’était possible », a déclaré Lawrence Fong, MD, professeur associé de médecine à l’UCSF et l’un des principaux chercheurs de l’Université dans l’utilisation croissante de l’immunothérapie.

Lawrence Fong, MD, et Jera Lewis, une associée de recherche du personnel dans le laboratoire de Fong, tirent des échantillons de patients cryoconservés stockés dans un réservoir d’azote liquide pour évaluer les réponses immunitaires. Photo : Susan Merrell
« Nous pouvons maintenant traiter le cancer en traitant le patient plutôt que la maladie », a-t-il déclaré. « C’est le plus grand changement. Nous pouvons traiter le cancer sans administrer de chimiothérapie ou de radiations pour tuer le cancer ou pratiquer une chirurgie pour se débarrasser de la tumeur. »
Les chercheurs de l’UCSF et d’ailleurs ont identifié des récepteurs cellulaires, tels que CTLA-4 et PD-1, qui agissent comme un frein sur le système immunitaire, limitant sa réponse.
Avec l’utilisation d’anticorps pour inhiber ces récepteurs de blocage, permettant un système immunitaire plus actif et vigilant, les médecins ont constaté des réponses exceptionnelles chez les patients atteints de mélanome métastatique et de cancer du poumon, deux maladies presque toujours fatales avec les traitements conventionnels. L’immunothérapie a également donné de bons résultats dans le cas de cancers de la vessie, de la prostate, du rein et de la moelle osseuse.
« C’était une idée radicale : que le corps possède déjà la capacité de vaincre le cancer, et que le rôle de la médecine était de trouver un moyen de permettre au corps de mobiliser le travail de guérison dont il est naturellement capable », a déclaré Fong. « Nous croyions tous que cela pouvait fonctionner, mais très peu auraient prédit le changement à 180 degrés que nous avons vu au cours des deux dernières années. »

Fong et Yafei Hou, MD, PhD, un spécialiste du laboratoire Fong, discutent des patients traités qu’ils prévoient d’évaluer pour les réponses immunitaires. Photo par Susan Merrell
Depuis que James Allison, PhD, a développé le premier médicament qui a augmenté la survie des patients atteints de mélanome métastatique alors qu’il était à l’UC Berkeley – un anticorps contre CTLA-4 appelé ipilimumab qui a été approuvé par la Food and Drug Administration des États-Unis en 2011 – il est devenu évident que le traitement de la maladie n’est pas une priorité. Food and Drug Administration en 2011 – c’est comme si une porte s’était ouverte.
En décembre, Allison – maintenant président du département d’immunologie du MD Anderson Cancer Center de l’Université du Texas – a remporté l’un des Breakthrough Prize 2014 en sciences de la vie pour sa découverte révolutionnaire. Max Krummel, PhD, qui a co-développé l’ipilimumab alors qu’il était étudiant diplômé dans le laboratoire d’Allison, est maintenant professeur de pathologie à l’UCSF.
En effet, le traitement a été un sujet brûlant lors des récentes conférences sur le cancer et toutes les grandes sociétés pharmaceutiques développent des programmes de médicaments d’immunothérapie. Le magazine Science a déclaré que l’immunothérapie était sa principale percée de 2013.
Le laboratoire de l’UCSF de Burestone a été le premier à montrer que CTLA-4 peut désactiver l’attaque des lymphocytes T du système immunitaire lors de l’étude de son application aux transplantations d’organes et aux maladies auto-immunes, une découverte qui a contribué à ouvrir la voie à l’application d’Allison au cancer.
Il a souligné le rôle continu de l’Université pour faire avancer le domaine, y compris les travaux récents sur la thérapie cellulaire, qui utilise des cellules souches prélevées sur un patient, corrige la mutation génétique qui cause la maladie et renvoie les cellules « corrigées génétiquement » au patient pour la thérapie.
Ces travaux s’inscrivent dans le cadre de l’engagement de l’UCSF en faveur de la médecine de précision, qui vise à exploiter la richesse des données génomiques, cliniques et environnementales des patients pour développer des thérapies plus efficaces, voire préventives, pour les maladies humaines.
« C’est un changement radical qui a été transformationnel », a déclaré Bluestone, « non seulement du point de vue du patient, mais aussi pour notre compréhension de la relation entre le cancer et le système immunitaire et la façon de traiter la maladie. »
Les questions sans réponse de l’immunothérapie
Pour tous ses succès et ses promesses, les chercheurs ne savent toujours pas pourquoi l’immunothérapie fonctionne pour certains patients cancéreux, mais pas pour d’autres.
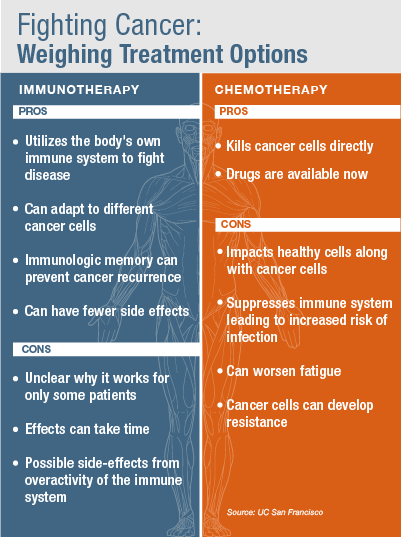
« Nous avons des patients sous immunothérapie qui vivent longtemps, et maintenant nous pouvons commencer à comprendre pourquoi », a-t-il ajouté. « C’est exactement ce sur quoi nous nous concentrons actuellement dans le laboratoire. »
Dans le laboratoire de Fong, où il travaille souvent avec Eric Small, MD, directeur adjoint du UCSF Helen Diller Family Comprehensive Cancer Center, son équipe étudie l’activité du système immunitaire chez les patients atteints de cancer de la prostate, en essayant de déterminer dans quels cas la réponse immunitaire est activée et si les lymphocytes T attaquent le cancer et pourquoi.
L’une des voies les plus prometteuses est de combiner les traitements d’immunothérapie. Le laboratoire de Fong travaille actuellement sur plusieurs études concernant les médicaments d’immunothérapie, notamment un essai de combinaison de sipueleucel-T et d’ipilimumab, qui devrait se poursuivre au cours des deux prochaines années.
Pour de nombreux cancers agressifs et à un stade avancé, l’immunothérapie ne remplacera pas les traitements anticancéreux traditionnels comme la chimiothérapie, la radiothérapie et la chirurgie, mais elle peut être une approche complémentaire, a déclaré Lewis Lanier, PhD, président du département de microbiologie et d’immunologie de l’UCSF qui collabore avec Fong pour étudier comment le cancer affecte les réponses naturelles du système immunitaire.

Robert Bruce rencontre Adil Daud, MD, au centre médical de l’UCSF pour discuter des progrès de ses traitements d’immunothérapie dans le cadre de l’essai clinique de Daud sur l’anticorps PD-1. Photo : Cindy Chew
« La chimiothérapie peut réduire les tumeurs de 95 %, mais s’il ne reste qu’une seule cellule, elle peut revenir. Donc vous pouvez utiliser pour gagner du temps, pour vraiment réduire la tumeur si elle est très avancée, et ensuite utiliser les médicaments immunitaires », a déclaré Lanier.
Lorsque Robert Bruce, d’El Dorado Hills, en Californie, a été diagnostiqué en mars 2011 avec un mélanome de stade IV, il avait déjà des tumeurs sur ses poumons, ses côtes et ses ganglions lymphatiques.
Bruce a déclaré que son cancer n’était pas un cas où son corps l’a trahi, mais en fait l’inverse : « J’ai trahi mon propre corps. »
« J’étais une personnalité de type A, toujours stressé, et le stress – comme nous le savons tous maintenant – est l’un des plus grands inhibiteurs d’un système immunitaire sain », a-t-il dit. « Et, j’ai toujours été du genre à aller au soleil et à bronzer. Ma fille me disait : « Papa, mets de la crème solaire », et je répondais : « Non, c’est juste un cancer de la peau. Si quelque chose arrive, ils pourraient simplement le couper.’ J’étais un idiot. »
Au moment où sa femme a remarqué un grain de beauté d’aspect désagréable sur son dos et l’a persuadé de le montrer à son médecin, le cancer avait métastasé dans tout son corps.
Bruce a enduré un cycle brutal de biochimiothérapie, une combinaison de chimiothérapie traditionnelle et d’immunothérapie. Le traitement ne semblait pas faire de différence, et le pronostic pour la plupart des patients au stade IV est de six à neuf mois.

Adil Daud, MD. Photo par Cindy Chew
Il a commencé à lire sur une nouvelle génération de médicaments prometteurs pour la réponse immunitaire et a été accepté pour l’essai de l’anticorps PD-1 de Daud à l’UCSF.
« À huit semaines, j’ai eu mon premier scanner, et il a montré une réduction de 20 à 30 pour cent de ma charge tumorale », a déclaré Bruce. « Après presque un an de mauvaises, mauvaises choses sans jamais de bonnes nouvelles, tout d’un coup, elles rétrécissaient. »
Ses muscles et ses os ont mal et souffrent du traitement, mais comparé à la biochimiothérapie débilitante, Bruce a dit, « cela a été un morceau de gâteau. »
Toutes les deux semaines, il regarde ses tumeurs diminuer, et maintenant elles sont pratiquement inexistantes.
« Je me sens comme un enfant le matin de Noël », a-t-il dit. « J’ai 60 ans, et je regardais déjà ce que j’allais manquer – les petits-enfants, toutes ces sortes de choses.
« J’ai prié à ce sujet, et au départ ce n’était pas seulement pour une guérison, mais j’ai demandé la paix et l’espoir. Ce que tout patient atteint d’un cancer demande, c’est vraiment cet espoir, que si ce médicament ne fait pas l’affaire, peut-être qu’il me gardera assez longtemps pour trouver le prochain médicament qui le fera. »
Laisser un commentaire