Tärkä, vasemmanpuoleinen selkäkipu – molemminpuolinen jalkojen heikkous – degeneratiivinen välilevysairaus – Dx?
On 18 syyskuun, 2021 by adminTAPAUS
84-vuotias nainen tuli päivystyspoliklinikalle (päivystyspoliklinikka, ED) terävään selkäkipuun vasemmalla kyljellään, jota hänellä oli ollut 4 päivää. Kipu säteili lantion takaosaan seistessä. Hän kertoi, että koko keho tuntui kipeältä ja että hänellä oli heikkoutta molemmissa jaloissa.
Potilaalla oli aiemmin ollut verenpainetauti, sepelvaltimotauti ja aorttastenoosi; hänelle oli asennettu bioproteettinen aorttaläppä 7 vuotta sitten. Hän ei ollut immuunipuutteinen eikä saanut steroideja, mutta hän käytti dokusaattia, oksibutyniinia, karvedilolia, amlodipiinia, atorvastatiinia, furosemidiä, rivaroksabaania ja monivitamiinia. Fyysinen tutkimus, elintoiminnot ja täydellinen verenkuva olivat normaalit. Lannerangan röntgenkuvassa todettiin nivelten/levyjen degeneratiivinen sairaus ja spondyloosia L4-L5:ssä ja L5-S1:ssä. Potilas lähetettiin kotiin, ja hänelle annettiin oksikodonia/ parasetamolia 5 mg/325 mg 6 tunnin välein tarpeen mukaan kipuun, ja häntä kehotettiin ottamaan yhteyttä kotilääkäriin.
Kuusi päivää myöhemmin potilas meni tapaamaan FP:tä ja kertoi, että hänen oireensa eivät olleet parantuneet. Hän oli kuumeeton ja hänen verenpaineensa oli 150/80 mmHg. Hänen lihasvoimansa oli 4/5 lonkan taivutuksessa molemmin puolin; muu voima oli 5/5. Hänellä ei ollut lannerangan paraspinaalista arkuutta, ja suoran jalan nostotesti oli negatiivinen. Muita neurologisia puutteita ei todettu. FP määräsi fysioterapiaa kotona laillistetun terapeutin kanssa, joka koostui venyttelyharjoituksista ja aktiivisesta, dynaamisesta harjoittelusta potilaan liikelaajuuden parantamiseksi. Hän määräsi myös lannerangan magneettikuvauksen (MRI) avohoitoon.
DIAGNOSI
Potilaan magneettikuvauksessa todettiin noin kolme viikkoa myöhemmin osteomyeliitti/levytulehdus L3-L4-tasolla ja vakava kolmiosainen ahtauma L2-L3:sta L4-L5:een. Päivä tulosten saamisen jälkeen – ja noin kuukausi sen jälkeen, kun potilas oli ensimmäisen kerran käynyt päivystyspoliklinikalla – potilas otettiin sairaalaan. Hän oli kuumeeton, ja hänen verenpaineensa oli 148/75 mmHg. Fyysisessä tutkimuksessa ei havaittu leukosytoosia tai neurologisia puutteita, mutta aorttaläpän systolinen sivuääni kuului.
Hänen erytrosyyttien laskeutumisnopeus (ESR) oli 77 mm/h (normaali alue naisilla <30 mm/h) ja hänen C-reaktiivisen proteiinin (CRP) tasonsa oli 5,88 mg/dl (<,50 mg/dl osoittaa keskimääräistä sydän- ja verisuonitautiriskiä). Transesofageaalinen kaikukuvaus tehtiin, eikä siinä ollut merkkejä kasvustosta tai trombista. Veriviljelyt olivat kuitenkin positiivisia Streptococcus salivariukselle – bakteerille, jota tavataan ihmisen hammasplakissa – jonka määrittelimme osteomyeliitin aiheuttajaksi.
Tietojemme mukaan ei ole olemassa muita tapausselostuksia, joissa S. salivarius olisi kuvattu aiheuttaneen osteomyeliitin ilman samanaikaista endokardiittia.
KESKUSTELU
Selkäkipu on yleinen ja kallis ongelma perusterveydenhuollon potilaiden keskuudessa. Yli kaksi kolmasosaa aikuisista kärsii jossain vaiheessa alaselkäkivusta, pääasiassa ilman taustalla olevaa pahanlaatuista sairautta tai neurologista vajaatoimintaa.1,2 Akuutti alaselkäkipu on usein mekaanista (97 %), mutta taustalla voi olla muitakin syitä, kuten infektio (TAULUKKO).1 Suurin osa akuutista selkäkivusta paranee konservatiivisella hoidolla, ja potilaat tarvitsevat vain vakuutuksen suotuisasta ennusteesta, mutta 20 %:lle potilaista voi kehittyä krooninen selkäkipu.2
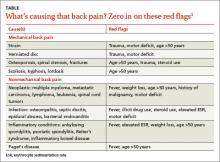
Matalan selkäkivun diagnostinen lähestymistapa vaihtelee suuresti.3 Joidenkin tietojen mukaan selkäkivun varhainen kuvantaminen voi johtaa tarpeettomiin seurantakokeisiin, säteilylle altistumiseen, tarpeettomiin leikkauksiin, potilaan ”leimaamiseen” ja lisääntyneisiin terveydenhuoltokustannuksiin, minkä vuoksi akuutissa matalassa selkäkivussa ei pitäisi käyttää rutiiniluonteisia kuvantamismenetelmiä.4
Akuutin alaselkäkivun punaisia lippuja, jotka oikeuttavat kuvantamiseen, ovat ikä >50 vuotta, kuume, laihtuminen, kohonnut ESR, aiempi pahanlaatuinen sairaus, trauma, motoriset puutteet, steroidien tai laittomien huumeiden käyttö ja oikeudenkäynnit.1 Jos näin ei ole vielä tehty, on myös tärkeää tilata verenkuvantutkimus, ESR ja CRP potilaille, joilla on jokin näistä punaisista lipuista.
Kuvantamistutkimukset ovat tärkeitä, mutta kliininen korrelaatio on ratkaisevan tärkeää, koska kuvantaminen voi paljastaa levypoikkeavuuksia jopa terveillä, oireettomilla potilailla.5 Tietokonetomografia- tai magneettikuvaus on aiheellinen potilaille, joilla on neurologisia puutteita tai hermojuuren jännitysoireita, mutta vain, jos potilas on mahdollinen ehdokas leikkaukseen tai epiduraalisen steroidi-injektion antamiseen.6,7,7 Jos epäilet infektiota (kuten spondylodisiittiä tai osteomyeliittiä), tilan nopea diagnosointi on avainasemassa.
Potilaallamme oli kaksi punaista lippua (ikä >50 vuotta ja kohonnut ESR), jotka auttoivat meitä saamaan epätodennäköisen diagnoosin lannerangan osteomyeliitistä, jonka aiheuttaja on S. salivarius. Röntgenkuvassa nähty degeneratiivinen selkärangan sairaus on saattanut viivästyttää potilaamme diagnoosia. Jos potilaaltamme olisi otettu ESR- tai CRP-testi aikaisemmin tai jos lisäkuvantaminen olisi tehty aikaisemmin (ottaen huomioon hänen proksimaalisen lihasheikkoutensa), oikea diagnoosi olisi tehty nopeammin ja asianmukainen hoito olisi annettu aikaisemmin.
Vastaa