Red Flags in Spinal Conditions
On 12 marraskuun, 2021 by adminOriginal Editor – Anna Butler, Fiona Stohrer ja Katherine Moon osana Nottinghamin yliopiston selkärangan kuntoutusprojektia
Top Contributors – Katherine Moon, Fiona Stohrer, Anna Butler, Rachael Lowe ja Naomi O’Reilly
Esittely
Kliinisiä löydöksiä, jotka lisäävät epäilyä siitä, että kyseessä on vakava sairaus, joka esiintyy tavanomaisina, ei-vakavina tuki- ja liikuntaelimistön sairauksina, kutsutaan yleisesti punaisiksi lippuiksi.
Kansainvälisissä ohjeissa alaselkäkivun ja niskakivun arvioimiseksi on kyettävä sulkemaan pois vakava patologia ja tunnistamaan punaiset liput. Punaiset liput ovat potilaan subjektiivisessa ja objektiivisessa arvioinnissa ilmeneviä piirteitä, joiden ajatellaan lisäävän vakavan patologian riskiä ja aiheuttavan lähetteen lisädiagnostiikkaan. Ne korostavat usein muita kuin mekaanisia sairauksia tai viskeraalista alkuperää olevia patologioita, ja ne voivat olla vasta-aiheita monille fysioterapiahoidoille.
Vaikka punaisilla lipukkeilla on tärkeä rooli arvioinnissa ja diagnosoinnissa, niitä tulisi myös käyttää varoen, koska niiden diagnostinen tarkkuus on heikko ja koska punaisia lipukkeita koskevia kysymyksiä ei käytetä johdonmukaisesti eri ohjeissa, joten yksittäisten lääkäreiden vastuulla on tehdä itsensä tietoisiksi niistä. Toisissa ohjeissa jopa suositellaan välitöntä siirtoa kuvantamiseen, jos jokin punainen lippu on läsnä, mikä voi johtaa moniin tarpeettomiin lähetteisiin, jos lääkärit eivät perustele lähetteen tekemistä kliinisesti.
Katso myös Spinal Masqueraders
Punalippujen historia
Fysioterapeuttien rooli punalippujen tunnistamisessa on muuttunut, kun fysioterapeuteista on tullut yhä useammin potilaiden ensimmäinen kontakti terveydenhuollon ammattilaisiin. McKenzies toteaa vuonna 1990 ilmestyneessä kirjassaan, että ”kun lääkäri on seulonut potilaan, kaikki epäsopivat patologiat olisi suljettava pois”. Nykyisessä terveydenhuoltojärjestelmässä potilaat eivät välttämättä ole edes käyneet lääkärin vastaanotolla ennen fysioterapeutin vastaanotolle hakeutumista, koska potilaat voivat hakeutua lääkärin vastaanotolle entistä useammin itse ja yksityisille klinikoille. Kliinisten standardien neuvoa-antava ryhmä (Clinical Standards Advisory Group) käytti termiä ”red flag” ensimmäisen kerran vuonna 1994. Vastaavia korkean riskin merkkejä on kuitenkin käytetty jo Mennellin vuonna 1952 ja Cyriaxin vuonna 1982.
Punalippujen epidemiologia
Punalippujen epidemiologiasta on vaikea saada tarkkaa kuvaa, koska se riippuu suuresti lääkäreiden dokumentoinnin tasosta. Eräässä alaselkäkipua koskevassa tutkimuksessa todettiin, että ”punaisia merkkejä koskeva dokumentointi oli kattavaa joillakin osa-alueilla (yli 50 vuoden ikä, virtsarakon toimintahäiriöt, syöpätaudit, immuunisuppressio, yökipu, trauma, satulanestesia ja alaraajojen neurologiset puutokset), mutta puutteellista toisilla osa-alueilla (laihtuminen, äskettäinen infektio ja kuume/ vilunväristykset)”.
Taulukko, josta käy ilmi alaselkäkipupotilaiden sairauksien jakautuminen
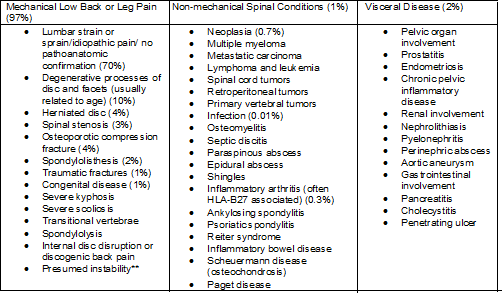
Suluissa olevat luvut osoittavat näitä sairauksia sairastavien potilaiden arvioidut prosenttiosuudet kaikista aikuispotilaista, joilla on alaselkäkivun merkkejä ja oireita. Prosenttiosuudet voivat vaihdella huomattavasti väestöryhmittäin.
Subjektiivinen arviointi
Lääkäreiden on oltava tietoisia selkäkipua aiheuttaviin vakaviin lääketieteellisiin sairauksiin liittyvistä keskeisistä merkeistä ja oireista ja kehitettävä järjestelmä, jolla voidaan jatkuvasti seuloa näiden sairauksien esiintymistä. Heidän olisi myös otettava huomioon punaisen lipun asiayhteys.
Aika
Yhdistyneessä kuningaskunnassa yli 55 vuoden ikää pidetään punaisena lippuna, mikä johtuu siitä, että tämän iän ylittyessä, erityisesti yli 65 vuoden iässä, monien vakavien patologisten sairauksien, kuten syöpäsairauksien, diagnoosin saamisen mahdollisuus kasvaa.
Syöpähistoria
Potilaan syöpähistoria ja myös perheen syöpähistoria olisi selvitettävä, erityisesti ensimmäisen asteen sukulaiselta, kuten vanhemmalta tai sisarukselta. Yleisimmät metastaattisen syövän muodot ovat rinta-, keuhko- ja eturauhassyöpä.
Yleisimmät syövän varoitusmerkit ovat:
- Suoli- tai virtsatietottumusten muuttuminen
- Haavaumat, jotka eivät parane
- Epätavallinen verenvuoto tai vuoto
- Paksuuntuminen tai kyhmy muualla rintakehässä
- Ruuansulatushäiriö tai nielemisvaikeus
- Syylän tai luomen selvä muutos
- Kipuileva yskä tai käheys
Selittämätön painonpudotus
Tämän tulisi riippua potilaan aiemmasta painosta, ja joskus on hyödyllisempää ottaa huomioon prosentuaalinen painonpudotus. Vähintään 5 %:n painonpudotus neljän viikon aikana on karkea indikaattori siitä, milloin selittämättömän painonpudotuksen tulisi aiheuttaa hälytys.
Kipu
- Jatkuva kipu – Tämän on oltava todellista jatkuvaa kipua, joka ei vaihtele 24 tunnin aikana.
- Thorakaalinen kipu – Rintakehän alue on yleisin etäpesäkkeiden alue.
- Kova yökipu – Tämä voidaan liittää objektiiviseen anamneesiin, jos potilaan oireet tulevat esiin, kun hän makaa tai ei kanna painoa.
- Vatsakipu ja muuttuneet suolistotottumukset, mutta lääkitys ei ole muuttunut – Suolistotottumusten muuttuminen voi olla punainen lippu cauda equina -oireyhtymälle.
Vastaavuus aiempaan hoitoon
Tätäkin voidaan pitää keltaisena lippuna, ja siihen on suhtauduttava varovaisesti, sillä monilla potilailla on episodista alaselkä- ja niskakipua. Kuitenkin potilaat, jotka aluksi reagoivat hoitoon ja sitten uusiutuvat, voivat olla huolestuttavia.
Muut
- Systeemisesti huonovointinen
- Puoliset nastat ja neulanpistot
- Trauma – putoaminen korkealta, liikenneonnettomuus tai taistelu
- Aiemmassa sairaushistoriassa tuberkuloosi tai osteoporoosi
- Tupakointi – Vaikuttaa haitallisesti verenkiertoon, jolloin välilevyyn ja nikamiin kulkeutuva ravinnonsaanti vähenee. Ajan myötä tämä johtaa näiden rakenteiden rappeutumiseen ja siten epävakauteen, joka voi aiheuttaa alaselkäkipuja. On myös esitetty, että säännöllinen yskiminen, joka usein liittyy tupakointiin, voi myös lisätä selkärangan mekaanista rasitusta
- Cauda equina oireet:
Objektiivinen anamneesi
Subjektiivinen arviointi antaa terapeutille suurimman osan oireiden syyn selvittämiseen tarvittavista tiedoista Objektiivisen arvioinnin on oltava riittävän perusteellinen, jotta voidaan varmistaa, että mahdolliset punaiset liput hoidetaan asianmukaisesti. On ehdotettu, että kaikkiaan 44:ää objektiivisen tutkimuksen kohtaa voidaan pitää punaisena lippulaivana
Fyysinen ulkomuoto
Terapeutin on määriteltävä objektiivisesti, onko potilas huonovointinen, mutta tämä on hyvin subjektiivinen käsite. Seuraavat merkit voivat viitata siihen, että potilaalla on systeeminen vakava patologia.
- Pallor / punoitus
- Hikoilu
- Muuttunut ihonväri:
- Tremori/tärinä
- Väsyneenä
- Väsyneenä
- Halvaantuneena/huonona
- Halitoosi
- Heikosti istuvat vaatteet
Selkärangan epämuodostuneisuus
Selkärangan epämuodostuneisuutta, johon liittyy lihaskouristuksia ja vakavia liikerajoituksia, ehdotetaan tärkeimmiksi osoittajiksi vakavasta selkärangan patologiasta. Nopeasti alkava skolioosi voi viitata osteoomaan tai osteoblastoomaan, joka ei kuitenkaan välttämättä näy seisten. Nopeasti alkavan skolioosin toteamiseksi tarvitaan usein fysiologisia liikkeitä. Jotkin selkärangan kasvaimet voivat olla niin suuria, että ne voidaan nähdä tai tuntea. Turvotus ja arkuus voivat olla ensimmäinen merkki kasvaimesta. On myös tavallista, että selkärangan kasvaimet rajoittavat fysiologisia liikkeitä.
Muscle Spasm
Tämän ehdotetaan olevan synonyymi selkärankakivulle, ja sen vuoksi on vaikea määrittää, liittyykö se johonkin punaisen lipun patologiaan. Jos kyseessä on vakava selkärangan patologia, lihaskouristus voi olla niin vakava, että se aiheuttaa selkärangan skolioosin. Lihaskouristuksen, kivun ja muiden objektiivisten kliinisten mittausten välisestä korrelaatiosta on kuitenkin niukasti vahvaa näyttöä.
Neurologinen arviointi
Potilaat, jotka ilmoittavat neurologisia oireita subjektiivisessa arvioinnissa, vaativat neurologisen arvioinnin. Neurologinen vaje on harvoin ensimmäinen oire potilaalla, jolla on vakava selkärangan patologia, mutta 70 prosentilla potilaista on neurologinen vaje diagnoosin tekohetkellä. Dermatomit, myotomit ja refleksit on tutkittava. Myös ylempien liikehermosolujen radat olisi tutkittava plantaarisen ojentajarefleksin (Babinski), klonuksen ja Hoffmansin refleksin avulla. Jos se on reipas, se voi viitata ylemmän motoneuronin patologiaan.
Diagnostiset testit
Vakavien selkäsairauksien erotusdiagnostiikassa on ymmärrettävä, mitkä testit sopivat parhaiten kuhunkin selkäsairauteen ja/tai testiryhmiin. Parhaat testit ovat: luotettavia, edullisia, niillä on validoidut löydökset ja korkea diagnostinen tarkkuus eli spesifisyys ja sensitiivisyys).
- Spesifisyys – On niiden ihmisten prosenttiosuus, joiden testi on negatiivinen tietylle sairaudelle niiden ihmisten joukossa, joilla ei ole kyseistä sairautta
- Herkkyys – On niiden ihmisten prosenttiosuus, joiden testi on negatiivinen tietylle sairaudelle. On niiden henkilöiden prosenttiosuus, joiden testi on positiivinen tietylle sairaudelle niiden henkilöiden joukossa, joilla on kyseinen sairaus
- Todennäköisyyssuhde = Todennäköisyyssuhde (Likelihood Ratio, LR) on todennäköisyys, että tietty testitulos olisi odotettavissa potilaalla, jolla on kohdehäiriö, verrattuna todennäköisyyteen, että sama tulos spesifisyys, ja todennäköisyyssuhteet subjektiivisen tiedon käytöstä lannerangan murtuman diagnosoinnissa
Subjektiivinen indeksi Herkkyys (%) Spesifisyys (%) Positiivinen todennäköisyyssuhde Suhteet (%) Negatiivisen todennäköisyyden suhdeluvut (%) Historiaa suuresta traumasta
Kipu ja arkuus 0.60 0.91 6.7 0.44 Arkuus Ikä. >50 vuotta Ikä >52 0.95 0.39 1.55 0.13 Nainen Kortikosteroidien käyttö Kortikosteroidien käyttö Kortikosteroidien käyttö Klusteroidut tulokset Herkkyys (%) Spesifisyys (%) Positiivisen todennäköisyyden suhdeluku (%) Negatiivisen todennäköisyyden suhdeluku (%) 1 5:stä 0.97 0.06 1.04 0.43 2 of 5 0.95 0.34 1.43 0.16 3 of 5 0.76 0.69 2.45 0.34 4 of 5 0.37 0.96 9.62 0.66 5 of 5 0.03 1 7.63 0.98 Lannerangan puristusmurtuman objektiiviseksi testaamiseksi tutkija seisoo potilaan takana. Potilas seisoo peiliin päin, jotta tutkija voi arvioida hänen reaktionsa. Selkäranka tutkitaan koko pituudeltaan käyttäen lujaa, suljetun nyrkin iskua. Se on positiivinen, kun potilas valittaa terävää, äkillistä kipua.
Diagnostinen testi Herkkyys (%) Spesifisyys (%) Positiivinen. Todennäköisyyssuhde (%) Negatiivinen Todennäköisyyssuhde (%) Perkussionsti 87.5 90.0 8.8 0.14 Kaularangan selkäranka
Kanadalaisen C-selkärankasäännön avulla voidaan tunnistaa, milloin henkilöitä tulisi lähettää röntgenkuvaukseen.
Syöpä
Näyttää herkkyyden, spesifisyys ja todennäköisyyssuhteet merkkien ja oireiden osalta, jotka voivat viitata syöpään
Subjektiivinen indeksi Herkkyys (%) Spesifisyys (%) Positiivinen todennäköisyyssuhde (%) Negatiivinen todennäköisyyssuhde (%) Ikä >50 Aiempi syöpähistoria Ei parannusta kuukauden hoidon aikana Ei helpotusta vuodelepoon >0.15 0.94 2.59 0.90 Selkärankareuma
Näyttää subjektiivisesta arvioinnista saatujen tietojen herkkyyden ja spesifisyyden selkärankareuman suhteen
.
Subjektiivinen indeksi Herkkyys (%) Spesifisyys (%) Alkamisikä <40 1.00 0.07 Kipu ei lievity selinmakuulla 0.80 0.49 Aamulla selän jäykkyys 0.64 0.59 Kivun kesto >3 kuukautta 0.71 0.54 Rintakehän laajeneminen < tai yhtä suuri kuin 2.5cm 0.09 0.99 4 5:stä edellä mainituista 0.23 0.82 Cauda equina
Näyttää cauda equinaan liittyvien oireiden herkkyyden ja spesifisyyden.
Subjektiivinen indeksi Herkkyys (%) Spesifisyys (%) Nopeat oireet 24 tunnin kuluessa 0.89 Selkäkivun historia 0.94 Virtsanpidätyskyky 90 Sulkijalihaksen tonuksen menetys 80 Sakraaliosa. tuntoaistin menetys 85 Alaraajojen heikkous tai kävelyn menetys 84 Epänormaali peräaukon ääni 1 0.95 Muuttunut perineaalinen tunto 1 0.67 Kliininen päättely
Punaisten lippulaivojen käyttö ei saisi korvata kliinistä päättelyä, vaan niitä tulisi käyttää prosessin lisänä. Yksittäinen punainen lippu ei välttämättä anna vahvaa viitettä vakavasta patologiasta. Sitä olisi tarkasteltava henkilön anamneesin ja tutkimuslöydösten yhteydessä.
Potilaiden salakavalien oireiden epäasianmukainen liittäminen traumaattiseen tapahtumaan on yleistä ja voi olla harhaanjohtavaa. Kliininen päättely on vain niin hyvä kuin tiedot, joihin se perustuu, mikä osoittaa perusteellisen kysymyksenasettelun merkityksen subjektiivisessa arvioinnissa.
Kliinisessä päättelyssä voi esiintyä kolmenlaisia virheitä:
- Virheellinen vihjeiden havaitseminen tai esiin saaminen
- Puutteellinen faktatieto
- Tunnettujen faktojen virheellinen soveltaminen tiettyyn ongelmaan
Kliinisen päättelyprosessin aikana terapeutin olisi määritettävä, ovatko potilailta saamansa informaation loogiset johtopäätökset. Terapeutin ei pitäisi rauhoittua siitä, että aiemmat tutkimukset raportoidaan normaaleina. Varhaisvaiheessa vakavaa selkärangan patologiaa on vaikea havaita, eikä painonlasku aina näy näissä varhaisvaiheissa.
Punaisia herroja vakavasta selkärangan patologiasta voivat olla selkärangan ahtauma, alaraajojen turvotus, hermojuuren kompressio, perifeerinen neuropatia, kaularangan myelopatia, alkoholismi, diabetekseen sairastuminen, MS-tauti ja UMND. Koska punaisia lippuja voi esiintyä runsaasti, on tärkeää, että terapeutti tulkitsee punaiset liput potilaan senhetkisen tilan yhteydessä eikä yksittäisinä.
Punaisten lippujen hallinta
Jos selkärangassa havaitaan punaisia lippuja, terapeutin on ensin harkittava, onko jatkohoitoon lähettäminen aiheellista. Jos tilanne on riittävän vakava, terapeutti voi ohjata tapaturma- ja päivystyspoliklinikalle, kuten cauda equina -oireyhtymän ja murtumien tapauksessa. Muussa tapauksessa voidaan hankkia erikoislääkärin lausunto, joka voi olla lähete selkärangan erikoispoliklinikalle.
Epäonnistuminen paranemisessa kuukauden kuluttua on punainen lippu, ja potilas voidaan ohjata takaisin yleislääkärin vastaanotolle jatkohoitoa ja tarvittavia diagnostisia lisäkokeita varten. Yleislääkäri voi lähettää potilaan röntgen-, CT/MRI-, verikokeisiin tai hermojohtumistutkimuksiin. On ehdotettu, että väärien hälytysten määrän vähentämiseksi potilas olisi ensin ohjattava takaisin yleislääkärille, joka tekee tarvittaessa lisätutkimuksia ennen kehittyneempien kuvantamistutkimusten tekemistä.
Dokumentointi
Keskusteluun lähettämisen jälkeen punaiset liput on kirjattava muistiinpanoihin, koska se osoittaa fysioterapian vasta-aiheen. Fysioterapeuttien dokumentointi punaisista lippulauseista Yhdysvalloissa on osoittanut, että kahdeksan yhdestätoista punaisesta lippulauseesta dokumentoitiin 98 prosentissa tapauksista, kuten alla on esitetty:
- Ikä yli 50 vuotta
- Rakon toimintahäiriö
- Syöpähistoria
- Immunosuppressio
- Yökipu
- Historia traumasta
- Satulanestesia
- Alaraajojen neurologinen vajaatoiminta
Punaiset liput, joita ei dokumentoitu rutiininomaisesti, sisältyvät:
- Painonlasku
- Viimeinen infektio
- Kuume/ vilunväristykset
Verrattaessa näitä tietoja USA:ssa Skotlannissa tehtiin katsaus 2147 hoitojakson punalippujen dokumentointiin. Tutkimus toteutettiin kahdessa vaiheessa, touko-kesäkuussa 2008 ja tammi-helmikuussa 2009). Terapeuteille annettiin verkkotyökalu, jonka avulla he saivat tietoa yleisimmistä punaisista lipuista. Tulosten mukaan ensimmäisessä vaiheessa 33 prosenttia punaisista lipuista oli dokumentoitu, ja näistä 33 prosentista 54 prosenttia oli cauda equina -oireita. Vertailun vuoksi todettakoon, että kakkosvaiheessa dokumentointiaste nousi 65 prosenttiin punaisista lipuista, ja näistä 84 prosentissa todettiin cauda equina -oireita. Vaikka dokumentointi parani, joka viides terapeutti ei silti dokumentoinut punaisia lippuja. Kaikista tutkituista punaisia lippuja koskevista kysymyksistä HIV:n/huumeiden väärinkäyttö oli vähiten dokumentoitu punainen lippu
- 1.0 1.1 Finucane L. An Introduction to Red Flags in Serious Pathology. Physioplus 2020.
- Koes B, van Tulder M, Lin C, Macedo L, McAuley J, Maher C. Päivitetty katsaus kliinisiin ohjeisiin epäspesifisen alaselkäkivun hoidosta perusterveydenhuollossa. European Spine Journal. 2010;19(12):2075-94.
- Childs, J.D., Cleland, J.A., Elliott, J.M., Teyhen, D.S., Wainner, R.S., Whitman, J.M., Sopky, B.J., Godges, J.J., Flynn, T.W., Delitto, A. ja Dyriw, G.M., 2008. Niskakipu: Amerikan fysioterapiayhdistyksen ortopedisen osaston (Orthopaedic Section of the American Physical Therapy Association) kansainväliseen toimintakyvyn, työkyvyttömyyden ja terveyden luokitukseen liittyvät kliiniset toimintaohjeet (International Classification of Functioning, Disability and Health). Journal of Orthopaedic & Sports Physical Therapy, 38(9), s. A1-A34.
- Henschke N, Maher C, Ostelo R, de Vet H, Macaskill P, Irwig L. Red flags to screen for malignancy in patients with low-back pain. Cochrane Database of Systematic Reviews. 2013(2).
- 5.0 5.1 Premkumar A, Godfrey W, Gottschalk MB, Boden SD. Alaselkäkivun punaiset liput eivät ole aina todella punaisia. J Bone Jt Surg. 2018;100(5):368-74.
- Downie A, Williams C, Henschke N, Hancock M, Ostelo R, de Vet H, et al. Red flags to screen for malignancy and fracture in patients with low back pain: systematic review. British Medical Journal. 2013;347.
- Gordon Higginson. Kliinisten standardien neuvoa-antava ryhmä. Qual Health Care. 1994 Jun; 3(Suppl): 12-15.
- 8.00 8.01 8.02 8.03 8.04 8.05 8.06 8.07 8.08 8.09 8.10 8.11 8.12 8.13 8.14 Greenhalgh, S. ja Selfe, J. Red Flags: A guide to identifying serious pathology of the spine. Churchill Livingstone: Elsevier. 2006.
- Leerar, P J, Boissonnault, W, Domholdt, E ja Roddey, T. Documentation of red flags by physical therapists for patients with low back pain. The Journal of Manual and Manipulative Therapy. 2007; 15 (1): 42 – 49.
- Deyo, R ja Diehl, A. Cancer as a cause of back pain – fequencey, clinical presentation and diagnostic strategies.Journal of General Internal Medicine. 1988;3(3):230-8.
- Anthony Delitto, Steven Z. George, Linda Van Dillen, Julie M. Whitman, Gwendolyn Sowa, Paul Shekelle, Thomas R. Denninger, Joseph J. Godges. Low Back Pain: Clinical Practice Guidelines Linked to the International Classification of Functioning, Disability, and Health from the Orthopaedic Section of the American Physical Therapy Association. Journal of Orthopaedic and Sports Physical Therapy, 2012, 42(4)
- Eveleigh, C. Red Flags and Spinal Masquereders. . Saatavissa: www.nspine.co.uk/…/09-nspine2013-red-flags-masqueraders.ppt. Viitattu 13/01/14. 2013.
- 13.0 13.1 13.2 13.3 Greenhalgh, S. ja Selfe, J. A qualitative investigation of Red Flags for serious spinal pathology. Fysioterapia. 95, pp: 223 – 226. 2009.
- Petty, N. J. ja Moore, A. P. Neuromuskulaarinen tutkimus ja arviointi: käsikirja terapeuteille. Edingburgh: Churchill Livingstone. 2001.
- 15.0 15.1 Sackett, D.L., Straws, S.E., Richardson, W.S., et al. (2000) Evidence-based medicine: How to practice and teach EBM.(2nd ed.) London: Harcourt Publishers Limited.
- Centre for evidence based medicine, Critical appraisal, Likelihood ratios, August 2012, (accessed January 2014)
- Van den Bosch MAAJ, Hollingworth W, Kinmonth AL, Dixon AK. Evidenssi lannerangan radiografian käyttöä vastaan alaselkäkivun hoidossa. Clinical Radiology 2004;59:69-76.
- Roman M, Brown C, Richardson W,Isaacs R, Howes C, Cook C. Kliinisen päätöksentekoalgoritmin kehittäminen osteoporoottisen nikaman kompressiomurtuman tai kiilamuodostuman havaitsemiseksi. Journal Manipulative Physiological Therapeutics 2010;18:44-9.
- Patrick JD, Doris PE, Mills ML, Friedman J, Johnston C. Lumbar spine x-rays: a multihospital study. Annals Emergency Medicine 1983;12:84-7.
- Scavone JG, Latshaw RF, Rohrer GV. Lannerangan selkärangan filmien käyttö. Tilastollinen arviointi yliopistollisessa opetussairaalassa. JAMA 1981;246:1105-8.
- Gibson M, Zoltie N. Onnettomuus- ja päivystyspoliklinikoille tulevien selkäkipujen röntgenkuvaus. Archives Emergency Medicine 1992;9:28-31.
- Deyo RA, Diehl AK. Lannerangan filmit perusterveydenhuollossa: nykyinen käyttö ja valikoivien tilauskriteerien vaikutukset. Journal General Internal Medicine 1986;1:20-5.
- Langdon J, Way A, Heaton S, Bernard J, Molloy S. Vertebral compression fractures: new clinical signs to help diagnosis. Annals Royal College Surgeons England 2009 Dec 7.
- Reinus WR, Strome G, Zwemer FL. Lumbosakraalisen selkärangan röntgenkuvien käyttö II-tason päivystysosastolla. AJR American Journal Roentgenology 1998;170:443-7.
- 25.0 25.1 Deyo RA, Jarvik JG. Alaselkäkivun diagnostinen arviointi painottaen kuvantamista. Ann Intern Med. 2002;137:586-97.
- Jacobson AF. Tuki- ja liikuntaelinten kipu piilevän pahanlaatuisuuden indikaattorina. Luustosintigrafian tuotto. Archives of International Medicine 1997;157:105-9.
- Frazier LM, Carey TS, Lyles MF, Khayrallah MA, McGaghie WC. Valikoivat kriteerit voivat lisätä lumbosakraalisen selkärangan röntgenkuvauksen käyttöä akuutissa alaselkäkivussa. Archives of International Medicine 1989;149:47-50.
- Deyo RA, Diehl AK. Syöpä selkäkivun syynä: esiintymistiheys, kliiniset oireet ja diagnostiset strategiat. Journal General Internal Medicnie 1988;3:230-8.
- Cook C, Ross MD, Isaacs R, Hegedus E. Ei-mekaanisten löydösten tutkiminen selkärangan liikkeiden seulonnassa metastaattisen syövän tunnistamiseksi ja/tai poissulkemiseksi. Pain Practice 2012;12:426-33.
- Jalloh ja Minhas. Ensihoitolääketiede. 2007;24:33-4
- N.A. Johnson ja S. Grannum. Kliinisten merkkien ja oireiden tarkkuus cauda equine -oireyhtymän ennustamisessa The Bone and Joint Journal. 2012 vol. 94-B no. SUPP X 058
- 32,0 32,1 32,2 32,3 Ferguson, F. Holdsworth, L. ja Rafferty, D. Low back pain and physiotherapy use of red flags: the evidence from Scotland. Fysioterapia. 96, pp: 282 – 288. 2010
- Finucane L, Selfe J, Mercer C, Greenhalgh S, Downie A, Pool A et al. An evidence informed clinical reasoning framework for clinicians in the face of serious pathology in the spine course slide. Physioplus 2020.
- Mercer, C., Jackson, A., Hettinga, D., Barlos, P., Ferguson, S., Greenhalgh, S., Harding, V., Hurley Osing, D., Klaber Moffett, J., Martin, D., May, S., Monteath, J., Roberts, L., Talyor, N. ja Woby, S. Kliiniset ohjeet jatkuvan alaselkäkivun fysioterapeuttista hoitoa varten (Clinical guidelines for the physiotherapy management of persistent low back pain), osa 1: liikunta. Chatered Society of Physiotherapy. . Saatavilla osoitteessa: http://www.csp.org.uk/publications/low-back-pain. Viitattu 13/01/14. 2006.
- Greenhalgh, S. ja Selfe, J. Selkärangan pahanlaatuinen myelooma: Case Report. Physiotherapy. 89 (8), pp: 486 – 488.
- Moffett, J. K., McLean, S. ja Roberts, L. Red flags need more evalutation: reply. Rheumatology. 45, pp: 922. 2006
- Chau, A. M. T., Xu, L. L., Pelzer, N. R. ja Gragnaniello, C. (2013). Kirurgisen toimenpiteen ajoitus hevosen kaudaoireyhtymässä – systemaattinen kriittinen katsaus. World Neurosurgery. 12
- 38.0 38.1 38.2 Carvalho, A. Red Alert: How useful are flags for identifying the origins of pain and barriers to rehabilitation? Frontline. 13 (17). 2007
- Chartered Society of Physiotherapy. Kliiniset ohjeet periytyvän alaselkäkivun fysioterapeuttista hoitoa varten. . Saatavilla osoitteessa: www.csp.org.uk/publications/low-back-pain. Luettu 14/01/2014. 2006
- Hensche, N. ja Maker, C. Red flags need more evaluation. Rheumatology. 45, pp: 921. 2006.
Vastaa