Jättimäisen paraesofageaalisen tyrän laparoskooppinen korjaus
On 19 joulukuun, 2021 by adminLeikkausvaiheet
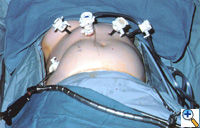
Kuva 2: Laparoskooppinen porttipaikkaus jättimäisen paraesofageaalisen tyrän korjausta varten.
Potilas asettuu selinmakuulle leikkauspöydälle, ja kirurgi työskentelee oikealta puolelta apulaisen ollessa vasemmalla. Neljä 5 mm:n ja yksi 10 mm:n laparoskooppista porttia (Versaport, United States Surgical Corporation (USSC); Norwalk, CT) asetetaan ylävatsaan (kuva 2). Maksan vasen lateraalinen segmentti vedetään anteriorisesti 5 mm:n joustavalla retraktorilla (Snowden Pencer, Genzyme; Tucker, GA) ja kiinnitetään paikallaan olevaan kiinnityslaitteeseen (Mediflex; Islanda, NY).
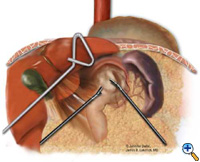
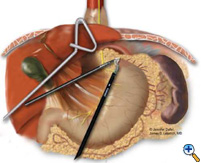
Kun hiatus on paljastettu, tyrättyä vatsaa supistetaan vatsaonteloon atraumaattisten tarttujien (Snowden Pencer) avulla käsin kädestä käteen -menetelmällä (”käsi kädestä käteen”-menetelmällä) (kuva 3). Dissektio aloitetaan jakamalla gastrohepaattinen ligamentti ja paljastamalla pallean oikea puolisko ultraäänisaksilla (USSC) tai harmonisella skalpellilla (Ethicon; Cincinnati, OH). Seuraavaksi gastrosplenic ligamentti jaetaan yhdessä funduksen posterioristen kiinnikkeiden kanssa. Dissektiota jatketaan oikean ja vasemman cruran liitoskohdan paljastamiseksi retroesofageaalisessa tilassa. Tyräpussi ja gastroesofageaalinen rasvatyyny leikataan varovasti pois, jolloin etummainen vagushermo pyyhkäistään rasvatyynyn mukana ruokatorven oikealle puolelle (kuva 4). Tyräpussin poistamiseksi kokonaan välikarsinasta ja pois palleakorjauksen tai fundoplikaation alueelta käytetään yhdistelmää, jossa käytetään terävää leikkelyä ultraäänisaksilla ja tylppää leikkelyä tarttujilla. Koko pussi on poistettava tyräontelosta, osia pussista voidaan jättää vagushermojen läheisyyteen loukkaantumisen välttämiseksi. Distaalinen ruokatorvi mobilisoidaan sitten yläviistoon sen määrittämiseksi, onko ruokatorven lyhentymä olemassa.
 |
 |
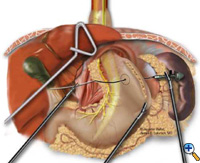 |
| Kuva 3: Laparoskooppinen ”käsin kädestä käteen” -reduktio rintakehänsisäisestä mahalaukusta. | Kuva 4: Etummaisen gastroesofageaalisen rasvatyynyn dissektio. | Kuva 5: Alustan asettelu ETA-tappia varten. |
Jos ruokatorven ja mahalaukun yhtymäkohta ei jää palleahiatuksen alapuolelle riittävällä, jännitteettömällä vatsaontelon sisäisen ruokatorven segmentillä, lisätään Collisin gastroplastia ennen fundoplikaatiota. Leikkaustiimi asettaa Maloneyn ruokatorven bougien transoraalisesti gastroesofageaalisen liitoskohdan poikki pienempää kaarta pitkin. Käytämme yleensä 50 ranskalaista bougieta. Suuri kapeneva neula, joka on kiinnitetty #2 Vicryl-ompeleeseen, suoristetaan ja sidotaan 21 mm:n ETA-tappilaitteen (USSC) anvilin kärkeen, ja neula viedään mahalaukun läpi posteriorista anterioriseen suuntaan bougien vieressä (kuva 5) noin 4-5 cm distaalisesti ruokatorven ja ruokatorven yhtymäkohdan tasolta. Sen jälkeen neula vedetään varovasti posteriorisen ja anteriorisen mahalaukun seinämän läpi bougien viereen. Sähkökauterin harkittu käyttö helpottaa anvilin kärjen kulkua. Tämän jälkeen ETA-niitin työnnetään vatsaonteloon, liitetään anviliin ja laukaistaan. Laukaistu ETA-nitoja luo mahalaukun seinämään pyöreän vian, joka mahdollistaa gastroplastian segmentin valmistumisen endo-GIA-nitojalla. Endo-GIA II (USSC) laukaistaan kraniaaliseen suuntaan, tiukasti bougia vasten, jotta luodaan vähintään 4 cm jännitteetön intraabdominaalinen neoesofagus (kuva 6).
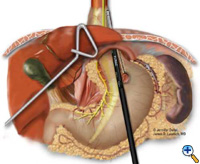 |
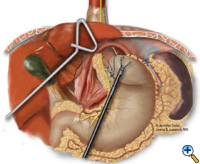 |
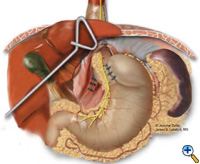 |
| Kuva 6: Neoesofaguksen luominen Endo-GIA-niittimellä. | Kuva 7: Collis-segmentin 360 asteen kietoutumisen ompelu. | Kuva 8: Valmistunut cruralin korjaus ja Collis-Nissen-fundoplikaatio. |
Esofagus tai neoesofagus kietoutuu mobilisoidun mahalaukun funduksen kanssa 2-3 cm:n floppy Nissen-fundoplikaatioon bougien päälle. Fundoplikaatioon käytetään tyypillisesti 3 keskeytettyä ommelta (2-0 Surgidac, Endostitch, USSC) (kuva 7). Sen jälkeen bougie poistetaan ja nasogastrinen letku asetetaan paikalleen. Crura lähennetään posteriorisesti keskeytetyllä 0-punosompeleella (Surgidac, USSC) käyttäen jälleen Endostitch-laitetta (USSC) (kuva 8). Useimmissa tapauksissa crura lähennetään ensisijaisesti ilman ylimääräistä jännitystä. Epätavallisissa tapauksissa, joissa vika on liian suuri, käytetään Gore-Tex (W.L. Gore; Flagstaff, AZ) -laastaria sulkemisen vahvistamiseksi.
Nenämahaletku poistetaan ensimmäisenä postoperatiivisena päivänä ja otetaan bariuminielu korjauksen arvioimiseksi ja vuodon poissulkemiseksi. Jos vuotoa ei havaita, kirkkaat nesteet aloitetaan samana päivänä, ja potilas kotiutetaan postoperatiivisena päivänä 2. Ruokavaliota jatketaan kotona tavanomaiseksi ruokavalioksi seuraavien 3 viikon aikana. Kaikille potilaille tehdään seurantakäynti 1 kuukauden kuluttua, jolloin he nielevät uudelleen bariumia.
Vastaa