No se puede obtener ninguna satisfacción: Disfotopsias tras la cirugía de cataratas
On diciembre 25, 2021 by adminLa cirugía de cataratas de hoy en día tiene un gran éxito a la hora de mejorar la visión y la calidad de vida de los pacientes. Sin embargo, un pequeño porcentaje de pacientes sigue estando insatisfecho después de la intervención, aunque se consiga una agudeza visual de 20/20. Un estudio descubrió que la principal causa de insatisfacción posquirúrgica en una población normal de pseudofáquicos era la disfotopsia, prácticamente desconocida hace dos décadas.1
La mayoría de los optometristas todavía están vagamente familiarizados con las disfotopsias; sin embargo, con su incidencia en aumento, es importante que seamos capaces de comanejar los casos de disfotopsia de forma eficaz con los cirujanos cuando la intervención sea necesaria.
El término disfotopsia se utiliza para describir una variedad de síntomas visuales que resultan de la luz que se refleja en la lente intraocular (LIO) sobre la retina.2 Las disfotopsias se dividen generalmente en dos categorías: positivas y negativas. Los cambios visuales positivos implican síntomas de artefactos luminosos, mientras que las disfotopsias negativas se perciben como sombras o zonas oscuras en el campo visual.3 Los pacientes pueden informar de resplandores, destellos, halos o sombras al describir sus síntomas visuales.
La introducción del material acrílico para lentes intraoculares ayudó a reducir significativamente la tasa de opacificación capsular posterior tras la cirugía de cataratas.
Es difícil estimar la prevalencia de las disfotopsias. Los estudios informan de un rango que va desde el 1,5% hasta el 67% de disfotopsias positivas, y la mayoría de los datos muestran cifras más moderadas del 12% al 35%).4-6 Las disfotopsias negativas son menos prevalentes y se cree que sólo ocurren en el 0,5% al 2,4% de los pacientes.5,7 En la gran mayoría de los casos, los síntomas remiten varias semanas después de la cirugía debido al proceso de neuroadaptación. La neuroadaptación puede producirse en respuesta a una alteración visual monocular o binocular no deseada.8 La plasticidad neural inherente al cerebro ayuda a la corteza visual a anular el efecto de un patrón no deseado.8,9 Esto puede explicar por qué sólo se observan efectos significativos a largo plazo en un pequeño porcentaje de la población pseudofáquica.
Evolución de las LIO
Para entender el aumento de la incidencia de las disfotopsias positivas, es importante considerar la evolución de las LIO. El primer material de lente intraocular comúnmente aceptado fue el polimetilmetacrilato (PMMA), que normalmente coincidía con un diseño de lente de borde redondeado. Las ventajas del material de PMMA incluían el bajo coste y la durabilidad dentro del ojo.10 Las lentes de PMMA causan poca o ninguna disfotopsia, lo que se ve respaldado por el hecho de que las disfotopsias eran prácticamente desconocidas cuando el PMMA era el material de LIO de elección.2 Estas lentes se utilizan raramente en la actualidad debido a la incapacidad del material para plegarse, lo que requiere una gran incisión durante la cirugía, y una alta tasa de opacificación capsular posterior (OCP) debido al diseño del borde.11
Debido a que las incisiones más grandes aumentan el riesgo de infección y de complicaciones en el iris, y a que los investigadores descubrieron que el diseño de borde redondeado es un factor de riesgo prominente para la OCP, se introdujeron materiales flexibles de acrílico y silicona con diseños verticales de borde afilado, con gran éxito. Dado que cada vez hay más pruebas que indican que las LIO con bordes afilados dan lugar a menores tasas de OCP que las de bordes redondos, los diseños de lentes con bordes afilados se utilizan ahora con más frecuencia que los diseños con bordes redondos.12
El material de lente acrílico redefinió la cirugía de cataratas por su capacidad de plegarse y ajustarse a través de pequeñas incisiones, al tiempo que reducía en gran medida la tasa de OCP.13,14 Debido a estas ventajas, las LIO de acrílico son las lentes que más se implantan en la actualidad en Estados Unidos. Sin embargo, los materiales de las lentes acrílicas han creado una tendencia posterior de mayor incidencia de disfotopsias.2
Disfotopsias positivas
Varios estudios evaluaron el papel del material de la LIO en la formación de las disfotopsias positivas. Los investigadores especulan que las disfotopsias positivas están causadas por la luz parásita que se proyecta sobre la retina, que empeora si esa luz parásita se concentra en una zona concreta. Un estudio analizó la luz reflejada por las superficies de las LIO y descubrió que cuando la luz inicial incide en la retina y se dispersa fuera del ojo, parte de ella se refleja en la superficie posterior de la LIO y vuelve a la retina.15 Los investigadores descubrieron que los materiales con índices de refracción más altos ayudan a concentrar una mayor cantidad de luz en una zona más pequeña de la retina, lo que provoca los síntomas. Las lentes acrílicas suelen tener un índice de refracción más alto que las de PMMA o silicona, lo que respalda aún más las conclusiones de los investigadores.
Otro estudio sostiene que la mayor reflectividad de la superficie de las lentes acrílicas provoca más síntomas en comparación con las lentes de silicona o PMMA.16 Los investigadores respaldaron su afirmación sustituyendo las LIO acrílicas de ocho pacientes sintomáticos por LIO de silicona o PMMA, lo que alivió los síntomas de disfotopsia. Otros informes de casos presentan resultados similares, pero no se han realizado estudios a gran escala.4,16
Además del material de la lente, el diseño de los bordes de la LIO también se ha implicado en el desarrollo de disfotopsias positivas.17 Las disfotopsias eran poco frecuentes cuando se utilizaban diseños de bordes redondeados, pero un cambio en la industria hacia los bordes afilados dio lugar a una mayor incidencia de disfotopsias. Mediante un análisis informático, los investigadores descubrieron que tanto las LIO de bordes afilados como las de bordes redondos producen luz parásita, pero sólo el diseño de bordes afilados concentra los rayos de luz parásita en un arco en la retina, lo que provoca los síntomas.18 Los diseños de bordes redondos distribuyen la luz de forma más uniforme por toda la retina, minimizando el efecto.
Disfotopsias negativas
La disfotopsia negativa es una complicación visual mucho menos estudiada y comprendida que la disfotopsia positiva. Los pacientes suelen quejarse de una sombra oscura en el campo visual temporal. Suele manifestarse después de la implantación de una LIO de cámara posterior dentro de la bolsa.19 Hay numerosas teorías que intentan identificar la causa de la disfotopsia negativa; entre los sospechosos se encuentran los parámetros y la óptica de la LIO, las cicatrices de la incisión corneal, la afectación del borde de la capsulotomía anterior y la distancia de la LIO al iris.7,16,17,20
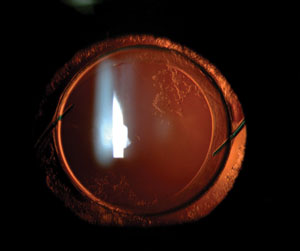
LIO en bolsa con OCP leve. Algunos cirujanos mejoraron las disfotopsias negativas de ciertos pacientes sustituyendo una LIO en bolsa por una LIO con fijación en el surco. Los síntomas de disfotopsia negativa nunca se eliminaron simplemente colocando una LIO diferente dentro del saco capsular en lugar de la original.
Uno de los estudios más prometedores utilizó programas informáticos para simular disfotopsias negativas en modelos de ojos normales.19 Los investigadores descubrieron que se formaban sombras en la retina periférica cuando los rayos de luz sufrían cambios en el borde afilado posterior de la lente. El análisis informático mostró la formación de escotomas con patrones anulares, que serían aparentes sólo temporalmente en el campo visual de un paciente, ya que la nariz bloquea el aspecto nasal.
Los investigadores determinaron que se requieren varios factores ópticos para la formación de disfotopsias negativas.19 Los más significativos son: una pupila pequeña; la colocación de una lente acrílica a una distancia superior a 0,06 mm pero inferior a 1,23 mm por detrás de la pupila; un diseño de bordes afilados; y una retina nasal funcional que se extiende por delante de la sombra. Los factores secundarios incluyen un índice de refracción elevado del material de la LIO y la ubicación nasal de la pupila en relación con el eje óptico del ojo.19
Se han intentado varios tratamientos diferentes para reducir la disfotopsia negativa. Los investigadores informaron de que un intercambio de LIO con una reducción de la distancia entre el iris y la LIO ayudó a reducir los síntomas de la disfotopsia negativa.20 Se observaron resultados similares en otro estudio, en el que se descubrió que el cambio de una LIO en bolsa por una lente fijada en el surco dio lugar a la resolución de los síntomas en cinco ojos de cinco mujeres diferentes.21 Las investigaciones también muestran que la captura óptica inversa y la implantación de LIO secundaria a caballo pueden resolver los síntomas de disfotopsia negativa.22
Varios estudios informan de la resolución parcial o completa de los síntomas después de la capsulotomía anterior con láser YAG de la porción nasal de la cápsula anterior.23,24 Esta evidencia no concuerda con la hipótesis de un estudio anterior de que la eventual opacificación y translucidez de la cápsula anterior ayuda a reducir la percepción de la sombra al dispersar la luz en esa región de la retina.19 En comparación con otros estudios, esta explicación aborda por qué la incidencia de las disfotopsias negativas disminuye drásticamente dos o tres años después de la cirugía. Las disfotopsias negativas siguen siendo poco conocidas, y se necesitan más estudios sobre este tema.
Manejo
Las disfotopsias son la principal fuente de insatisfacción de los pacientes después de la cirugía de cataratas.1 En la mayoría de los casos disminuyen con el tiempo, pero algunos pacientes presentan síntomas graves a largo plazo.7 Es importante que los optometristas reconozcan las disfotopsias, ya que somos parte integrante de la educación del paciente y del comanejo con el cirujano. La anamnesis debe realizarse con mucho cuidado, comenzando con preguntas abiertas. La búsqueda de síntomas específicos puede suscitar una respuesta positiva por parte de ciertos pacientes, incluso en ausencia de problemas significativos. Centrarse en esos problemas puede hacer que los síntomas sean subjetivamente más molestos para los pacientes.
Es vital comprender que la cirugía de cataratas no debe considerarse como un tratamiento «de molde» que pueda resolver todos los problemas visuales de todos los pacientes. Los ojos individuales pueden responder a la cirugía de forma única, algunos de ellos desarrollando disfotopsias visualmente significativas.
Actualmente no existe una estrategia de gestión acordada para los síntomas de disfotopsia positiva. Los oftalmólogos deben educar a los pacientes en que, en la mayoría de los casos, éstos ceden tras el período postoperatorio inicial, y las alteraciones visuales deberían desaparecer sin necesidad de tratamiento adicional.7
Si los síntomas graves persisten después de cuatro a seis semanas, se puede considerar el intercambio de lentes intraoculares; sin embargo, debe ser el último recurso. El momento oportuno es importante a la hora de considerar un intercambio de LIO, y una intervención más temprana puede ser más fácil para el cirujano e implica menos riesgo para el paciente. La háptica de ciertas lentes puede fibrosarse o empezar a erosionarse a través del borde de la cápsula hacia el surco, incluso varias semanas después de la cirugía.25 Las lentes intraoculares también pueden desarrollar una fuerte adherencia a la cápsula, lo que dificulta al cirujano su disección del saco capsular.26 Si el intercambio de LIO se realiza lo suficientemente pronto después de la extracción inicial de la catarata, el cirujano puede utilizar la incisión corneal transparente original.25 Tenga en cuenta que si se considera un intercambio de lentes intraoculares, debe evitarse la capsulotomía YAG, ya que la cápsula posterior abierta requiere una vitrectomía durante el procedimiento de intercambio de LIO.25
Algunos pacientes con disfotopsias negativas graves han encontrado alivio con el intercambio de LIO con captura óptica inversa, fijación del surco e inserción de LIO piggyback.20-22 También se ha demostrado que la capsulotomía anterior con YAG ayuda a resolver los síntomas de las disfotopsias negativas.23,24
Todavía queda mucho por estudiar en este ámbito de la cirugía de cataratas, pero el conocimiento de estas complicaciones es importante, ya que pueden causar una importante insatisfacción del paciente.
El Dr. Sukhovolskiy completó su residencia en el Jonathan M. Wainwright VAMC y Pacific Cataract and Laser Institute en Kennewick, Wash.
1. Kinard K, Jarstad A, Olson R. Correlación de la calidad visual con la satisfacción y la función en una cohorte normal de pacientes pseudofáquicos. J Cataract Refract Surg. 2013;39:590-7.
2. Schwiegerling J. Recent developments in pseudophakic dysphotopsia. Curr Opin Ophthalomol. 2006;17:27-30.
3. Hood CT, Sugar A. Molestias subjetivas después de la cirugía de cataratas: causas comunes y estrategias de manejo. Curr Opin Ophthalmol. 2015;26:45-9.
4. Ellis MF. Diseño de lente intraocular con bordes afilados como causa de deslumbramiento permanente. J Cataract Refract Surg. 2001;27:1061-4.
5. Meacock WR, Spalton DJ, Khan S. The effect of texturing the intraocular lens edge on postoperative glare symptoms: a randomized prospective, double-masked study. Arch Ophthalol. 2002;120:1294-8.
6. Tester R, Pace NL, Samore M, Olson RJ. Disfotopsia en pacientes fáquicos y pseudofáquicos: incidencia y relación con el tipo de lente intraocular. J Cataract Refract Surg. 2000;26:810-6.
7. Osher RH. Disfotopsia negativa: estudio a largo plazo y posible explicación de los síntomas transitorios. J Cataract Refract Surg. 2008;34:1699-1707.
8. Kershner RM. Neuroadaptación y LIOs premium: ¿Qué piensa el cerebro? Ophthalmology Management. 2011;15(12):51-4.
9. Kent C, Kershner RM, Mainster M, McDonald JE. Neuroadaptación multifocal: ¿Puede el entrenamiento ayudar al cerebro? Rev Ophthalmol. 2010;17(3):24-31.
10. Bellucci R. An introduction to intraocular lenses: material, optics, haptics, design and aberration. Catarata. Serie de cursos de la ESASO. Basel, Karger, 2013;3:38-55.
11. Auffarth GU, Brezin A, Caporossi A, et al. Comparación de las tasas de capsulotomía Nd:YAG tras la facoemulsificación de lentes intraoculares de PMMA, silicona o acrílico en cuatro países europeos. Ophthalmic Epidemiol. 2004;11(4):319-29.
12. Cheng J, Wei R, Cai J, et al. Eficacia de diferentes materiales de lentes intraoculares y diseños de borde óptico en la prevención de la opacificación capsular posterior: un metaanálisis. Am J Opthalmol. 2007;143:428-36.
13. Hollick EJ, Spalton DJ, Ursell PG, et al. Efecto de las lentes intraoculares de polimetilmetacrilato, silicona y poliacrílicas en la opacificación capsular posterior 3 años después de la cirugía de cataratas. Ophthalmology. 1999;106:49-54.
14. Yan Q, Perdue N, Sage EH. Respuestas diferenciales de las células epiteliales del cristalino humano a las lentes intraoculares in vitro: discos acrílicos hidrofóbicos frente a discos de PMMA o silicona. Graefe’s Arch Clin Exp Ophthalmol. 2005;243:1253-62.
15. Erie JC, Bandhauer MH, McLaren JW. Análisis del deslumbramiento postoperatorio y del diseño de la lente intraocular. J Cataract Refract Surg. 2001;27:614-21.
16. Davison JA. Disfotopsia positiva y negativa en pacientes con lentes intraoculares acrílicas. J Cataract Refract Surg. 2000;26:1346-55.
17. Peng Q, Visessook N, Apple DJ, et al. Surgical prevention of posterior capsule opacification. Parte 3: Efecto de barrera óptica de la lente intraocular como segunda línea de defensa. J Cataract Refract Surg. 2000;26:198-213.
18. Holladay JT, Lang A, Portney V. Analysis of edge glare phenomena in intraocular lens edge designs. J Cataract Refract Surg. 1999;25:748-52.
19. Holladay JT, Zhao H, Reisin CR. Negative dysphotopsia: The enigmatic penumbra. J Cataract Refract Surg. 2012;38:1251-65.
20. Vamosi P, Csakany B, Nemeth J. Intercambio de lentes intraoculares en pacientes con síntomas de disfotopsia negativa. J Cataract Refract Surg. 2010;36:418-24.
21. Burke TR, Benjamin L. Sulcus-fixated intraocular lense implantation for the management of negative dysphotopsia. J Cataract Refract Surg. 2014;40:1469-72.
22. Masket S, Fram NR. Disfotopsia negativa pseudofáquica: Manejo quirúrgico y nueva teoría de la etiología. J Cataract Refract Surg. 2011;37:1199-1207.
23. Cooke DL, Kasko S, Platt LO. Resolución de la disfotopsia negativa después de la capsulotomía anterior con láser. J Cataract Refract Surg. 2013;39:1107-9.
24. Folden DV. Capsulectomía anterior con láser de neodimio:YAG: opción quirúrgica en el manejo de la disfotopsia negativa. J Cataract Refract Surg. 2013;39:1110-5.
25. Grayson, D. Los entresijos de la explantación del cristalino. Rev Ophthalmol. 2011;18(10):36.
26. Leysen I, Bartholomeeusen E, Coeckelbergh T, Tassignon MJ. Resultados quirúrgicos del intercambio de lentes intraoculares. Estudio de cinco años. J Cataract Refract Surg. 2009;35:1013-8.
Deja una respuesta