Matar el cáncer a través del sistema inmunitario
On noviembre 20, 2021 by admin
¿Y si el cuerpo pudiera curarse a sí mismo incluso de los tumores más agresivos y mortales?
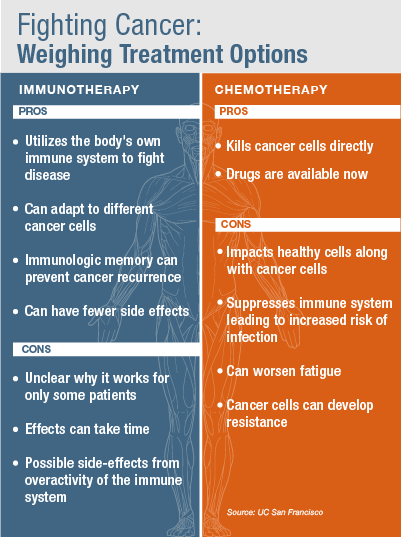
En el lapso de unos pocos años, la idea ha pasado de ser una noción de la Nueva Era a una realidad médica. Los investigadores están estudiando el potencial de la inmunoterapia para ser una solución potente, eficaz y duradera para acabar con el cáncer.
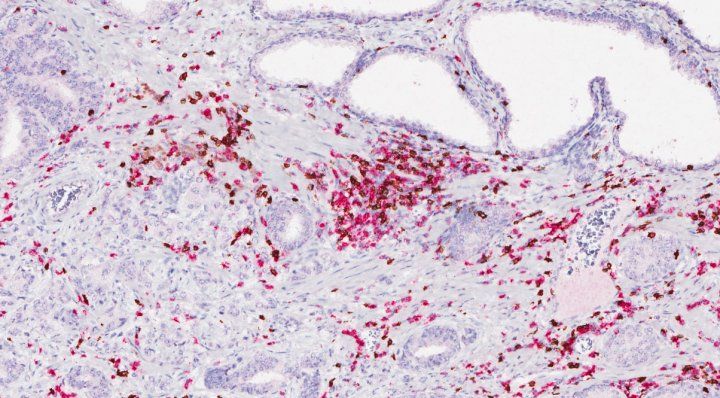
Las células T (teñidas de rosa y marrón), que son utilizadas por el sistema inmunitario para luchar contra la enfermedad, muestran un aumento cerca de las células del cáncer de próstata tras un tratamiento de inmunoterapia. Crédito de la imagen: Fong lab/UCSF
Una de las características confusas del cáncer ha sido, durante mucho tiempo, que la patrulla del organismo, normalmente activa contra los virus, tiende a dejar en paz a las mortales células cancerosas para que se pudran, muten y se propaguen.
El sistema inmunitario tiene este punto ciego por diseño: un sistema inmunitario que tiene la capacidad de atacarse a sí mismo conduce a enfermedades autoinmunes, por lo que, como protección, hace desaparecer su propio tejido.
Durante décadas, los científicos asumieron que el cáncer estaba fuera del alcance de las defensas naturales del cuerpo. Pero tras décadas de escepticismo sobre la posibilidad de entrenar al sistema inmunitario para que erradique y elimine estas células malignas, una nueva generación de fármacos está demostrando lo contrario.
El tratamiento consiste en infundir anticuerpos que potencian el sistema inmunitario para que reconozca las células cancerosas y las ataque. Es más, como el sistema inmunitario tiene una memoria incorporada, sigue persiguiendo a las células cancerosas, por lo que la respuesta puede ser más duradera y completa.
El truco es que este tratamiento no funciona para todo el mundo, y los investigadores aún no entienden por qué. Pero cuando funciona, los resultados han sido especialmente impresionantes.
«Aunque hay una historia de 30 años de personas e instituciones que intentan desarrollar enfoques de inmunoterapia para el cáncer, sólo en los últimos 10 años hemos abierto camino y hemos sido capaces de influir en el cáncer utilizando la inmunoterapia», dijo Jeffrey Bluestone, PhD, vicerrector ejecutivo y rector de la UC San Francisco.
«Creo que estamos en un punto de inflexión con la inmunoterapia», añadió. «Será revolucionaria y repercutirá en la forma de abordar el cáncer en los próximos años».
La última esperanza
Se sometió a tres cirugías en rápida sucesión en su ciudad natal de Grand Junction, Colorado, que le extirparon los tumores de la cabeza, pero no evitaron que volvieran a aparecer y se extendieran rápidamente al cuello y a los ganglios linfáticos.

Patricia Hollowell pasa tiempo con su hija Teri y su nieto Cody. Foto de Cindy Chew
El día que regresó a casa del hospital tras la tercera operación, en junio de ese año, su marido sufrió un derrame cerebral masivo y murió una semana después.
«Fue el verano del infierno, fue como si todo se acabara», recuerda. «Cuando mi marido murió y el cáncer volvió, fue como si el mundo se acabara, mi mundo se acabó. Fue una devastación total».
No era la primera vez que Hollowell se enfrentaba al cáncer, ya que había sobrevivido a un cáncer de mama y de colon hace 30 años. Esta vez, tras el fracaso de las cirugías y la rápida propagación del cáncer, pensó que su suerte se agotaría.
Sus médicos le sugirieron que su única esperanza podría ser participar en un ensayo clínico con nuevos fármacos de inmunoterapia contra el cáncer.
Hollowell se trasladó a San Rafael, California, para estar con su hija y fue aceptada en un ensayo en la UCSF bajo la dirección del Dr. Adil Daud, director de investigación clínica del melanoma en el Centro Oncológico Integral Helen Diller de la UCSF. Comenzó a recibir una inyección intravenosa quincenal de un anticuerpo dirigido a un inhibidor inmunológico llamado PD-1 en junio de 2013.
«En un mes, mis médicos pudieron ver la diferencia, y ahora estoy libre de tumores», dijo. «Para mí, ha sido un absoluto milagro»

Patricia Hollowell recibe un abrazo de su nieto Cody, de 3 años, en la casa de su hija en San Rafael, California. Foto de Cindy Chew
Daud dijo que el uso del anticuerpo PD-1 ha sido «un cambio de juego para la terapia del melanoma». Hace unos años, alrededor del 10% de sus pacientes veían reducirse sus tumores con el tratamiento de inmunoterapia; hoy en día la tasa de respuesta ha mejorado hasta el 30-50%. Eso en comparación con el tratamiento de quimioterapia, que tiene una tasa de respuesta del 10 por ciento y puede ser una solución de corta duración.
La inmunoterapia «no es una cosa segura incluso ahora, pero una respuesta positiva se está convirtiendo en mucho más probable con PD-1», dijo Daud. «Esperemos que se convierta en un bloque de construcción, y que añadamos y vayamos más allá de una tasa de respuesta del 50 por ciento en los próximos años».
Para Hollowell, los viajes dos veces al mes a la UCSF para el tratamiento podrían terminar pronto si su escáner PET a finales de febrero muestra que no hay tumores presentes.
«Me siento realmente bien», dijo. «Lo único malo es que estoy un poco cansada, así que descanso durante el día, pero lo bueno es que estoy viva».
Tratando al paciente en lugar de la enfermedad
«Durante mucho tiempo, la gente no creía que esto fuera posible», dijo el doctor Lawrence Fong, profesor asociado de medicina en la UCSF y uno de los principales investigadores de la Universidad en el uso creciente de la inmunoterapia.

Lawrence Fong, MD, y Jera Lewis, investigadora asociada del laboratorio de Fong, extraen muestras de pacientes criopreservadas y almacenadas en un tanque de nitrógeno líquido para evaluar las respuestas inmunitarias. Foto de Susan Merrell
«Ahora podemos tratar el cáncer tratando al paciente en lugar de la enfermedad», dijo. «Ese es el mayor cambio. Podemos tratar el cáncer sin necesidad de administrar quimioterapia o radiación para acabar con el cáncer o de realizar una cirugía para eliminar el tumor».
Investigadores de la UCSF y de otros lugares han identificado receptores celulares, como CTLA-4 y PD-1, que actúan como freno del sistema inmunitario, limitando su respuesta.
Con el uso de anticuerpos para inhibir estos receptores de bloqueo, permitiendo un sistema inmunitario más activo y vigilante, los médicos han observado respuestas extraordinarias en pacientes con melanoma metastásico y cáncer de pulmón, ambos casi siempre mortales con los tratamientos convencionales. La inmunoterapia también ha tenido éxito en cánceres de vejiga, próstata, riñón y médula ósea.
«Se trataba de una idea radical: que el cuerpo ya posee la capacidad de derrotar al cáncer y que el papel de la medicina era encontrar una forma de permitir que el cuerpo organizara el trabajo de curación del que es capaz por naturaleza», dijo Fong. «Todos creíamos que podía funcionar, pero muy pocos habrían predicho el cambio de 180 grados que hemos visto en los últimos dos años».

Fong y el doctor Yafei Hou, especialista del laboratorio de Fong, hablan de los pacientes tratados a los que piensan evaluar para detectar respuestas inmunitarias. Foto de Susan Merrell
Desde que James Allison, PhD, desarrolló el primer fármaco que aumentó la supervivencia de los pacientes con melanoma metastásico mientras estaba en la UC Berkeley -un anticuerpo contra el CTLA-4 llamado ipilimumab que fue aprobado por la U.S. Food and Drug Administration en 2011- ha sido como si se abriera una puerta.
En diciembre, Allison -que ahora preside el Departamento de Inmunología del Centro Oncológico MD Anderson de la Universidad de Texas- ganó uno de los Premios Breakthrough 2014 en Ciencias de la Vida por su innovador descubrimiento. El doctor Max Krummel, que codesarrolló el ipilimumab cuando era estudiante de posgrado en el laboratorio de Allison, es ahora profesor de patología en la UCSF.
De hecho, el tratamiento ha sido un tema candente en los últimos congresos sobre el cáncer y todas las principales compañías farmacéuticas están desarrollando programas de medicamentos de inmunoterapia. La revista Science declaró la inmunoterapia como su principal avance de 2013.
El laboratorio de Bluestone en la UCSF fue el primero en demostrar que CTLA-4 puede desactivar el ataque de las células T del sistema inmunitario al estudiar su aplicación a los trasplantes de órganos y a las enfermedades autoinmunes, un descubrimiento que ayudó a allanar el camino para la aplicación de Allison al cáncer.
Se refirió al papel continuo de la Universidad en el avance del campo, incluyendo el trabajo reciente en terapia celular, que utiliza células madre tomadas de un paciente, corrige la mutación genética que causa la enfermedad y devuelve las células «corregidas genéticamente» al paciente para su terapia.
Este trabajo forma parte del compromiso de la UCSF con la medicina de precisión, cuyo objetivo es aprovechar la gran cantidad de datos genómicos, clínicos y ambientales de los pacientes para desarrollar terapias más eficaces e incluso preventivas para las enfermedades humanas.
«Ha sido un cambio radical que ha sido transformador», dijo Bluestone, «no sólo desde el punto de vista del paciente, sino también para nuestra comprensión de la relación entre el cáncer y el sistema inmunológico y cómo tratar la enfermedad.»
Preguntas sin respuesta de la inmunoterapia
Por todo su éxito y su promesa, los investigadores siguen desconcertados sobre por qué la inmunoterapia funciona en algunos pacientes con cáncer, pero no en otros.
«Tenemos pacientes con inmunoterapia que viven mucho tiempo, y ahora podemos empezar a averiguar por qué», añadió. «Esto es exactamente en lo que nos centramos ahora en el laboratorio».
En el laboratorio de Fong, donde suele trabajar con el doctor Eric Small, subdirector del Centro Oncológico Familiar Helen Diller de la UCSF, su equipo estudia la actividad del sistema inmunitario en pacientes con cáncer de próstata, tratando de determinar en qué casos se activa la respuesta inmunitaria y si las células T atacan el cáncer y por qué.
Una de las vías más prometedoras es combinar los tratamientos de inmunoterapia. El laboratorio de Fong trabaja ahora en varios estudios relativos a los fármacos de inmunoterapia, incluido un ensayo de combinación de sipueleucel-T e ipilimumab, que está previsto que continúe durante los próximos dos años.
Para muchos cánceres agresivos y en fase avanzada, la inmunoterapia no sustituirá a los tratamientos tradicionales contra el cáncer, como la quimioterapia, la radioterapia y la cirugía, pero puede ser un enfoque complementario, dijo el doctor Lewis Lanier, jefe del Departamento de Microbiología e Inmunología de la UCSF, que colabora con Fong en el estudio de cómo el cáncer afecta a las respuestas naturales del sistema inmunitario.

Robert Bruce se reúne con el Dr. Adil Daud, en el Centro Médico de la UCSF, para discutir el progreso de sus tratamientos de inmunoterapia como parte del ensayo clínico del anticuerpo PD-1 de Daud. Foto de Cindy Chew
«La quimioterapia puede reducir los tumores en un 95 por ciento, pero si te queda una sola célula, puede volver a aparecer. Así que se puede utilizar para ganar tiempo, para reducir realmente el tumor si está muy avanzado, y luego utilizar los fármacos inmunológicos», dijo Lanier.
Cuando Robert Bruce, de El Dorado Hills, California, fue diagnosticado en marzo de 2011 con un melanoma en fase IV, ya tenía tumores en los pulmones, las costillas y los ganglios linfáticos.
Bruce dijo que su cáncer no fue un caso en el que su cuerpo lo traicionó, sino en realidad lo contrario: «Traicioné a mi propio cuerpo».
«Tenía una personalidad de tipo A, siempre estresado, y el estrés -como todos sabemos ahora- es uno de los mayores inhibidores de un sistema inmunitario sano», dijo. «Y siempre he sido de los que salen a tomar el sol y a broncearse. Mi hija me decía: ‘Papá, ponte protección solar’, y yo le decía: ‘No, sólo es cáncer de piel. Si pasa algo, pueden cortarlo’. Era un idiota».
Para cuando su mujer se dio cuenta de un lunar de aspecto desagradable en la espalda y le convenció de que se lo enseñara a su médico, el cáncer había hecho metástasis en todo el cuerpo.
Bruce soportó una ronda brutal de bioquimioterapia, una combinación de quimioterapia tradicional con inmunoterapia. El tratamiento no pareció marcar la diferencia, y el pronóstico para la mayoría de los pacientes en fase IV es de seis a nueve meses.

Adil Daud, MD. Foto de Cindy Chew
Empezó a leer sobre una nueva generación de prometedores fármacos de respuesta inmunitaria y fue aceptado para el ensayo del anticuerpo PD-1 de Daud en la UCSF.
«A las ocho semanas, me hicieron mi primer escáner, y mostró una reducción de entre el 20 y el 30 por ciento de mi carga tumoral», dijo Bruce. «Después de casi un año de cosas malas, malas, sin ninguna buena noticia, de repente, se estaban reduciendo».
Le duelen los músculos y los huesos por el tratamiento, pero comparado con la debilitante bioquimioterapia, dijo Bruce, «esto ha sido pan comido».
Cada dos semanas ve cómo disminuyen sus tumores, y ahora son prácticamente inexistentes.
«Me siento como un niño en la mañana de Navidad», dijo. «Tengo 60 años, y ya estaba viendo lo que me iba a perder: los nietos, todo ese tipo de cosas.
«He rezado por esto, y al principio no era sólo por una cura, sino que pedía paz y esperanza. Lo que cualquier paciente con cáncer pide es realmente esa esperanza, que si este medicamento no lo hace, tal vez me mantenga aquí el tiempo suficiente para encontrar el siguiente medicamento que lo haga».
Deja una respuesta