Está utilizando un navegador obsoleto
On enero 7, 2022 by adminA pesar de parecer similares, los términos ventilación y oxigenación se refieren a dos procesos fisiológicos distintos (aunque interdependientes). Entender la diferencia entre ambos es fundamental para poder tratar eficazmente a los pacientes y tomar las decisiones clínicas adecuadas (Galvagno 2012).
Cuando nos enfrentamos a un paciente que tiene dificultades respiratorias, es importante saber si necesita ayuda para ventilar (hacer que el aire entre y salga de sus pulmones), o si necesita oxígeno debido a la hipoxemia (alteración del intercambio de gases).
La detección temprana del deterioro respiratorio reduce la incidencia de emergencias médicas, la necesidad de ventilación mecánica y la necesidad de ingreso en la UCI. Por lo tanto, tener un conocimiento adecuado sobre la anatomía y fisiología respiratoria significa que podrá responder a los pacientes correctamente y, con suerte, prevenir el deterioro (Vincent et al. 2018).
¿Cuál es la diferencia entre ventilación y oxigenación?
Ventilación
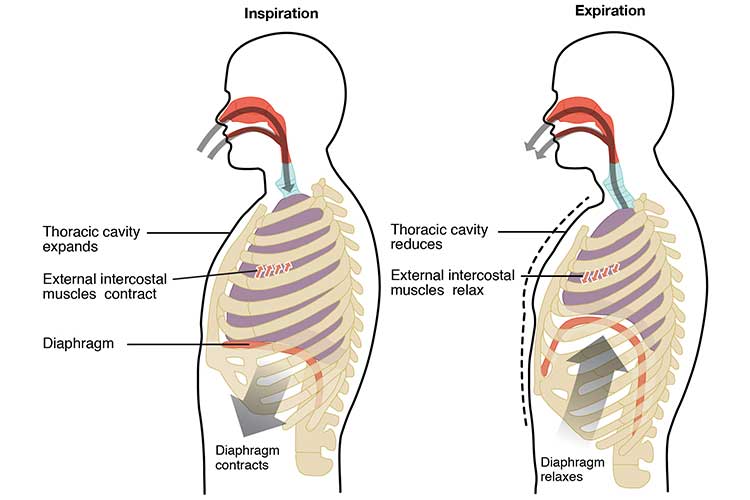
La ventilación puede considerarse el acto de la respiración normal y espontánea. Se refiere a los dos procesos de inspiración y exhalación, es decir, el movimiento del aire dentro y fuera de los pulmones. (Pandirajan 2020).
Estos procesos forman un sistema de entrega que proporciona a los alvéolos aire rico en oxígeno (Reminga & King 2016).
La inspiración se inicia con la contracción de los músculos inspiratorios (diafragma y músculos intercostales externos), lo que aumenta el volumen de la cavidad torácica y posteriormente de los pulmones. Esto crea una presión negativa que permite que el aire entre fácilmente en los pulmones (Pandirajan 2020).
La espiración es el proceso contrario, en el que los músculos inspiratorios se relajan y hacen que el volumen de la cavidad torácica y de los pulmones disminuya. Esto crea una presión positiva que obliga al aire a salir de los pulmones (Pandirajan 2020).
La ventilación puede medirse evaluando los signos clínicos (elevación del tórax, distensibilidad y frecuencia respiratoria) (Galvagno 2012).
Oxigenación
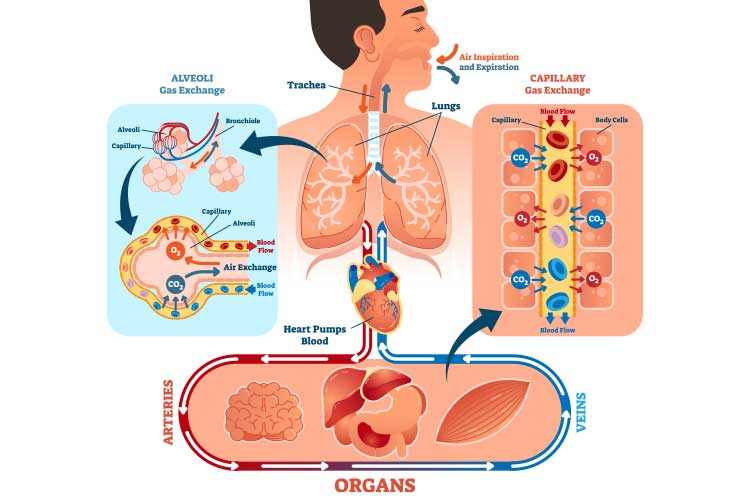
La oxigenación es la entrega de oxígeno a los tejidos para mantener la actividad celular (Reminga & King 2016).
Es parte del proceso de intercambio de gases, en el que la oxigenación se produce simultáneamente con la eliminación de dióxido de carbono del torrente sanguíneo a los pulmones (Dezube 2019; Kaynar 2020).
Estos gases (oxígeno y dióxido de carbono) se transportan mediante difusión pasiva a través de la membrana, lo que significa que el proceso de intercambio de gases no requiere ningún gasto energético por parte del individuo (Wagner 2015).
La oxigenación no puede medirse únicamente mediante la evaluación de los signos clínicos; por lo general, requiere un oxímetro de pulso (Galvagno 2012).
Insuficiencia respiratoria
Entender la diferencia entre ventilación y oxigenación es crucial cuando nos enfrentamos a un paciente que sufre una insuficiencia respiratoria – causada por la incapacidad de mantener los niveles de oxígeno en la sangre, una cantidad excesiva de niveles de dióxido de carbono en la sangre, o ambos a la vez (Tidy 2015; MedlinePlus 2016).
Hay cuatro tipos de insuficiencia respiratoria:
- Tipo I, un problema de oxigenación que provoca niveles bajos de oxígeno y niveles de dióxido de carbono de normales a bajos.
- Tipo II, un problema de ventilación que causa bajo oxígeno y altos niveles de dióxido de carbono.
- Tipo IIII (perioperatorio).
- Tipo IV (shock).
(Shebl & Burns 2019; Melanson s.f.)
Para poder responder adecuadamente a un paciente, es necesario determinar el tipo de dificultad al que se enfrenta.
Insuficiencia respiratoria tipo I (hipoxemia)
El tipo I, también conocido como insuficiencia respiratoria hipoxémica, se produce cuando un individuo es incapaz de oxigenarse adecuadamente. Se define clínicamente por una tensión arterial de oxígeno (PaO2) inferior a 60 mmHg (con aire ambiente). Los niveles de dióxido de carbono son normales o bajos. Es el tipo más común de insuficiencia respiratoria (Kaynar 2020).
El tipo I se asocia generalmente a enfermedades pulmonares agudas que hacen que el líquido o el esputo ocupen los alvéolos (el oxígeno no puede nadar a través del líquido o la infección) o al colapso de las unidades alveolares (Kaynar 2020).
La terapia con oxígeno suele ser necesaria para tratar a los pacientes con hipoxemia (Shebl & Burns 2019).
Las causas incluyen:
- Edema pulmonar;
- Neumonía;
- Hemorragia pulmonar;
- Atelectasia;
- Embolia pulmonar;
- Síndrome de dificultad respiratoria aguda;
- POPD;
- Fibrosis pulmonar;
- Asma;
- Hipertensión pulmonar; y
- Neumotórax.
(Shebl &Quemaduras 2019; Physiopedia 2019)
Los síntomas incluyen:
- Confusión;
- Dificultad para respirar;
- Irritabilidad;
- Taquicardia (latidos del corazón anormalmente rápidos);
- Taquipnea (respiración anormalmente rápida); y
- Tono azulado en la piel.
(Shebl & Quemaduras 2019)

Insuficiencia respiratoria tipo II (hipercapnia)
El tipo II, también conocido como insuficiencia respiratoria hipercápnica, se produce cuando hay un exceso de dióxido de carbono en el torrente sanguíneo. La causa suele ser la hipoventilación, es decir, el paciente es incapaz de ventilar lo suficiente para aspirar la cantidad de oxígeno necesaria. Esto da lugar a un intercambio gaseoso desequilibrado, lo que provoca la acumulación de dióxido de carbono (Patel, Miao & Majmundar 2020; Jewell 2017; Malhotra 2012).
Se define clínicamente por una presión arterial de dióxido de carbono (PaCO2) superior a 50 mmHg y puede ocurrir junto con la hipoxemia (Shebl & Burns 2019).
El apoyo ventilatorio (invasivo o no invasivo, dependiendo de la situación clínica) suele ser necesario para tratar a los pacientes con hipercapnia (Shebl & Burns 2019).
Es causada por condiciones que impiden la ventilación como:
- EPOC;
- Asma;
- Enfermedad neuromuscular aguda;
- Neumotórax;
- Obstrucción de las vías respiratorias;
- Sobredosis de medicamentos;
- Envenenamiento;
- Las lesiones de cabeza y cuello;
- Edema pulmonar; y
- Síndrome de dificultad respiratoria del adulto.
(Tidy 2015)
Los síntomas incluyen:
- Dolor de cabeza;
- Dificultad para respirar;
- Confusión;
- Cambio de comportamiento;
- Disminución del estado de conciencia o inconsciencia;
- Convulsiones;
- Agitación;
- Extremidades calientes; y
- Temblores en las manos.
(Shebl & Burns 2019; WebMD 2019)
La hipercapnia es una emergencia médica que puede ser mortal si no se trata (WebMD 2019).
Conclusión
Los pacientes que experimentan insuficiencia respiratoria requerirán la intervención adecuada. Es crucial diferenciar si se trata de un problema de ventilación o de oxigenación y tratar al paciente en consecuencia.
Se debe escalar la atención al equipo médico en caso de deterioro, ya que la intervención temprana es vital para garantizar la disminución de la mortalidad y minimizar la ventilación invasiva (si es necesaria).
Recursos adicionales
- Patient.info, Insuficiencia respiratoria, https://patient.info/doctor/respiratory-failure
- Hipoxemia: Causas reversibles de la parada cardíaca, https://www.ausmed.com.au/cpd/articles/hypoxaemia
- Administración de la ventilación no invasiva (VNI), https://www.ausmed.com.au/cpd/articles/non-invasive-ventilation
- Dezube, R 2019, ‘Exchanging Oxygen and Carbon Dioxide’ (Intercambio de oxígeno y dióxido de carbono), Merck Manuals, viewed 30 April 2020, https://www.merckmanuals.com/home/lung-and-airway-disorders/biology-of-the-lungs-and-airways/exchanging-oxygen-and-carbon-dioxide
- Galvagno, S M 2012, ‘Understanding Ventilation Vs. Oxygenation is Key in Airway Management’, Journal of Emergency Medical Services, vol. 37 nº 11, consultado el 29 de abril de 2020, https://www.jems.com/2012/11/19/understanding-ventilation-vs-oxygenation/
- Jewell, T 2017, Hypercapnia: ¿Qué es y cómo se trata? Healthline, visto el 30 de abril de 2020, https://www.healthline.com/health/hypercapnia
- Kaynar, A M 2020, ‘Respiratory Failure’,MedScape, visto el 30 de abril de 2020, https://emedicine.medscape.com/article/167981-overview
- Malhotra, A 2012, ‘Disorders of Ventilatory Control’, Goldman’s Cecil Medicine (Twenty Fourth Edition), visto el 30 de abril de 2020, https://www.sciencedirect.com/topics/medicine-and-dentistry/hypoventilation
- MedlinePlus 2016, Respiratory Failure, MedlinePlus, visto el 30 de abril de 2020, https://medlineplus.gov/respiratoryfailure.html
- Melanson, P n.d., Insuficiencia respiratoria aguda, McGill Critical Care Medicine, visto el 29 de abril de 2020, https://www.mcgill.ca/criticalcare/teaching/files/acute
- Pandirajan, K 2020, Mechanics of Breathing, TeachMe Physiology, visto el 29 de abril de 2020, https://teachmephysiology.com/respiratory-system/ventilation/mechanics-of-breathing/
- Patel, S, Miao, J H & Majmundar, S H 2020, ‘Physiology, Carbon Dioxide Retention’, StatPearls, consultado el 30 de abril de 2020, https://www.ncbi.nlm.nih.gov/books/NBK482456/
- Physiopedia 2019, Insuficiencia respiratoria, Physiopedia, consultado el 30 de abril de 2020, https://www.physio-pedia.com/Respiratory_Failure
- Reminga, C & King, L G 2016, ‘Oxygenation and Ventilation’, Monitoring and Intervention for the Critically Ill Small Animal: The Rule of 20, visto el 29 de abril de 2020, https://onlinelibrary.wiley.com/doi/10.1002/9781118923870.ch8
- Shebl, E & Burns, B 2019, ‘Respiratory Failure’, StatPearls, visto el 29 de abril de 2020, https://www.ncbi.nlm.nih.gov/books/NBK526127/
- Tidy, C 2015, Respiratory Failure, Patient.info, visto el 30 de abril de 2020, https://patient.info/doctor/respiratory-failure
- Vincent, J et al. 2018, ‘Improving Detection of Patient Deterioration in the General Hospital Ward Environment’, Eur J Anaesthesiol, vol. 35 nº 5, visto el 29 de abril de 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5902137/
- Wagner, P D 2015, ‘The Physiological Basis of Pulmonary Gas Exchange: Implications for Clinical Interpretation of Arterial Blood Gases’, European Respiratory Journal, vol. 45 nº 1, visto el 29 de abril de 2020,https://erj.ersjournals.com/content/45/1/227
- WebMD 2019, Hipercapnia (Hipercarbia), WebMD, visto el 30 de abril de 2020, https://www.webmd.com/lung/copd/hypercapnia-copd-related#1
Deja una respuesta