Es útil la troponina I para predecir el riesgo intrahospitalario de los pacientes con angina inestable en un hospital comunitario? Resultados de un estudio prospectivo | Revista Española de Cardiología
On enero 1, 2022 by adminINTRODUCCIÓN
La angina inestable es el principal motivo de ingreso en la unidad de cardiología de los hospitales comunitarios. La estratificación eficaz y fiable del riesgo lo antes posible en estos pacientes es una de las tareas más frecuentes del cardiólogo clínico1,2
La detección de la elevación de la troponina en pacientes con angina inestable (indicativa de un mínimo daño miocárdico no detectable por los marcadores enzimáticos clásicos) ha constituido en los últimos años un marcador de riesgo de primer orden en estos pacientes3-8. Sin embargo, hay que tener en cuenta algunas cuestiones antes de aplicar los resultados publicados a la práctica diaria de un hospital comunitario: La mayoría de estos trabajos corresponden a estudios realizados en hospitales terciarios (donde los tratamientos invasivos están fácilmente disponibles) y muchos de ellos son estudios multicéntricos que no han sido diseñados específicamente para determinar la utilidad de la troponina per se, sino la efectividad de diferentes tratamientos9-11. El punto de corte para predecir eventos varía ampliamente. 3-6Por último, hay pocos datos publicados de hospitales españoles y menos aún de hospitales comunitarios.
Por estos motivos, antes de introducir la troponina I en la práctica diaria para la estratificación del riesgo en pacientes con angina inestable, decidimos hacer un estudio prospectivo para valorar la verdadera utilidad de este parámetro y su relación con los predictores clásicos, y averiguar el mejor punto de corte para nuestro centro.
METODOS
Grupo de estudio
El grupo de estudio estuvo constituido por 82 pacientes consecutivos ingresados en nuestro hospital de enero a agosto de 2000 con diagnóstico final de angina inestable (confirmado por el cardiólogo responsable tras examinar la evolución clínica y los resultados de todos los estudios complementarios, además de la troponina I). Cincuenta y siete pacientes (70%) eran hombres, la edad media era de 67±10 años; 51 pacientes (62%) tenían angina de reposo y 31 (38%) angina de esfuerzo. Se excluyó la angina postinfarto para eliminar cualquier posible distorsión de los resultados con respecto a la troponina. Las características del grupo de estudio se resumen en la tabla 1.

De acuerdo con el protocolo habitual, todos los pacientes fueron tratados con ácido acetilsalicílico, heparina de bajo peso molecular a una dosis anticoagulante, nitratos y betabloqueantes (salvo contraindicación). Se solicitó cateterismo cardíaco al hospital terciario de referencia (para revascularización en caso de anatomía coronaria favorable) en pacientes con infarto, insuficiencia cardíaca o angina recurrente. Si la evolución clínica era favorable, se realizaba una prueba de esfuerzo o una dobutamina-ecocardiografía antes del alta. Si el resultado era negativo o de bajo riesgo de isquemia, el paciente era dado de alta, pero si era positivo (con tratamiento médico), se solicitaba un cateterismo.
Considerando la realidad de los hospitales comunitarios, se definieron como eventos significativos durante el ingreso hospitalario la presencia de infarto, insuficiencia cardiaca, angina recurrente (reaparición de angina en la sala de cardiología, confirmada por el cardiólogo responsable, tras la administración de tratamiento antiplaquetario, antitrombótico y antianginoso) o muerte cardiaca. Estos son los eventos que un cardiólogo clínico en un hospital comunitario debe anticipar lo antes posible para indicar un tratamiento más agresivo; en el presente estudio se evaluó la utilidad de la troponina para obtener una predicción temprana de estos eventos. Los datos se recogieron de forma prospectiva durante la estancia en el hospital.
Pruebas complementarias
Se realizó un electrocardiograma (ECG) en el momento del ingreso en el servicio de urgencias, del ingreso en planta, 24 h después del ingreso, al alta y siempre que el paciente se quejara de dolor torácico. En 32 casos (40%) se detectaron cambios dinámicos con el dolor (depresión del segmento ST de 1 mm o más en cualquier derivación excepto Vr, que se normalizó al desaparecer el dolor en 30 casos; elevación reversible del segmento ST en 2 casos).
Se realizaron controles de la fosfocinasa de la creatina (CPK y subunidad MB) a la llegada al servicio de urgencias, a las 6 h y tras el ingreso en planta; si alguna determinación de CPK era más de dos veces el valor de referencia, el paciente era diagnosticado de infarto y excluido del grupo de estudio. Las determinaciones posteriores se realizaron en relación con la evolución clínica. La elevación de la enzima (después de tres análisis normales) se consideró un evento (infarto) en un paciente inicialmente hospitalizado por angina inestable.
La troponina I se determinó en las pruebas de laboratorio ordinarias que se realizan de forma rutinaria en los pacientes en la primera mañana del ingreso. En todos los casos, la determinación se realizó entre 10 y 24 h después del episodio de dolor torácico que motivó el ingreso. Los cardiólogos responsables de los pacientes no tuvieron acceso al resultado del estudio de troponina y el personal del laboratorio desconocía la evolución clínica del paciente. La intención era evaluar el verdadero poder de este marcador en la predicción de eventos hospitalarios sin adaptar el manejo clínico al resultado de esta determinación.
La troponina I se determinó en un analizador Stratus-CS, por inmunoanálisis de partición radial en fase sólida. El producto resultante de la reacción enzimática con 4-metilumberilfosfato se midió por fluorometría, y fue directamente proporcional a la concentración de troponina I en la muestra.
Análisis estadístico
Las variables paramétricas se expresaron como media±desviación estándar y las no paramétricas como medianas (percentil 25-percentil 75). Las variables cualitativas se expresaron como porcentajes y se compararon mediante la prueba de chi-cuadrado. Se determinó la odds ratio (OR) y el intervalo de confianza (IC) del 95%.
Se realizaron análisis univariantes de supervivencia mediante curvas de Kaplan-Meier (rangos logarítmicos) y análisis multivariantes mediante regresión múltiple de Cox (incluyendo las variables que presentaban P
El punto de corte de la troponina I (0,1 ng/ml) se obtuvo mediante curvas ROC (el punto más cercano al ángulo superior izquierdo para la predicción de episodios clínicos).
En todos los casos, P
RESULTADOS
Evolución clínica
En el análisis de los 82 pacientes del grupo de estudio durante el ingreso hospitalario, se detectó angina recurrente en el 28%, insuficiencia cardíaca en el 6%, infarto en el 1% y muerte cardíaca en el 4%; en total, el 31% de los pacientes tuvo uno o más de estos eventos. Se realizó una prueba de esfuerzo antes del alta en el 54% de los casos, un cateterismo coronario en el 33% y una revascularización en el 18%.
Troponina I. Análisis univariante
En el 42% de los casos (34 pacientes), la troponina I>0,1 ng/ml. No se encontraron diferencias en los antecedentes médicos de estos pacientes en comparación con los que tenían troponina I
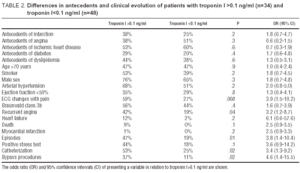
Los pacientes con elevación de troponina I tuvieron más episodios (47% frente a 19%; OR=3,8 ; P=.01), más angina recurrente (42% frente a 19%; OR = 3.2 ; P=.04), una mayor frecuencia de cambios electrocardiográficos (59% versus 27%; OR=3.9 ; P=.008), y más necesidad de cateterismo cardíaco (53% versus 25%; OR=3.4 ; P=.02) y revascularización (37% versus 11%; OR=4.6 ; P=.02) que los pacientes con troponina negativa (Tabla 2). Se observó una tendencia no significativa a que los pacientes con elevación de troponina I tuvieran una mayor incidencia de insuficiencia cardíaca (12% frente a 2%), muerte cardíaca (9% frente a 0%) y prueba de esfuerzo positiva (44% frente a 18%) (Tabla 2).
Predicción de eventos. Análisis univariante y multivariante
Los pacientes con eventos (angina recurrente/insuficiencia cardíaca/infarto/muerte) tenían con mayor frecuencia antecedentes de angina (40% frente a 20%; P=.08), cardiopatía isquémica (75% frente a 49%; P=.06), dislipidemia (58% frente a 33%; P=.06), fracción de eyección P=.1), cambios electrocardiográficos dinámicos con dolor (65% versus 30%; P=.008), troponina I >0.1 ng/ml (64% versus 32%; P=.01), y angina de Braunwald tipo 3b (en reposo y sin desencadenantes) (64% versus 42%; P=.1). En la tabla 3 se muestran las OR de estas variables para predecir episodios.

Como se observó, la troponina I y los cambios en el ECG fueron las variables más consistentemente relacionadas con la aparición de eventos. Cuando ambas variables se asociaron, hubo una gran diferencia en la incidencia de episodios en los pacientes con troponina I y ECG positivos (12/19; 63%). Por el contrario, la incidencia de episodios fue muy similar en los pacientes con troponina I positiva y ECG negativo (2/13; 15%), ECG positivo y troponina I negativa (3/13; 23%) y ECG negativo y troponina negativa (6/35; 17%) (Figura 1).
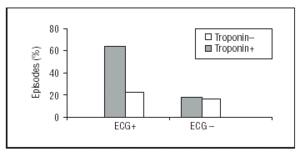
Fig. 1. Porcentaje de episodios clínicos intrahospitalarios (muerte/infarto/insuficiencia cardíaca/angina recurrente) según el electrocardiograma (ECG) y la troponina I. Pacientes con cambios electrocardiográficos (ECG+) y troponina I>0.1 ng/ml (troponina+) tuvieron significativamente (P
Parece que la variable troponina y ECG positivos (frente a una sola variable positiva o ambas negativas) se asoció con mucha más frecuencia a la aparición de eventos (63% frente a 18%; OR=7.8 ; P PP=.007) y la asociación de troponina-ECG positiva (OR=7.2 ; P
DISCUSIÓN
En el presente estudio encontramos que la troponina I fue un marcador útil para la estratificación temprana del riesgo de sufrir episodios en pacientes hospitalizados por angina inestable en un hospital comunitario. Un punto de corte bajo (0,1 ng/ml) es un buen predictor de eventos (de acuerdo con el reactivo utilizado y los criterios de valoración del estudio). Un subgrupo de mayor riesgo pudo identificarse fácil y objetivamente en las primeras horas del ingreso: pacientes con elevación de troponina y cambios electrocardiográficos dinámicos con dolor. La ausencia de elevación de troponina I en pacientes con diagnóstico de angina inestable redujo, pero no eliminó, el riesgo de episodios.
Troponina y estratificación del riesgo en la angina inestable
La estratificación del riesgo de los pacientes ingresados por angina inestable es, sin duda, una de las actividades más frecuentes de los cardiólogos en la práctica diaria. Factores como la presión sobre los servicios hospitalarios y la toma de decisiones terapéuticas tempranas (tratamiento invasivo o conservador), así como la demanda de información pronóstica por parte de los pacientes y sus familiares, hacen que el cardiólogo requiera información objetiva y fiable que pueda obtener de forma rápida y sencilla. Esta información debe ayudar a diferenciar desde el primer momento entre los casos en los que el tratamiento médico inicial es probablemente adecuado y la evaluación del riesgo puede limitarse a las pruebas de esfuerzo previas al alta, y los pacientes con un perfil de alto riesgo que requieren un tratamiento más agresivo. Es fácilmente comprensible que las circunstancias de los hospitales comunitarios (los pacientes deben ser trasladados a otros hospitales para coronariografía y revascularización) hagan que esta información sea especialmente importante.
En los últimos años se han desarrollado y publicado estudios en los que las variables identificadas se relacionan con la probabilidad de sufrir eventos1-11. La elevación de troponina sin elevación de los marcadores clásicos de infarto en pacientes con angina se ha presentado como un signo de mínimo daño miocárdico (indetectable mediante la elevación de las enzimas clásicas) que se asocia a un pronóstico menos favorable3. Se ha demostrado su utilidad en la selección de pacientes con dolor torácico en los servicios de urgencias12-16 y su fiabilidad en el diagnóstico de infarto5, aunque no proporciona un diagnóstico más precoz que los marcadores enzimáticos clásicos o la mioglobina.
No obstante, existen algunas cuestiones a tener en cuenta antes de aplicar realmente este parámetro en la práctica diaria para la estratificación del riesgo en un hospital comunitario. Los estudios disponibles son casi todos estudios multicéntricos realizados en hospitales donde los tratamientos invasivos están fácilmente disponibles. Suelen estar diseñados para identificar a los pacientes que pueden beneficiarse de un fármaco o procedimiento u otro, en lugar de evaluar el riesgo real de los pacientes9-11, a veces con resultados contradictorios3. Por otro lado, la variabilidad de los puntos de corte3-6 es importante para definir un umbral sin experiencia previa. Por último, la información disponible en España y aplicable a la realidad de la práctica en los hospitales comunitarios es escasa.
Por estos motivos, antes de incluir la troponina I como marcador de riesgo en los pacientes hospitalizados por angina inestable (con todas sus implicaciones), decidimos realizar este estudio prospectivo para analizar su valor de forma objetiva. A diferencia de otros estudios, el cardiólogo y el personal del laboratorio no disponían de información sobre sus respectivos resultados, para evitar influir en el manejo de los casos3. Para facilitar el trabajo del clínico y del laboratorio, y dado el objetivo de analizar el pronóstico de todos los pacientes ingresados, se obtuvo una única muestra para las pruebas de laboratorio ordinarias en cada caso, 10 h o más después del ingreso por dolor torácico (cuando la troponina ha alcanzado su meseta).15
La elevación de la troponina I se relacionó con una mayor incidencia de todos los episodios (muerte, angina recurrente, insuficiencia cardíaca, necesidad de cateterismo, revascularización o prueba de esfuerzo positiva antes del alta) que un cardiólogo que ejerce en un hospital comunitario estaría interesado en predecir desde el principio. Nuestros resultados confirman los de la mayoría de los estudios anteriores en cuanto al rendimiento de este marcador para predecir el riesgo. Lo confirmamos en el entorno de un hospital comunitario sin necesidad de repetir los análisis (simplemente incluyendo este parámetro analítico en las pruebas de laboratorio rutinarias realizadas en la primera mañana del ingreso)
Otro punto que consideramos fue la variabilidad de los puntos de corte. Dado que las referencias citadas informan de puntos de corte muy diferentes según el centro, el reactivo o las variables definidas como eventos, definimos el punto de corte (0,1 ng/ml) utilizando una curva ROC de los valores de troponina I con respecto a los episodios que consideramos significativos en la práctica diaria.
Troponina I y cambios electrocardiográficos
A pesar de la disponibilidad de nuevos marcadores bioquímicos de riesgo, el ECG sigue siendo una herramienta objetiva y muy útil para identificar a los pacientes hospitalizados por angina inestable que tienen un pronóstico menos favorable. Fundamentalmente la detección de depresión del segmento ST con el episodio isquémico se asocia a un alto riesgo en estos pacientes.5,8,17,18
La detección de cambios electrocardiográficos dinámicos con el dolor fue, junto con la elevación de troponina I, el principal predictor de eventos en los pacientes hospitalizados por angina inestable en nuestro hospital comunitario. La naturaleza objetiva de ambas variables (elevación o no de las enzimas, y presencia o ausencia de cambios electrocardiográficos), su fácil disponibilidad y su precocidad (se dispone de datos fiables para la estratificación del riesgo en las primeras horas de ingreso del paciente) hacen que ambas sean herramientas útiles para el cardiólogo clínico en el ámbito hospitalario comunitario, donde las conclusiones pronósticas y terapéuticas rápidas son esenciales.
Además, la naturaleza de estas dos variables (cambios electroca rdiográficos y elevación de troponina I) parece sinérgica. Así, en el grupo de estudio (pacientes consecutivos hospitalizados con diagnóstico de angina inestable), el subgrupo de claro riesgo (63%) fue el que presentó elevación de troponina y cambios electrocardiográficos. El resto de los subgrupos (que tenían una sola o ninguna de estas variables presentes) tenían un riesgo similar (alrededor del 20%). Una mínima elevación de troponina (sin cambios electrocardiográficos concomitantes) implica probablemente un riesgo bajo.
También cabe destacar que los pacientes con troponina I negativa tenían un riesgo similar, tuvieran o no cambios electrocardiográficos. Sin embargo, el tamaño del grupo de estudio no permite realizar un análisis más exhaustivo. Es probable que este subgrupo contenga pacientes con un ECG no concluyente sin elevación enzimática, lo que puede implicar situaciones en las que el diagnóstico y el pronóstico sean dudosos. No obstante, la asociación de ambos parámetros (mínimo daño miocárdico detectado por la troponina e isquemia severa detectada por el electrocardiograma) proporciona más seguridad e identifica de forma consistente un subgrupo de alto riesgo.5,8
No era el objetivo de este estudio evaluar la mejor estrategia de manejo, sino determinar el valor de la determinación de troponina I en un hospital comunitario. Sin embargo, parece lógico que los pacientes ingresados por angina inestable que presentan cambios electrocardiográficos y elevación de troponina sean de alto riesgo (63%) y constituyan un porcentaje manejable del total (19/82; 23%), por lo que desde el principio deberían recibir el máximo tratamiento, un seguimiento especial y una rápida derivación (sin mayor estratificación) al hospital de referencia para realizar una coronariografía y una posible revascularización.
Aunque la elevación de la troponina I (sin cambios electrocardiográficos ni elevación de otras enzimas) también indica un mayor riesgo y diversos estudios sugieren que tales pacientes deben ser manejados agresivamente9-11, tal estrategia, aunque probablemente sea practicable en hospitales terciarios, presenta importantes problemas logísticos en los hospitales comunitarios. En nuestro grupo de pacientes consecutivos, casi la mitad de ellos tenían elevación de troponina I; pero parece poco práctico remitir a la mitad de los pacientes con angina inestable de la zona directamente al hospital de referencia para un manejo invasivo.
Además, el riesgo de los pacientes con una única variable positiva fue similar al de los pacientes sin variable positiva (alrededor del 20%). Estos resultados sugieren que los pacientes sin positividad de ambas variables deben ser estabilizados mediante tratamiento médico y su riesgo debe ser estratificado mediante una prueba de esfuerzo previa al alta. Dichos pacientes deberían ser remitidos a tratamiento invasivo sólo si la evolución clínica o los resultados de la prueba de esfuerzo previa al alta lo justifican.
Por último, otro hallazgo interesante fue la evolución positiva de los pacientes con angina inestable en ausencia de cambios electrocardiográficos o elevación de troponina. Al igual que en otros estudios3-19, encontramos que estos pacientes tenían un menor riesgo de sufrir eventos, pero no estaban en absoluto libres de riesgo. De hecho, la incidencia de episodios fue muy similar (alrededor del 20%) a la de los pacientes que tenían un marcador positivo (troponina o ECG). Por lo tanto, de nuevo parece que las pruebas complementarias son claramente útiles para definir el perfil de riesgo, pero la evaluación clínica es fundamental. Los pacientes con diagnóstico de angina inestable (por entrevista) deben ser hospitalizados (o enviados a una unidad de dolor torácico) aunque la troponina o el ECG sean negativos. Una prueba de esfuerzo temprana probablemente ayudaría a estratificar aún más a estos pacientes.12-16,20
Además del ECG y la troponina, la otra variable que tuvo un valor independiente en la predicción de los episodios fue la presencia de cardiopatía isquémica previa. Dichos pacientes probablemente tienen una enfermedad coronaria más avanzada y son más vulnerables a los episodios (sobre todo a la angina repetida en los primeros días de ingreso).
Limitaciones
De acuerdo con las directrices recientemente publicadas21, algunos pacientes del grupo (los que tenían elevación de troponina I) habrían sido diagnosticados de infarto agudo de miocardio. En cualquier caso, consideramos que sería útil hacer un estudio prospectivo antes de aplicar los resultados de estos parámetros a la práctica diaria, dadas las importantes implicaciones que tiene esta medida.
CONCLUSIONES
La troponina I es una herramienta útil para la estratificación del riesgo en los pacientes ingresados en un hospital comunitario por angina inestable.
Un punto de corte bajo (0,1 ng/ml) es el más fiable (teniendo en cuenta el reactivo utilizado y los objetivos definidos) para predecir la aparición de eventos.
El poder predictivo de la troponina I parece ser sinérgico con el del ECG. El subgrupo de pacientes con anomalías en ambas variables tiene la mayor probabilidad de episodios y probablemente se beneficiará de un tratamiento más agresivo.
La ausencia de elevación de troponina reduce el riesgo pero no lo elimina. Por tanto, estos pacientes requieren una mayor estratificación antes del alta.
ABREVIATURAS
CPK: creatina fosfocinasa
ECG: electrocardiograma
(95% CI): intervalo de confianza del 95%
ng/ml: nanogramos/mililitro
OR: odds ratio
ROC: receiver operator characteristic
Deja una respuesta