Dolor torácico / angina de pecho
On diciembre 11, 2021 by admin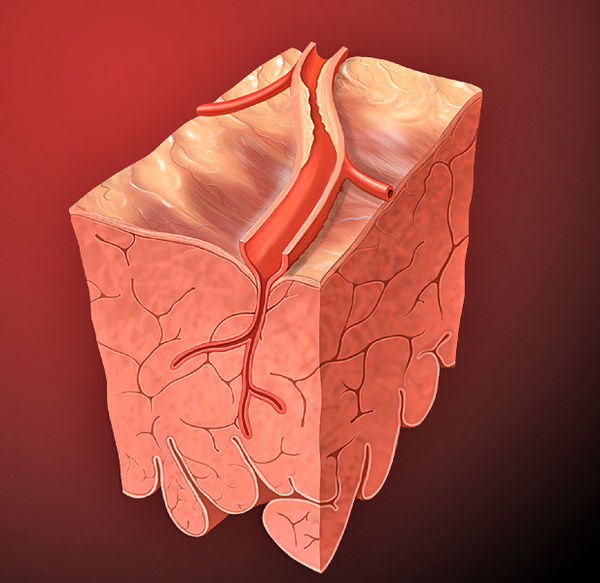
La angina estable (pectoris) es un síndrome clínico caracterizado por molestias en el pecho la mandíbula, los hombros, la espalda o los brazos, normalmente provocado por el esfuerzo o el estrés emocional y aliviado por el reposo o la nitroglicerina. Puede atribuirse a la isquemia miocárdica, cuya causa más frecuente es la enfermedad aterosclerótica de las arterias coronarias o la estenosis de la válvula aórtica.
Tres arterias coronarias principales suministran sangre oxigenada al corazón, la arteria coronaria derecha (ACD), la arteria coronaria descendente anterior izquierda (DAI) y la arteria circunfleja izquierda (LCx). Cuando las arterias coronarias se ven afectadas por la aterosclerosis y el lumen de las arterias coronarias se estrecha progresivamente, puede producirse un desequilibrio entre el suministro de oxígeno al miocardio y el consumo de oxígeno del miocardio, causando isquemia miocárdica.En la angina de pecho estable, este desequilibrio se produce principalmente cuando la demanda de oxígeno aumenta debido al ejercicio, el aumento de la frecuencia cardíaca, la contractilidad o el estrés de la pared.
Una anamnesis y una exploración física completas son esenciales para apoyar el diagnóstico de la angina de pecho (estable) y para excluir otras causas (agudas) de dolor torácico como un síndrome coronario agudo, una disección aórtica, arritmias, una embolia pulmonar, un neumotórax (a tensión) o una neumonía, un reflujo gastroesofágico o espasmos, una hiperventilación o un dolor musculoesquelético. Además, suelen ser necesarias pruebas de laboratorio e investigaciones cardíacas específicas.
Historia
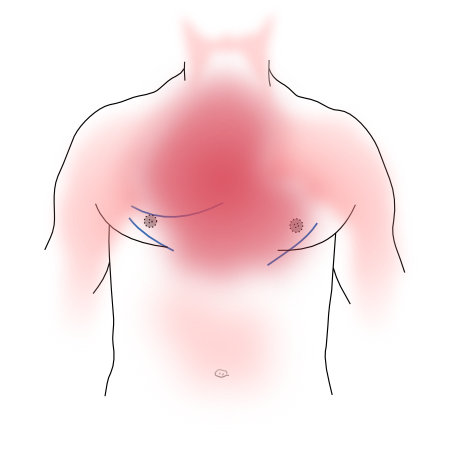
Los pacientes suelen describir la angina de pecho como una presión, opresión o pesadez localizada en el centro del pecho y, a veces, como un estrangulamiento, constricción o ardor. El dolor suele irradiarse a otras partes de la parte superior del cuerpo, principalmente a los brazos, la mandíbula y/o la espalda. Algunos pacientes sólo se quejan de dolor abdominal, por lo que la presentación puede ser específica. Sin embargo, la angina de pecho tiene algunas características que pueden ayudar a diferenciar otras causas de dolor (torácico). La angina de pecho suele ser breve y gradual en su aparición y desaparición, con una intensidad que aumenta y disminuye a lo largo de varios minutos. El dolor no cambia con la respiración o la posición. Si los pacientes han tenido angina de pecho anteriormente, suelen ser capaces de reconocer el dolor inmediatamente. La angina de pecho es una manifestación de la insuficiencia arterial y suele producirse cuando aumenta la demanda de oxígeno, por ejemplo durante el ejercicio. En cuanto se reduce la demanda (por ejemplo, dejando de hacer ejercicio) las molestias suelen desaparecer en unos minutos.Otra forma de aliviar el dolor es la administración de nitroglicerina. El spray de nitroglicerina es un vasodilatador que reduce el retorno venoso al corazón y, por lo tanto, disminuye la carga de trabajo y la demanda de oxígeno. También dilata las arterias coronarias y aumenta el flujo sanguíneo coronario. Sin embargo, la respuesta a la nitroglicerina no es específica de la angina de pecho, sino que puede observarse una respuesta similar con el espasmo esofágico u otros problemas gastrointestinales porque la nitroglicerina relaja el tejido muscular liso.
Dependiendo de las características, el dolor torácico puede identificarse como angina típica, angina atípica o dolor torácico no cardíaco, véase la Tabla 1.
| Tabla 1. Clasificación clínica del dolor torácico | |
|---|---|
| Angina típica (definida) | Cumple tres de las siguientes características:
|
| Angina atípica (probable) | Cumple dos de estas características |
| Dolor torácico nodolor torácico cardíaco | Cumple una o ninguna de las características |
La clasificación del dolor torácico en combinación con la edad y el sexo es útil para estimar la probabilidad preprueba de enfermedad arterial coronaria angiográficamente significativa, véase la tabla 2.
| Tabla 2. Probabilidades clínicas previas a la prueba a en pacientes con síntomas estables de dolor torácico. | ||||||
|---|---|---|---|---|---|---|
| Angina típica | Angina atípica | Dolor nodolor anginoso | ||||
| Edad | Hombres | Mujeres | Hombres | Mujeres | Hombres | Mujeres |
| 30-39 | 59 | 28 | 29 | 10 | 18 | 5 |
| 40-49 | 69 | 37 | 38 | 14 | 25 | 8 |
| 50-59 | 77 | 47 | 49 | 20 | 34 | 12 |
| 60-69 | 84 | 58 | 59 | 28 | 44 | 17 |
| 70-79 | 89 | 68 | 69 | 37 | 54 | 24 |
| >80 | 93 | 76 | 78 | 47 | 65 | 32 |
| ECG = electrocardiograma; PTP = probabilidad previa a la prueba; SCAD = enfermedad arterial coronaria estable. | ||||||
a Las probabilidades de enfermedad coronaria obstructiva mostradas reflectan las estimaciones para los pacientes de 35, 45, 55, 65, 75 y 85 años.
|
||||||
La gravedad de las molestias puede clasificarse según la Sociedad Cardiovascular Canadiense como se muestra en la Tabla 3
Nivel de síntomas
‘La actividad ordinaria no causa angina’
Angina con esfuerzo intenso o rápido o prolongado solamente
‘Ligera limitación de la actividad ordinaria’
Angina al caminar o subir escaleras rápidamente, caminar cuesta arriba o hacer esfuerzos después de las comidas, en tiempo frío, cuando se está bajo estrés emocional, o sólo durante las primeras horas después de despertarse
‘Limitación marcada de la actividad física ordinaria’
Angina al caminar una o dos cuadras a nivel o un tramo de escaleras a un ritmo normal en condiciones normales
‘Incapacidad para realizar actividad física sin molestias’ o ‘angina de pecho en reposo’
Durante la angina de pecho pueden aparecer síntomas ‘vegetativos’ incluyendo sudoración, náuseas, palidez, ansiedad y agitación. Esto es probablemente causado por el sistema nervioso autónomo en reacción al estrés.
Por último, es importante diferenciar la angina inestable (que indica un síndrome coronario agudo o incluso un infarto de miocardio que requiere tratamiento urgente) de la angina estable. La angina inestable suele ser grave, se produce sin una provocación típica y no desaparece con el reposo, y tiene una duración más larga que la angina estable. Es importante iniciar un tratamiento rápido en estos pacientes, como se describe en el capítulo de síndromes coronarios agudos.
Examen físico
No hay signos específicos en la angina de pecho. La exploración física de un paciente con (presunta) angina de pecho es importante para evaluar la presencia de hipertensión, valvulopatía (en particular, estenosis de la válvula aórtica) o miocardiopatía hipertrófica obstructiva. Debe incluir el índice de masa corporal, la evidencia de enfermedad vascular no coronaria que puede ser asintomática y otros signos de condiciones co-mórbidas. Por ejemplo: la ausencia de pulsaciones palpables en la arteria dorsal del pie se asocia con un aumento de 8 veces en la probabilidad de enfermedad arterial coronaria.
Electrocardiograma (ECG)
El electrocardiograma (ECG) es una herramienta importante para diferenciar entre la angina inestable (síndrome coronario agudo) y la angina estable, además de la historia del paciente. Los pacientes con angina de pecho inestable suelen mostrar anomalías en el ECG en reposo, en particular desviaciones del segmento ST.Aunque un ECG en reposo puede mostrar signos de enfermedad arterial coronaria, como ondas Q patológicas que indiquen un IM previo u otras anomalías, muchos pacientes con angina de pecho estable tienen un ECG normal en reposo. Por lo tanto, la prueba de ECG de ejercicio puede ser necesaria para mostrar signos de isquemia miocárdica.
La prueba de ECG de ejercicio se realiza con una intensidad gradualmente creciente en una cinta de correr o en una bicicleta ergoeléctrica. El ejercicio aumenta la demanda de oxígeno del corazón, revelando potencialmente la isquemia miocárdica por la aparición de depresión del segmento ST en el ECG.
Pruebas de laboratorio
Las pruebas de laboratorio en el contexto de la angina de pecho pueden ser útiles para diferenciar entre las distintas causas del dolor, incluido un síndrome coronario agudo en el que habrá elevación del marcador de necrosis miocárdica. La anemia debe descartarse como causa de isquemia. La función renal es importante para el tratamiento farmacológico. Además, podría ayudar a establecer un perfil de riesgo cardiovascular.
Prueba de esfuerzo en combinación con imagen
Algunos pacientes son incapaces de realizar ejercicio físico. Además, en pacientes con anomalías en el ECG de reposo, el ECG de ejercicio se asocia a una baja sensibilidad y especificidad.
| Tabla 4. Características de las pruebas utilizadas habitualmente para diagnosticar la presencia de enfermedad arterial coronaria. | ||||||
| Diagnóstico de EAC | ||||||
| Sensibilidad (%) | Especificidad (%) | |||||
| Ecograma de ejercicio a, 91, 94, 95 | 45-50 | 85-90 | ||||
|---|---|---|---|---|---|---|
| Ecocardiografía de estrés con ejercicio 96 | 80-85 | 80-88 | ||||
| Espect de estrés con ejercicio 96-99 | 73-92 | 63-87 | ||||
| Ecocardiografía de estrés con dobutamina 96 | 79-83 | 82-86 | ||||
| Radiografía de estrés con dobutamina b,100 | 79-88 | 81-91 | ||||
| Ecocardiografía de estrés con vasodilatador 96 | 72-79 | 92-95 | ||||
| Espect de estrés con vasodilatador 96, 99 | 90-91 | 75-84 | ||||
| Radiografía de esfuerzo vasodilatador b,98, 100-102 | 67-94 | 61-85 | ||||
| ATC coronaria c,103-105 | 95-99 | 64-83 | ||||
| TEP de estrés vasodilatador 97, 99, 106 | 81-97 | 74-91 | ||||
| EAC = enfermedad arterial coronaria; ATC = angiografía por tomografía computarizada; ECG = electrocardiograma; RMN = resonancia magnética; TEP = tomografía por emisión de positrones; SPECT = tomografía computarizada por emisión de fotón único. | ||||||
| a Resultados sin/con mínimo sesgo de derivación.
b Resultados obtenidos en poblaciones con prevalencia media-alta de la enfermedad sin compensación del sesgo de derivación. c Resultados obtenidos en poblaciones con prevalencia baja-media de la enfermedad. |
||||||

Si el ECG realizado durante la prueba de esfuerzo no muestra ninguna anomalía la isquemia miocárdica pasa a ser improbable como causa de las molestias. Si el diagnóstico sigue siendo dudoso, se pueden realizar las siguientes pruebas adicionales.
- La ecocardiografía de ejercicio significa que se realiza una ecocardiografía antes y durante diferentes etapas hasta el ejercicio máximo para identificar las anomalías del movimiento de la pared. Una alternativa es la prueba de esfuerzo farmacológica con dobutamina.
- La gammagrafía de perfusión miocárdica (MPS) es capaz de mostrar la perfusión del corazón durante el ejercicio y en reposo basándose en la captación del trazador radiofarmacéutico .
- La Resonancia Magnética puede realizarse con adenosina vasodilatadora o dobutamina estimulante para detectar las anomalías del movimiento de la pared inducidas por la isquemia durante el estrés farmacológico.
Los hallazgos en la prueba de esfuerzo pueden utilizarse para determinar la elección entre el tratamiento médico únicamente o el tratamiento médico y la evaluación invasiva de la anatomía coronaria en pacientes con angina estable. La angiografía coronaria se recomienda en función de la gravedad de los síntomas, la probabilidad de enfermedad isquémica y el riesgo del paciente de sufrir complicaciones posteriores, incluida la mortalidad, según las puntuaciones de riesgo. Para el algoritmo de evaluación inicial de los pacientes con síntomas clínicos de angina, véase la figura 1.
Angiografía coronaria
La angiografía coronaria (AC) puede ayudar en el diagnóstico y la selección de opciones de tratamiento para la angina de pecho estable. Durante la CAG, se visualiza la anatomía coronaria, incluida la presencia de estenosis lumínicas coronarias. Se introduce un catéter en la arteria femoral o en la arteria radial. La punta del catéter se coloca en el inicio de las arterias coronarias y se inyecta líquido de contraste. El contraste se hace visible mediante rayos X y las imágenes que se obtienen se denominan angiogramas.Si las estenosis son visibles, el operador juzgará si esta estenosis es significativa y apta para una intervención coronaria percutánea (ICP) o un injerto de derivación de la arteria coronaria (CABG).
Tratamiento
La angina de pecho estable se trata siempre con terapia médica dirigida a reducir el riesgo y a aliviar los síntomas. Las directrices actuales recomiendan la revascularización en pacientes con síntomas persistentes a pesar de una terapia médica óptima. Además, la revascularización está indicada en caso de grandes áreas de isquemia miocárdica (como una estenosis del tronco principal izquierdo, una estenosis proximal de la DAI o una enfermedad significativa de tres vasos) y en presencia de características de alto riesgo como arritmia ventricular, insuficiencia cardíaca, ampliación del QRS durante la isquemia, desviación del eje durante la isquemia o hipotensión durante la isquemia. La elección entre ICP y CABG depende de la anatomía coronaria y de las características clínicas, y la elección debe realizarse en un equipo que incluya a cardiólogos (intervencionistas) y cirujanos torácicos.
Terapia médica
El tratamiento inicial de la angina de pecho estable se centra en la medicación que reduce la demanda de oxígeno del corazón. Los bloqueadores ß reducen la frecuencia cardíaca y la presión arterial. Los nitratos dilatan las arterias coronarias y reducen el retorno venoso si se utilizan para abortar un episodio de dolor. La terapia antiplaquetaria (aspirina) reduce el riesgo de desarrollo de un trombo y, por tanto, de eventos isquémicos agudos (coronarios). Los factores de riesgo, como el tabaquismo, el sobrepeso, la hipertensión, la dislipidemia y la diabetes, deben tratarse para evitar la progresión de la enfermedad y los futuros episodios. Ver enfermedades coronarias crónicas.
ICP
El procedimiento de la ICP es similar al de la CAG, salvo que esta vez se lleva un catéter con un balón inflable al lugar de la estenosis. El inflado del balón dentro de la arteria coronaria aplastará la aterosclerosis y eliminará la estenosis. Para evitar el colapso de la pared arterial y la reestenosis, a menudo se coloca un stent en el lugar de la estenosis.
CABG
Con la CABG, se coloca un bypass alrededor de la estenosis utilizando las arterias torácicas internas o las venas safenas de las piernas. El bypass se origina en la parte proximal de la estenosis y termina en la parte distal de la misma. La operación suele requerir el uso de un bypass cardiopulmonar y una parada cardíaca, aunque en algunos casos los injertos pueden colocarse en el corazón que late (cirugía «sin bomba»)
- Sampson JJ y Cheitlin MD. Fisiopatología y diagnóstico diferencial del dolor cardíaco. Prog Cardiovasc Dis. 1971 Mayo;13(6):507-31. DOI:10.1016/s0033-0620(71)80001-4 | PubMed ID:4997794
- Foreman RD. Mechanisms of cardiac pain. Annu Rev Physiol. 1999;61:143-67. DOI:10.1146/annurev.physiol.61.1.143 | PubMed ID:10099685
- Canto JG, Shlipak MG, Rogers WJ, Malmgren JA, Frederick PD, Lambrew CT, Ornato JP, Barron HV, and Kiefe CI. Prevalencia, características clínicas y mortalidad entre los pacientes con infarto de miocardio que se presentan sin dolor en el pecho. JAMA. 2000 Jun 28;283(24):3223-9. DOI:10.1001/jama.283.24.3223 | PubMed ID:10866870
- Pope JH, Ruthazer R, Beshansky JR, Griffith JL, and Selker HP. Características clínicas de los pacientes del servicio de urgencias que presentan síntomas que sugieren una isquemia cardíaca aguda: A Multicenter Study. J Thromb Thrombolysis. 1998 Jul;6(1):63-74. DOI:10.1023/A:1008876322599 | PubMed ID:10751787
- Constant J. The clinical diagnosis of nonanginal chest pain: the differentiation of angina from nonanginal chest pain by history. Clin Cardiol. 1983 Jan;6(1):11-6. DOI:10.1002/clc.4960060102 | PubMed ID:6831781
- Abrams J. Hemodynamic effects of nitroglycerin and long-acting nitrates. Am Heart J. 1985 Jul;110(1 Pt 2):216-24. PubMed ID:3925741
- Henrikson CA, Howell EE, Bush DE, Miles JS, Meininger GR, Friedlander T, Bushnell AC, and Chandra-Strobos N. Chest pain relief by nitroglycerin does not predict active coronary artery disease. Ann Intern Med. 2003 Dec 16;139(12):979-86. DOI:10.7326/0003-4819-139-12-200312160-00007 | PubMed ID:14678917
- Fox K, García MA, Ardissino D, Buszman P, Camici PG, Crea F, Daly C, De Backer G, Hjemdahl P, López-Sendón J, Marco J, Morais J, Pepper J, Sechtem U, Simoons M, Thygesen K, Priori SG, Blanc JJ, Budaj A, Camm J, Dean V, Deckers J, Dickstein K, Lekakis J, McGregor K, Metra M, Morais J, Osterspey A, Tamargo J, Zamorano JL, Grupo de trabajo sobre el tratamiento de la angina de pecho estable de la Sociedad Europea de Cardiología., y Comité de Guías de Práctica (CPG) de la ESC. Guidelines on the management of stable angina pectoris: executive summary: The Task Force on the Management of Stable Angina Pectoris of the European Society of Cardiology. Eur Heart J. 2006 Jun;27(11):1341-81. DOI:10.1093/eurheartj/ehl001 | PubMed ID:16735367
- Miembros de la Task Force., Montalescot G, Sechtem U, Achenbach S, Andreotti F, Arden C, Budaj A, Bugiardini R, Crea F, Cuisset T, Di Mario C, Ferreira JR, Gersh BJ, Gitt AK, Hulot JS, Marx N, Opie LH, Pfisterer M, Prescott E, Ruschitzka F, Sabaté M, Senior R, Taggart DP, van der Wall EE, Vrints CJ, Comité de Guías Prácticas de la ESC., Zamorano JL, Achenbach S, Baumgartner H, Bax JJ, Bueno H, Dean V, Deaton C, Erol C, Fagard R, Ferrari R, Hasdai D, Hoes AW, Kirchhof P, Knuuti J, Kolh P, Lancellotti P, Linhart A, Nihoyannopoulos P, Piepoli MF, Ponikowski P, Sirnes PA, Tamargo JL, Tendera M, Torbicki A, Wijns W, Windecker S, Revisores de documentos., Knuuti J, Valgimigli M, Bueno H, Claeys MJ, Donner-Banzhoff N, Erol C, Frank H, Funck-Brentano C, Gaemperli O, Gonzalez-Juanatey JR, Hamilos M, Hasdai D, Husted S, James SK, Kervinen K, Kolh P, Kristensen SD, Lancellotti P, Maggioni AP, Piepoli MF, Pries AR, Romeo F, Rydén L, Simoons ML, Sirnes PA, Steg PG, Timmis A, Wijns W, Windecker S, Yildirir A y Zamorano JL. 2013 ESC guidelines on the management of stable coronary artery disease: the Task Force on the management of stable coronary artery disease of the European Society of Cardiology. Eur Heart J. 2013 Oct;34(38):2949-3003. DOI:10.1093/eurheartj/eht296 | PubMed ID:23996286
- Antman EM, Anbe DT, Armstrong PW, Bates ER, Green LA, Hand M, Hochman JS, Krumholz HM, Kushner FG, Lamas GA, Mullany CJ, Ornato JP, Pearle DL, Sloan MA, Smith SC Jr, Alpert JS, Anderson JL, Faxon DP, Fuster V, Gibbons RJ, Gregoratos G, Halperin JL, Hiratzka LF, Hunt SA, Jacobs AK, y American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Revise the 1999 Guidelines for the Management of Patients With Acute Myocardial Infarction).. ACC/AHA guidelines for the management of patients with ST-elevation myocardial infarction–executive summary: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Revise the 1999 Guidelines for the Management of Patients With Acute Myocardial Infarction). Circulation. 2004 Aug 3;110(5):588-636. DOI:10.1161/01.CIR.0000134791.68010.FA | PubMed ID:15289388
- Directrices para las pruebas de ejercicio cardíaco. Grupo de trabajo de la ESC sobre fisiología del ejercicio, fisiopatología y electrocardiografía. Eur Heart J. 1993 Jul;14(7):969-88. PubMed ID:8375424
- Fox K, García MA, Ardissino D, Buszman P, Camici PG, Crea F, Daly C, de Backer G, Hjemdahl P, López-Sendón J, Morais J, Pepper J, Sechtem U, Simoons M, Thygesen K, y Grupo de trabajo de la sociedad europea de cardiología sobre el manejo de la angina estable… Rev Esp Cardiol. 2006 Sep;59(9):919-70. DOI:10.1157/13092800 | PubMed ID:17162834
- Amanullah AM and Lindvall K. Predischarge exercise echocardiography in patients with unstable angina who respond to medical treatment. Clin Cardiol. 1992 Jun;15(6):417-23. DOI:10.1002/clc.4960150605 | PubMed ID:1352191
- Brown KA. Valor pronóstico de las imágenes de perfusión miocárdica con talio-201 en pacientes con angina inestable que responden al tratamiento médico. J Am Coll Cardiol. 1991 Apr;17(5):1053-7. DOI:10.1016/0735-1097(91)90829-x | PubMed ID:2007701
- Kwong RY, Schussheim AE, Rekhraj S, Aletras AH, Geller N, Davis J, Christian TF, Balaban RS y Arai AE. Detección del síndrome coronario agudo en el departamento de emergencias con imágenes de resonancia magnética cardíaca. Circulation. 2003 Feb 4;107(4):531-7. DOI:10.1161/01.cir.0000047527.11221.29 | PubMed ID:12566362
- Fraker TD Jr, Fihn SD, 2002 Chronic Stable Angina Writing Committee., American College of Cardiology., American Heart Association, Gibbons RJ, Abrams J, Chatterjee K, Daley J, Deedwania PC, Douglas JS, Ferguson TB Jr, Gardin JM, O’Rourke RA, Williams SV, Smith SC Jr, Jacobs AK, Adams CD, Anderson JL, Buller CE, Creager MA, Ettinger SM, Halperin JL, Hunt SA, Krumholz HM, Kushner FG, Lytle BW, Nishimura R, Page RL, Riegel B, Tarkington LG y Yancy CW. 2007 chronic angina focused update of the ACC/AHA 2002 guidelines for the management of patients with chronic stable angina: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines Writing Group to develop the focused update of the 2002 guidelines for the management of patients with chronic stable angina. J Am Coll Cardiol. 2007 Dec 4;50(23):2264-74. DOI:10.1016/j.jacc.2007.08.002 | PubMed ID:18061078
- Grupo de Trabajo sobre Revascularización Miocárdica de la Sociedad Europea de Cardiología (ESC) y la Asociación Europea de Cirugía Cardio-Torácica (EACTS), Asociación Europea de Intervenciones Cardiovasculares Percutáneas (EAPCI).Wijns W, Kolh P, Danchin N, Di Mario C, Falk V, Folliguet T, Garg S, Huber K, James S, Knuuti J, Lopez-Sendon J, Marco J, Menicanti L, Ostojic M, Piepoli MF, Pirlet C, Pomar JL, Reifart N, Ribichini FL, Schalij MJ, Sergeant P, Serruys PW, Silber S, Sousa Uva M y Taggart D. Directrices sobre revascularización miocárdica. Eur Heart J. 2010 Oct;31(20):2501-55. DOI:10.1093/eurheartj/ehq277 | PubMed ID:20802248
- Abrams J. Hemodynamic effects of nitroglycerin and long-acting nitrates. Am Heart J. 1985 Jul;110(1 Pt 2):216-24. PubMed ID:3925741
- Hennekens CH, Dyken ML y Fuster V. Aspirina como agente terapéutico en las enfermedades cardiovasculares: declaración para los profesionales de la salud de la American Heart Association. Circulation. 1997 Oct 21;96(8):2751-3. DOI:10.1161/01.cir.96.8.2751 | PubMed ID:9355934
- Davies SW. Presentación clínica y diagnóstico de la enfermedad arterial coronaria: angina estable. Br Med Bull. 2001;59:17-27. DOI:10.1093/bmb/59.1.17 | PubMed ID:11756201
Todos los resúmenes de Medline: PubMed
Deja una respuesta