Dolor de espalda agudo en el lado izquierdo – debilidad bilateral en las piernas – enfermedad degenerativa del disco – Dx…
On septiembre 18, 2021 by adminEL CASO
Una mujer de 84 años acudió al servicio de urgencias con un dolor de espalda agudo en el lado izquierdo que tenía desde hacía 4 días. El dolor se irradiaba a la parte posterior de las caderas al ponerse de pie. Dijo que le dolía todo el cuerpo y que experimentaba debilidad en ambas piernas.
La paciente tenía antecedentes de hipertensión, enfermedad arterial coronaria y estenosis aórtica; había recibido una válvula aórtica bioprotésica hace 7 años. No estaba inmunodeprimida ni recibía esteroides, pero tomaba docusato, oxibutinina, carvedilol, amlodipino, atorvastatina, furosemida, rivaroxaban y un multivitamínico. La exploración física, las constantes vitales y el hemograma completo eran normales. Una radiografía de la columna lumbar mostró una enfermedad degenerativa de las articulaciones y los discos y espondilosis en L4-L5 y L5-S1. La paciente fue enviada a casa con oxicodona/acetaminofeno 5 mg/325 mg cada 6 horas según fuera necesario para el dolor y se le dijo que hiciera un seguimiento con su médico de familia (PF).
Seis días después, la paciente fue a ver a su PF y le dijo que sus síntomas no habían mejorado. Estaba afebril y su presión arterial era de 150/80 mm Hg. Su fuerza muscular era de 4/5 con la flexión de la cadera bilateralmente; el resto de su fuerza era de 5/5. No había sensibilidad paraespinal lumbar y tenía una prueba de elevación de la pierna recta negativa. No se observaron otros déficits neurológicos. El PF prescribió fisioterapia en casa con un terapeuta licenciado, que consistía en ejercicios de estiramiento y ejercicios activos y dinámicos para mejorar el rango de movimiento de la paciente. También ordenó una resonancia magnética (RM) lumbar ambulatoria.
EL DIAGNÓSTICO
Aproximadamente 3 semanas después, la RM de la paciente reveló una osteomielitis/discitis en el nivel L3-L4 y una estenosis tricompartimental grave desde L2-L3 hasta L4-L5. Un día después de recibir los resultados -y aproximadamente un mes después de haber acudido por primera vez a urgencias- la paciente fue ingresada en el hospital. Estaba afebril y su presión arterial era de 148/75 mm Hg. Su examen físico no reveló leucocitosis ni déficits neurológicos, pero sí mostró un soplo sistólico de su válvula aórtica.
Tenía una velocidad de sedimentación globular (VSG) de 77 mm/h (rango normal para mujeres, <30 mm/h) y su nivel de proteína C reactiva (PCR) era de 5,88 mg/dL (<.50 mg/dL indica un riesgo medio de enfermedad cardiovascular). Se realizó un ecocardiograma transesofágico y no había signos de vegetación o trombos. Sin embargo, los cultivos de sangre fueron positivos para Streptococcus salivarius -una bacteria que se encuentra en la placa dental humana- que determinamos que era la causa de la osteomielitis.
Hasta donde sabemos, no ha habido otros informes de casos que describan que S. salivarius haya causado osteomielitis sin endocarditis concurrente.
DISCUSIÓN
El dolor de espalda es un problema común y costoso entre los pacientes de atención primaria. Más de dos tercios de los adultos sufren dolor lumbar en algún momento, principalmente sin una neoplasia maligna subyacente o déficits neurológicos.1,2 El dolor lumbar agudo suele ser mecánico (97%); sin embargo, otras causas, incluida la infección, pueden ser las culpables (TABLA).1 La mayoría de los dolores de espalda agudos mejoran con un tratamiento conservador y los pacientes sólo necesitan que se les asegure un pronóstico favorable, pero el 20% de los pacientes pueden desarrollar dolor de espalda crónico.2
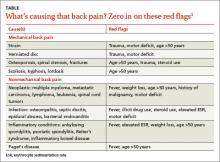
El enfoque diagnóstico de la lumbalgia varía mucho.3 Algunos datos indican que la obtención de imágenes de la lumbalgia de forma precoz puede dar lugar a pruebas de seguimiento innecesarias, a la exposición a la radiación, a cirugías innecesarias, a la «etiquetación» del paciente y a un aumento de los costes de la atención sanitaria, todo lo cual sugiere que no se debería realizar la obtención de imágenes de forma rutinaria en la lumbalgia aguda.4
Las señales de alarma de la lumbalgia aguda que justifican la realización de pruebas de imagen son la edad >50 años, la fiebre, la pérdida de peso, la elevación de la VSG, los antecedentes de enfermedades malignas, los traumatismos, los déficits motores, el uso de esteroides o drogas ilegales y los litigios.1 Si aún no se ha hecho, también es importante pedir un hemograma, una VSG y una PCR a los pacientes que presenten alguna de estas señales de alarma.
Los estudios de imagen son importantes, pero la correlación clínica es crucial porque la imagen puede revelar anomalías discales incluso en pacientes sanos y asintomáticos.5 La tomografía computarizada o la resonancia magnética están indicadas para los pacientes con déficits neurológicos o signos de tensión de la raíz nerviosa, pero sólo si el paciente es un candidato potencial para la cirugía o la inyección epidural de esteroides.6,7 Si se sospecha una infección (como la espondilodiscitis o la osteomielitis), es fundamental diagnosticar la afección rápidamente.
Nuestro paciente tenía 2 señales de alarma (edad >50 años y elevación de la VSG) que nos ayudaron a llegar a un diagnóstico poco probable de osteomielitis lumbar con S. salivarius como causa. La enfermedad degenerativa de la columna vertebral observada en las radiografías puede haber retrasado el diagnóstico de nuestra paciente. Si nuestra paciente se hubiera sometido antes a una prueba de VSG o PCR, o si se hubieran realizado antes pruebas de imagen adicionales (dada su debilidad muscular proximal), el diagnóstico correcto se habría realizado más rápidamente y se habría proporcionado antes el tratamiento adecuado.
Deja una respuesta