Dislocación posterior del hombro
On diciembre 21, 2021 by adminDiscusión sobre la dislocación posterior del hombro
¿Qué muestran estas radiografías? Qué signos se buscan en las radiografías para esta condición? Qué otras imágenes pediría para confirmar/descartar su diagnóstico?
-

Rotación interna AP -
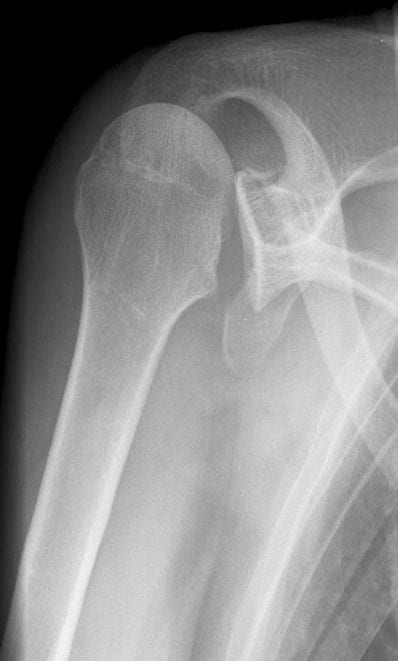
Vista glenoidea AP -
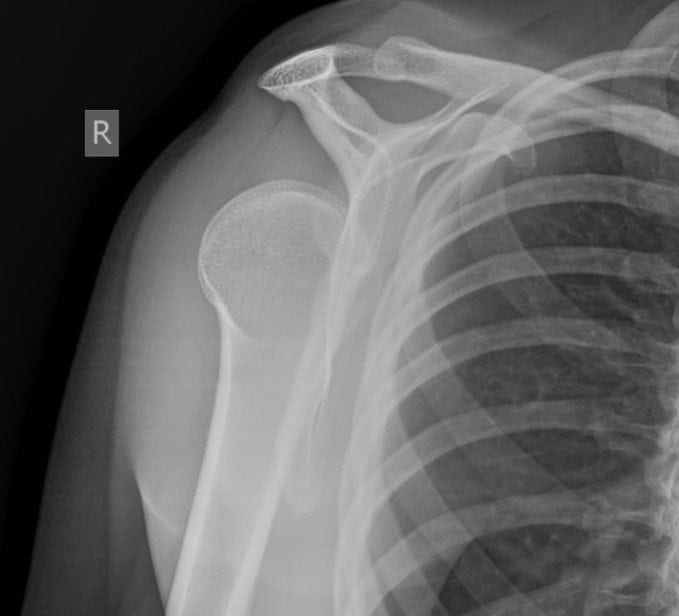
Escapular Y Vista
Dislocación posterior de hombro
Las luxaciones posteriores de hombro constituyen una pequeña minoría de los casos de luxación total de hombro, representando el 2-4% de las presentaciones. Sin embargo, debido a un bajo nivel de sospecha clínica y a la insuficiencia de imágenes, a menudo se pasan por alto.
Aproximadamente la mitad de las luxaciones posteriores de hombro no se diagnostican en su presentación inicial.
Mecanismo
Tradicionalmente, las luxaciones posteriores se han asociado a ataques epilépticos, traumatismos de alta energía, electrocución y terapia electroconvulsiva (TEC), aunque la incidencia asociada a la TEC ha disminuido algo en los últimos años.
A menudo una luxación posterior se acompaña de una fractura del cuello del húmero o de fracturas de las tuberosidades. Sin embargo, la discusión se limitará a las dislocaciones simples.
En las dislocaciones posteriores traumáticas, la lesión se debe casi siempre a una caída sobre un brazo extendido y en rotación interna. La fuerza del impacto empuja la cabeza del húmero hacia atrás fuera de la cavidad glenoidea.
Una fractura por impactación de la cara anteromedial de la cabeza del húmero (lesión de McLaughin o lesión de Hill-Sachs inversa) puede ser el resultado de que el húmero sea forzado contra el labio posterior de la glenoides.
Si la enlocación se retrasa, puede empeorar la gravedad de esta lesión y provocar más complicaciones. La luxación también puede dar lugar a desgarros capsulolabrales, fracturas del borde glenoideo o desgarros del manguito de los rotadores.
Cuando se produce una luxación posterior bilateral, casi siempre es secundaria a la actividad convulsiva. Con la actividad convulsiva, los músculos rotadores internos (teres mayor y subescapular) dominan a los músculos rotadores externos (teres menor, infraespinoso) para dislocar la cabeza del húmero.
Una luxación posterior debe considerarse como diferencial en cualquier episodio de dolor e inmovilidad del hombro después de una convulsión.
Músculos del manguito rotador: cápsula de músculos y tendones que estabilizan colectivamente la articulación glenohumeral.
- Teres menor: músculo intrínseco del hombro responsable de la rotación lateral/externa del brazo en el hombro
- Supraespinoso: estabilizador de la articulación, participa en la abducción del húmero y contribuye débilmente a la rotación lateral del húmero
- Infraespinoso: se inserta en la faceta media de la tuberosidad mayor. Su función principal es la rotación externa de la articulación del hombro y la abducción de la escápula.
- Subescapular: rota internamente el húmero y en ciertas posiciones, el subescapular proporciona aducción y extensión
- Teres mayor: se origina en un tercio inferior de la escápula lateral. Se inserta medialmente en el surco intertubercular. Su función es proporcionar la extensión, aducción y rotación interna del hombro
Incidencia
La articulación del hombro es la articulación que más frecuentemente se disloca en el hospital. Las luxaciones posteriores representan el 2-4% de todas las luxaciones de hombro. Aproximadamente el 15% de estos casos son bilaterales
La mayor incidencia de luxación posterior se da en varones de entre 35 y 55 años, esto se cree que se debe a una mayor incidencia de traumatismos de alto impacto secundarios a un mayor nivel de lesiones relacionadas con el deporte y el automóvil en este grupo. Una mayor masa muscular alrededor de la cintura escapular posterior en los hombres también puede contribuir a la dislocación durante la actividad convulsiva.
Presentación
La mayoría de los casos se presentan con una historia de lesión traumática, una caída sobre un brazo extendido o actividad convulsiva. Aunque una dislocación aguda se asocia con un dolor considerable, el dolor puede reducirse en los casos agudos debido a la reducción de la nocicepción después de la convulsión o a los efectos continuos de los fármacos.
Es más probable que los casos crónicos se presenten con una disminución de la movilidad que con dolor como principal preocupación. El paciente puede presentar una pérdida de movimiento y dificultad para realizar actividades como peinarse o lavarse la cara. Se puede haber hecho un diagnóstico de hombro rígido postraumático u hombro congelado.
Típicamente el brazo se mantiene en rotación interna y aducción. El hallazgo más significativo en la exploración es un rango limitado de rotación externa activa y pasiva del brazo afectado, ya que la cabeza delhúmero está atrapada en el borde glenoideo. La palpación de la cabeza del húmero en posición aposterior es la única otra característica diagnóstica clara en la exploración. Otros signos físicos, como el aumento de la prominencia de la apófisis coracoides y el acromion en posición anterior, y la cabeza del húmero en posición posterior, pueden estar presentes, pero son menos significativos.
Ejemplo: Presentación retardada
A continuación se muestra un ejemplo de luxación posterior de hombro bilateral «perdida» en un paciente después de un accidente de tráfico con una lesión significativa en la cabeza y un paciente de larga duración en la UCI con traqueotomía

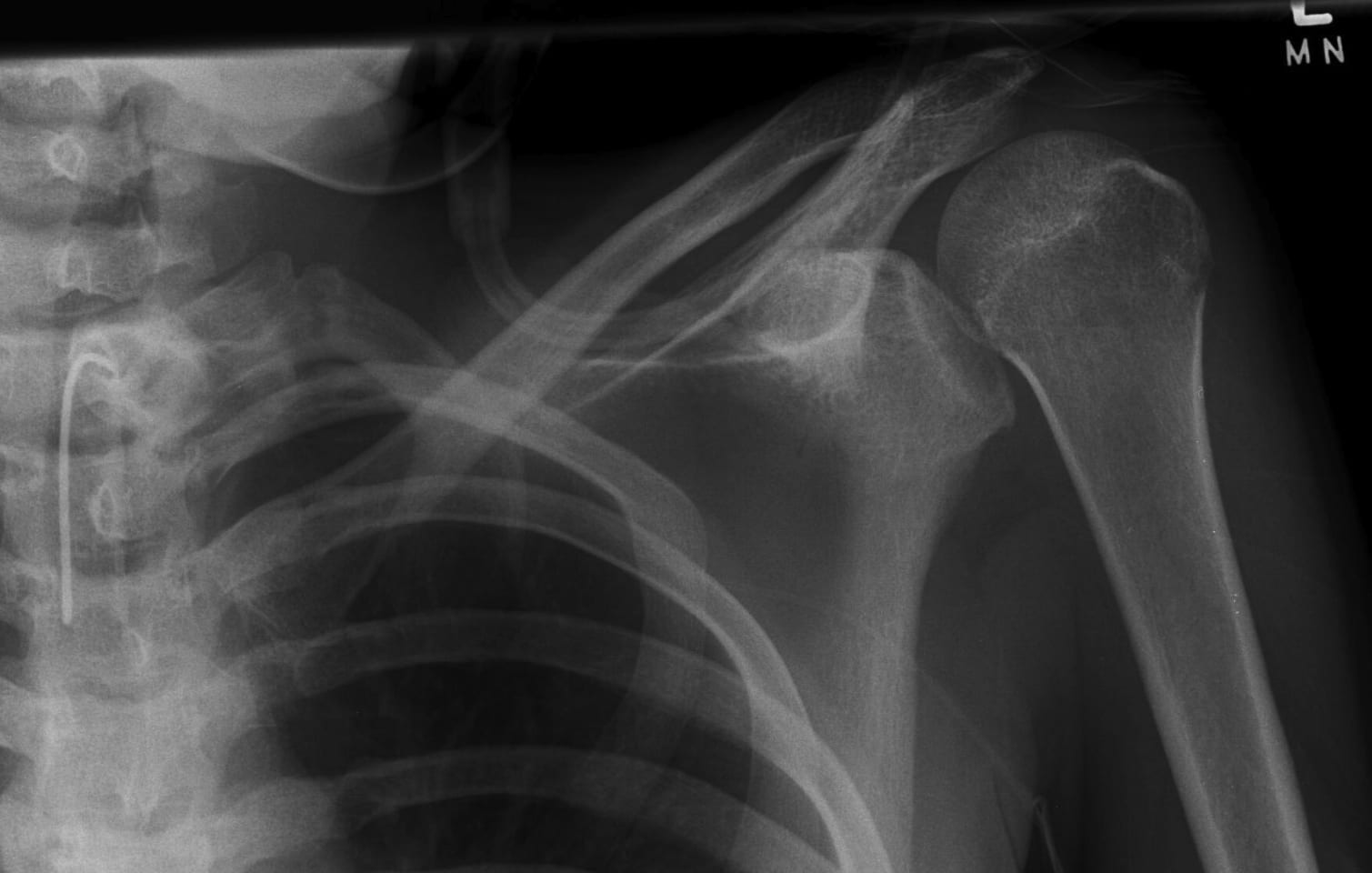
Complicaciones
- Osteonecrosis de la cabeza del húmero
- Dislocación aguda deluxación
- Instabilidad posterior del hombro recurrente
- Rigidez articular e incapacidad funcional
- Osteoartritis postraumática
Hallazgos radiológicos
La imagen ideal para identificar una luxación posterior es una placa axilar con el brazo del paciente abducido a 70-90 grados y la imagen tomada desde un ángulo de 45 grados a través de la axila.
Esto debe hacerse como parte de un conjunto estándar de imágenes después de la lesión del hombro, junto con una vista AP y lateral del hombro. Una lámina AP sola no es adecuada para descartar una luxación posterior, ya que la lámina suele ser normal o casi normal.
Se han descrito varios signos radiológicos en la vista AP, estos incluyen:
- Signo de la bombilla – La cabeza del húmero en el mismo eje que el eje produciendo una forma de bombilla
- Rotación interna del húmero
- El «signo del borde» – Ensanchamiento del espacio glenohumeral
- El «signo de la glenoides vacía sign’ – Cuando la fosa glenoidea anterior parece vacía
- El ‘trough sign’ – una línea vertical hecha por la impresión de la fractura de la cabeza humeral anterior
Si el dolor o el espasmo muscular limita el movimiento y no se puede tomar una película axilar, se pueden utilizar técnicas de imagen alternativas:
- Vista axilar, casete enrollado – si el paciente no puede abducir su brazo, se puede colocar un casete enrollado en la axila, se obtiene una imagen similar, con cierto aumento y distorsión en los bordes
- Vista lateral transtorácica – película lateral con el brazo normal levantado sobre la cabeza del paciente, y el rayo viajando horizontalmente a través de la axila normal
- Vista transescapular – tomada de posterior a anterior, con el rayo dirigido a lo largo de la línea del eje largo de la escápula
- Vista de Valpeau – de pie con su espalda contra una mesa, con la parte superior del cuerpo doblada hacia atrás a 40-65 grados, el haz se dirige verticalmente a través del hombro desde arriba


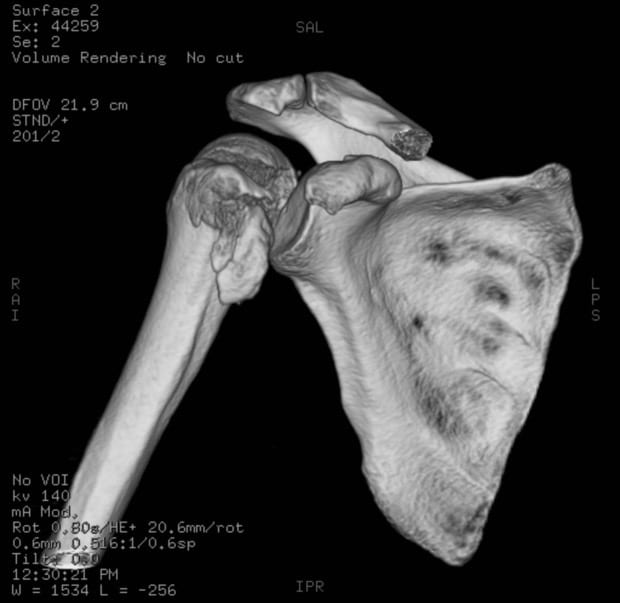
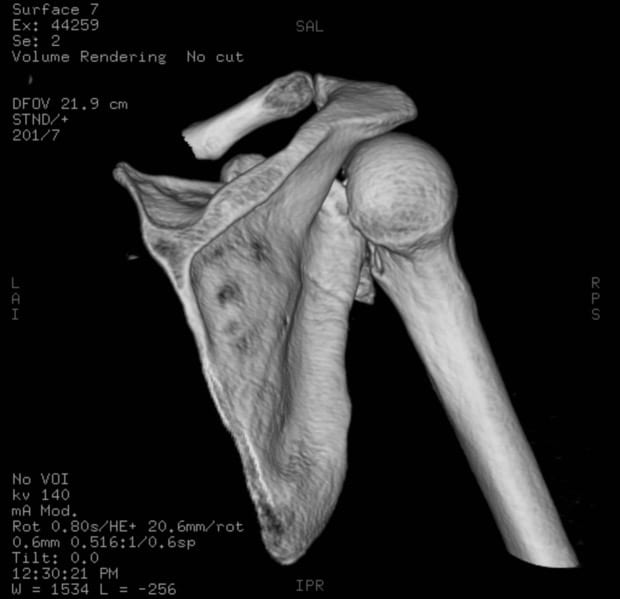
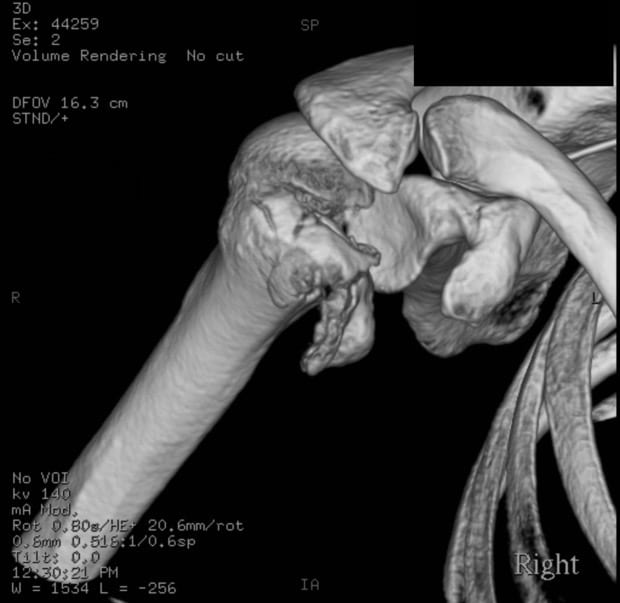
Se pueden utilizar imágenes de TC
, y puede definir mejor las lesiones óseas y las fracturas ocultas de la cabeza y el cuello del húmero, su uso suele ser como guía para el tratamiento más que como herramienta de diagnóstico. Las reconstrucciones de TC en 3D también pueden utilizarse para planificar la cirugía reconstructiva operativa.
La resonancia magnética puede utilizarse para visualizar con mayor precisión los tejidos blandos y las lesiones del manguito rotador. Las imágenes de ultrasonido se han utilizado en el diagnóstico de la luxación posterior, sin embargo sus limitaciones en la identificación de daños en las estructuras óseas limita su uso más allá de la herramienta de detección.
Reconstrucción por TC en 3D
Manejo
El curso del tratamiento depende del grado de la lesión y del momento en que se produjo. En el caso de una luxación simple en la que la fractura de impresión afecta a menos del 25% de la cabeza del húmero, diagnosticada inmediatamente o dentro de las 6 semanas siguientes a la lesión, debe intentarse la reducción cerrada bajo anestesia general.
La reducción puede intentarse utilizando el método Depalma, en el que el brazo afectado se aduce primero y se rota internamente, aplicando una tracción caudal. A continuación, manteniendo la tracción y la rotación interna, se empuja lateralmente la cara medial del brazo, desenganchando la cabeza del húmero de la fosa glenoidea. Por último, se extiende el brazo y el húmero vuelve a su sitio.
La estabilidad de la articulación debe evaluarse tras la reducción, y la articulación debe inmovilizarse en posición neutra o de rotación externa durante 4 semanas. Si la inestabilidad de la articulación está presente después de la reducción, puede tratarse con inmovilización o con un procedimiento de estabilización complementario.
Si la reducción cerrada no tiene éxito, puede realizarse una reducción abierta. Por lo general, esto ocurre en el caso de un diagnóstico tardío o de un mayor grado de daño en la cabeza del húmero.
-
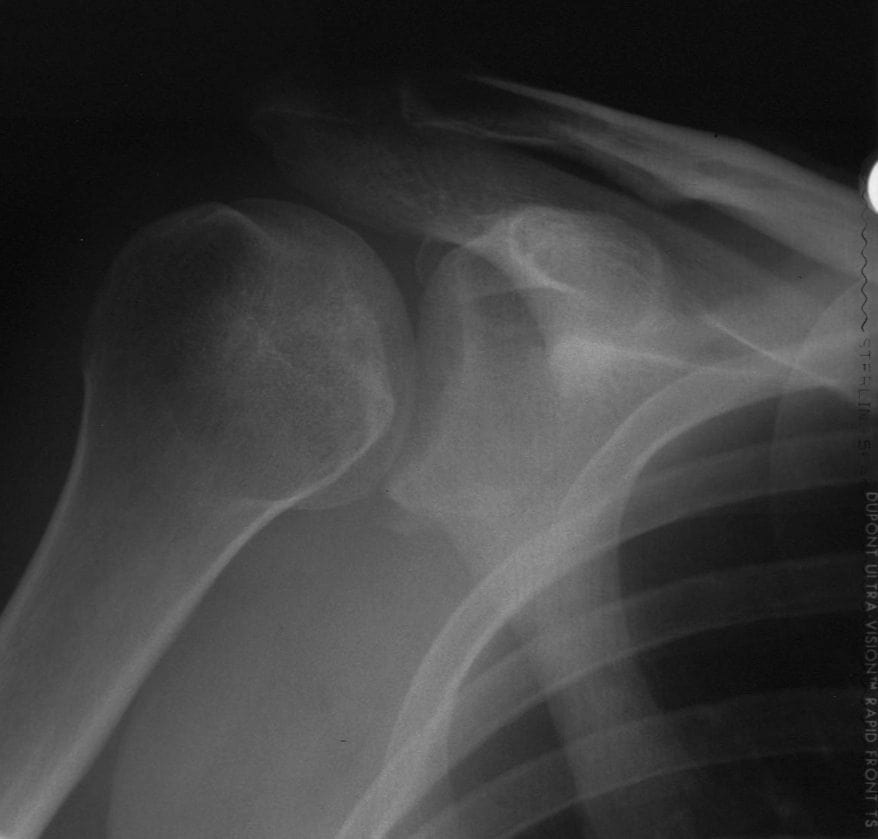
presentación: Dislocación posterior -
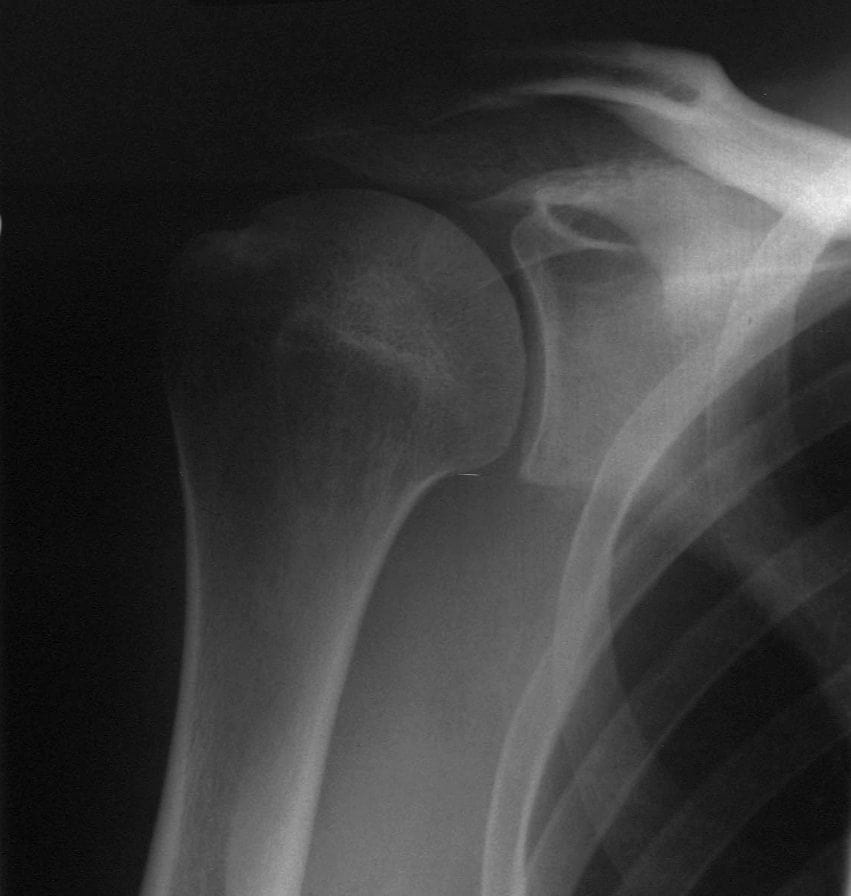
Post reducción
Deja una respuesta