Schlaganfall-Untersuchungstools
On November 2, 2021 by admin Früherkennung und sofortige medizinische Beurteilung sind entscheidend für den Einsatz einer thrombolytischen Therapie bei Patienten mit akutem ischämischem Schlaganfall9. Die frühzeitige Erkennung eines Schlaganfalls ist von entscheidender Bedeutung, um die Behandlungsergebnisse zu verbessern und langfristige Behinderungen zu verringern. Sowohl im ambulanten als auch im stationären Bereich setzen Kliniker verschiedene Instrumente ein, um die Wahrscheinlichkeit eines Schlaganfalls bei Patienten mit Symptomen, die auf einen Schlaganfall hindeuten, zu bestimmen.
Früherkennung und sofortige medizinische Beurteilung sind entscheidend für den Einsatz einer thrombolytischen Therapie bei Patienten mit akutem ischämischem Schlaganfall9. Die frühzeitige Erkennung eines Schlaganfalls ist von entscheidender Bedeutung, um die Behandlungsergebnisse zu verbessern und langfristige Behinderungen zu verringern. Sowohl im ambulanten als auch im stationären Bereich setzen Kliniker verschiedene Instrumente ein, um die Wahrscheinlichkeit eines Schlaganfalls bei Patienten mit Symptomen, die auf einen Schlaganfall hindeuten, zu bestimmen.
Eine schnelle Erkennung im prähospitalen Bereich ermöglicht es der aufnehmenden Einrichtung, das Schlaganfallteam zu mobilisieren, während der Patient in die Einrichtung transportiert wird. Um dies zu erreichen, haben klinische Zentren den Schwerpunkt auf die „prähospitale Aufklärung“ und die „Benachrichtigung des Rettungsdienstpersonals während des Transports“ gelegt.1 Die Benachrichtigung der Notaufnahme, dass der Patient wahrscheinlich einen Schlaganfall erleidet, kann zu einer schnelleren Bildgebung führen, was wiederum eine schnellere Durchführung einer fibrinolytischen Therapie oder PCI (perkutane Koronarintervention) bedeutet.
Die Behandlung des akuten Schlaganfalls ist zeitabhängig, und je schneller ein Schlaganfall erkannt wird, desto besser sind die Ergebnisse für die meisten Patienten. Der Ausdruck „Zeit ist Gehirn“ ist zum Mantra der akuten Schlaganfallbehandlung geworden, da schätzungsweise 1,9 Millionen Nervenzellen in jeder Minute verloren gehen, in der ein Schlaganfall unbehandelt bleibt, und die Behandlungsergebnisse der Patienten durch kürzere Behandlungszeiten erheblich verbessert werden.4 Als Reaktion auf die Notwendigkeit einer standardisierten Schlaganfallbeurteilung wurden verschiedene Schlaganfall-Screeninginstrumente oder Skalen entwickelt. Obwohl die Skalen keine Vorhersage über das Ergebnis nach einem Schlaganfall treffen, können sie als Triage-Instrument sehr nützlich sein. Eine standardisierte Skala trägt auch dazu bei, Abweichungen zwischen Notdienstpersonal und Ersthelfern zu vermeiden, die einen Patienten auf Schlaganfall untersuchen.
Gebräuchliche Skalen
Es gibt mehrere Skalen, die weltweit bei der Beurteilung von Schlaganfallopfern verwendet werden, darunter die fünf unten aufgeführten:
- National Institutes of Health Stroke Scale (NIHSS)
- Cincinnati Prehospital Stroke Scale (CPSS)
- Face Arm Speech Test (FAST)
- Los Angeles Prehospital Stroke Screen (LAPSS), und
- Recognition of Stroke in The Emergency Room (ROSIER)
Die National Institutes of Health Stroke Scale (NIHSS)
Die National Institutes of Health Stroke Scale (NIHSS) wurde als Forschungsinstrument zur Messung der Schlaganfallschwere entwickelt.2 Die NIHSS hat sich über die akademische Forschung hinaus entwickelt und ist zum Goldstandard für die klinische Schlaganfallbeurteilung und -messung geworden.6 Die NIHSS ist ein wertvolles Instrument sowohl für die anfängliche Beurteilung der Schlaganfallschwere als auch für die fortlaufende Beurteilung, um auf verwertbare Veränderungen des Patientenzustands zu achten.3
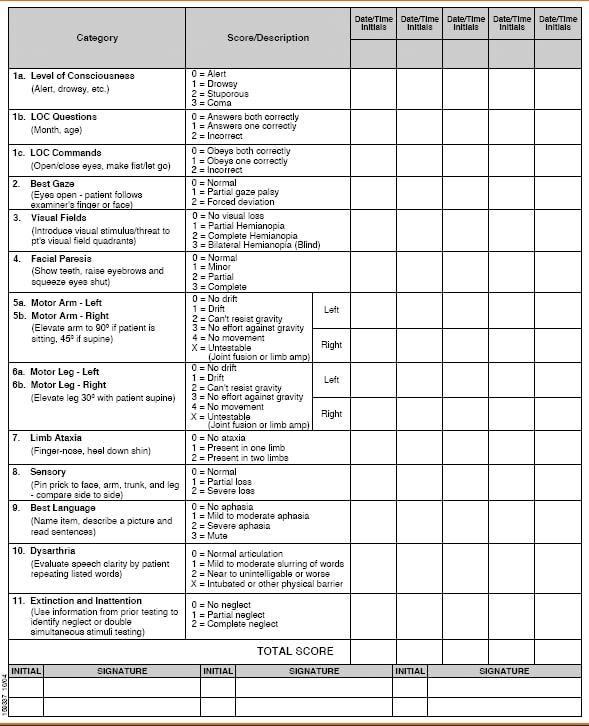

Diese Schlaganfallskala kann verwendet werden, um die Wahrscheinlichkeit eines Schlaganfalls zu ermitteln und auch den Schweregrad abzuschätzen. Sie misst 15 klinische Funktionen oder Defizite wie Blick, Sehvermögen, Bewusstseinslage und Gesichtslähmung. Auch Gliederataxie, Sensibilitätsverlust, Dysarthrie und Sprache werden gemessen. Auch die Kraft der Arme und Beine sowie die Unaufmerksamkeit werden bewertet. Die Items müssen der Reihe nach und ohne Anleitung des Patienten durchgeführt werden. Obwohl der Test in sechs bis zehn Minuten abgeschlossen werden kann, ist er wesentlich länger als andere Schlaganfallskalen.
Die Cincinnati Prehospital Stroke Scale (CPSS)
Die Cincinnati Prehospital Stroke Scale (CPSS) wurde aus einer Vereinfachung der 15 Punkte umfassenden National Institutes of Health Stroke Scale (NIHSS) abgeleitet und bewertet das Vorhandensein oder Fehlen von Gesichtslähmung, asymmetrischer Armschwäche und Sprachstörungen bei potenziellen Schlaganfallpatienten5. Mit dieser Skala werden drei mögliche Anzeichen für einen Schlaganfall untersucht, darunter Gesichtslähmung, Armschwäche und Sprachstörungen. Ein abnormaler Befund von drei bedeutet, dass eine Wahrscheinlichkeit von mehr als 70 % besteht, dass der Patient einen Schlaganfall erleidet, während drei abnormale Befunde eine >85 %ige Wahrscheinlichkeit eines Schlaganfalls anzeigen.
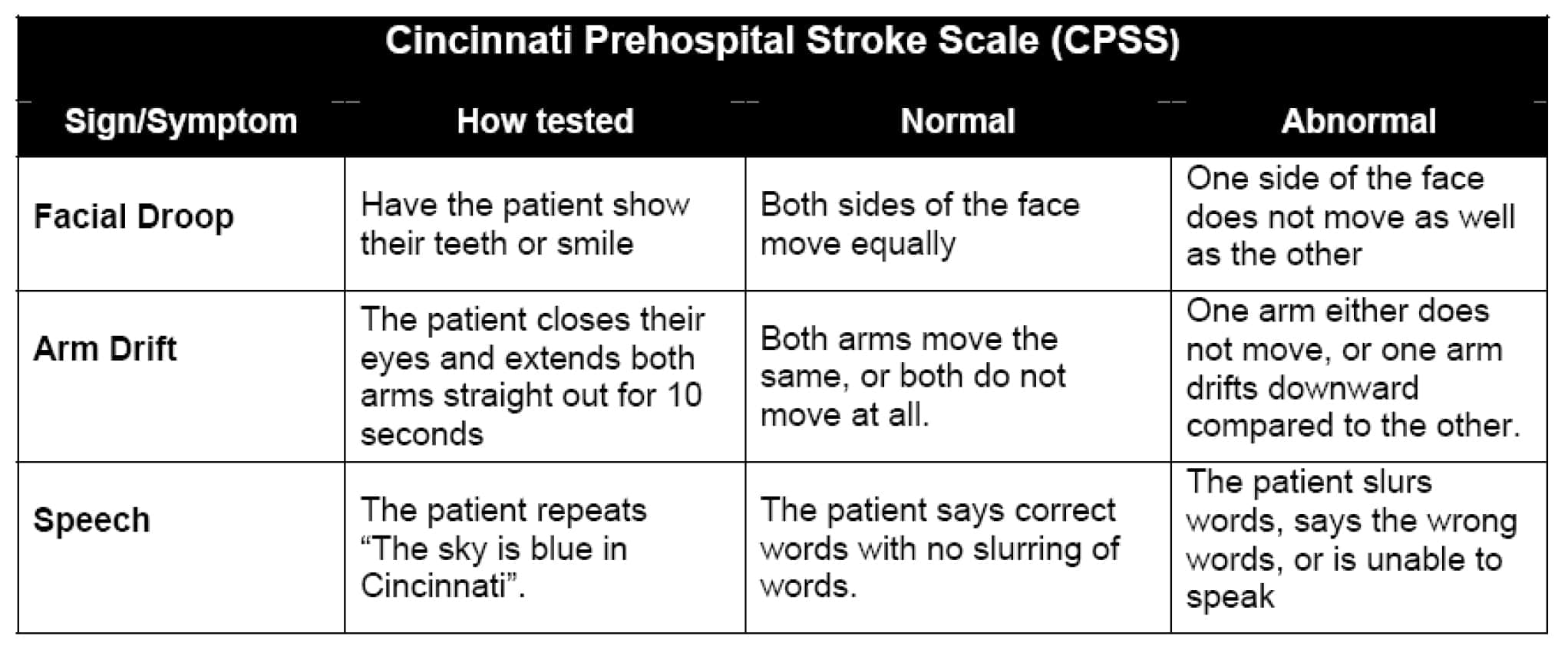

Ein offensichtlicher Vorteil der Cincinnati Prehospital Stroke Scale ist, dass sie schnell ist. Die Bewertung kann in der Regel in weniger als einer Minute abgeschlossen werden. In manchen Situationen kann die Verwendung der schnellsten Schlaganfallskala von großem Nutzen sein. Ein möglicher Nachteil dieser Schlaganfallskala besteht darin, dass sie nur auf einigen wenigen Parametern basiert und daher möglicherweise keine effiziente Methode zur Beurteilung eines Schlaganfalls im hinteren Kreislauf darstellt, der Symptome wie Schwindel und Erbrechen verursachen kann und für 5 bis 10 % aller ischämischen Schlaganfälle verantwortlich ist.
Face Arm Speech Test (FAST)
Der FAST wurde 1998 von einer Gruppe von Schlaganfallärzten, Rettungsdienstmitarbeitern und einem Arzt der Notaufnahme als Instrument zur Erkennung von Schlaganfällen entwickelt und sollte integraler Bestandteil eines Schulungspakets für britisches Rettungsdienstpersonal sein.5


Das FAST enthält drei Schlüsselelemente (Gesichtsschwäche, Armschwäche und Sprachstörung), vermeidet aber die Notwendigkeit, einen Satz als Maß für die Sprache zu wiederholen, und verwendet stattdessen die Bewertung der Sprachfähigkeit durch den Sanitäter während eines normalen Gesprächs mit dem Patienten.5
Der Los Angeles Prehospital Stroke Screen
Der LAPSS ist ein längeres Instrument, das aus vier Items zur Anamnese, einer Blutzuckermessung und drei Untersuchungsitems besteht, mit denen eine einseitige motorische Schwäche (Erschlaffung des Gesichts, Handgriff und Armkraft) festgestellt werden soll.5 Die Skala berücksichtigt das Alter des Patienten, die Frage, ob der Patient jemals einen Anfall hatte, die Dauer der Symptome und ob der Patient zu Beginn der Untersuchung bettlägerig oder an den Rollstuhl gebunden ist.


Der größte Nachteil des Los Angeles Prehospital Stroke Screen besteht darin, dass das Ausfüllen des Fragebogens etwas mehr Zeit in Anspruch nehmen kann als bei der prägnanteren Cincinnati Prehospital Stroke Scale.
Recognition of Stroke in the Emergency Room (ROSIER)
Der ROSIER bewertet Elemente der Anamnese und der körperlichen Untersuchung, um eine Punktzahl zwischen 2 und 5 zu erhalten. Bei Patienten mit einer Gesamtpunktzahl von >0 wird davon ausgegangen, dass ein Schlaganfall vorliegt, während eine Punktzahl von 0 eine geringe Wahrscheinlichkeit für einen Schlaganfall bedeutet.10


Ein Vorteil der Verwendung einer Schlaganfallskala besteht darin, dass sie ein standardisiertes Instrument für die anfängliche neurologische Beurteilung darstellt. Die Art der Skala kann je nach den Richtlinien des Arbeitgebers oder der Einrichtung variieren. Bestimmte Rettungsdienste können beispielsweise eine bestimmte Schlaganfallskala verwenden. Wenn das Personal die Möglichkeit hat, verschiedene Schlaganfallskalen zu verwenden, sollte es eine Skala wählen, die für die jeweilige Situation und den Zustand des Patienten geeignet erscheint. Außerdem sollten sie eine Skala verwenden, mit der sie sehr vertraut sind.
Es ist schwierig zu sagen, welche Skala einer anderen überlegen ist. Verschiedene Situationen können die Verwendung unterschiedlicher Skalen erfordern. Wenn z. B. eine schnelle Beurteilung erforderlich ist, kann die Cincinnati Prehospital Stroke Scale am vorteilhaftesten sein. In anderen Situationen kann eine gründlichere Beurteilung gerechtfertigt sein. Es ist auch wichtig zu bedenken, dass eine Schlaganfallskala zwar ein nützliches Instrument, aber nur ein Teil des Puzzles ist.
- Barsan WG, Brott TG, Broderick JP, et al: Time of hospital presentation in patients with acute stroke. Archives of Internal Medicine. 1993;153:2558-2561.
- Brott T, Adams HP Jr, Olinger CP, et al. Measurements of acute cerebral infarction: A clinical examination scale. Stroke. 1989;20(7):864-870.
- Dancer S, Brown AJ, Yanase LR. National Institutes of Health stroke scale in plain English is reliable for novice nurse users with minimal training. Journal of Emergency Nursing. 2017;43:221-227.
- Fonarow GC, Zhao X, Smith EE, et al. Door-to-needle times for tissue plasminogen activator administration and clinical outcomes in acute ischemic stroke before and after a quality improvement initiative. JAMA. 2014;311:1632-1640.
- Harbison K, Hossain O, Jenkinson D, Davis J, Louw SJ, Ford GA. Diagnostische Genauigkeit von Schlaganfallüberweisungen von Hausärzten, Notärzten und Rettungsdienstmitarbeitern unter Verwendung des Gesichts-Arm-Sprachtests. Stroke. 2003;34:71-76.
- Hinkle JL. Reliabilität und Validität der National Institutes of Health stroke scale for neuroscience nurses. Stroke. 2014;45(3):e32-e34.
- Juach E, Cucchiara B. 2010 American Heart Association guidelines for cardiopulmonary resuscitation and emergency cardiovascular care. Circulation. 2010. http://circ.ahajournals.org/content/122/18_suppl_3/S818.full. Accessed August 2014.
- Kidwell CS, Startman S. Identifying stroke in the field; Prospective validation of the Los Angeles prehospital stroke screen. http://www.ncbi.nlm.nih.gov/pubmed/10625718. August 2014.
- Kothari RU, Panciolo A, Liu T, Brott T, Broderick J. Cincinnati prehospital stroke scale: Reproduzierbarkeit und Validität. Annals of Emergency Medicine. 1999;33:373-378.
- Mingfeng H, Zhixin W, Qihong G, Lianda L, Yanbin Y, Jinfang F. Validation of the use of the ROSIER scale in prehospital assessment of stroke. Annals of the Indian Academy of Neurology. 2012;15:191-5.
Schreibe einen Kommentar