Red Flags in Spinal Conditions
On November 12, 2021 by adminOriginal Editor – Anna Butler, Fiona Stohrer und Katherine Moon als Teil des Nottingham University Spinal Rehabilitation Project
Top Contributors – Katherine Moon, Fiona Stohrer, Anna Butler, Rachael Lowe und Naomi O’Reilly
Einführung
Klinische Befunde, die den Verdacht auf eine schwerwiegende Erkrankung erhöhen, die sich als gewöhnliche, nicht schwerwiegende Muskel-Skelett-Erkrankungen darstellen, werden gemeinhin als „Red Flags“ bezeichnet.
Internationale Leitlinien für die Beurteilung von Schmerzen im unteren Rückenbereich und Nackenschmerzen zielen darauf ab, ernsthafte Erkrankungen auszuschließen und „Red Flags“ zu erkennen. Rote Flaggen sind Merkmale aus der subjektiven und objektiven Beurteilung eines Patienten, die ein höheres Risiko für eine ernsthafte Erkrankung darstellen und eine Überweisung zu weiteren diagnostischen Tests rechtfertigen. Sie weisen oft auf nicht-mechanische Zustände oder Pathologien viszeralen Ursprungs hin und können Kontraindikationen für viele physiotherapeutische Behandlungen darstellen.
Auch wenn „Red Flags“ eine wichtige Rolle bei der Beurteilung und Diagnose spielen, sollten sie mit Vorsicht verwendet werden, da sie eine geringe diagnostische Genauigkeit aufweisen und „Red Flag“-Fragen in den Leitlinien nicht einheitlich verwendet werden. Andere Leitlinien empfehlen sogar eine sofortige Überweisung zur Bildgebung, wenn ein „Red Flag“ vorliegt, was zu vielen unnötigen Überweisungen führen könnte, wenn die Kliniker ihre Überweisung nicht klinisch begründen.
Siehe auch Wirbelsäulen-Maskerade
Geschichte der Red Flags
Die Rolle der Physiotherapeuten bei der Erkennung von Red Flags hat sich geändert, da Physiotherapeuten zunehmend der erste Kontakt des Patienten mit einer medizinischen Fachkraft sind. In McKenzies Buch von 1990 heißt es, dass „der Patient, nachdem er vom Arzt untersucht wurde, alle ungeeigneten Pathologien ausschließen lassen sollte“. Im heutigen Gesundheitssystem sind die Patienten möglicherweise noch nicht einmal von einem Arzt gesehen worden, bevor sie sich bei einem Physiotherapeuten vorstellen, da es mehr Möglichkeiten für Selbsteinweisungen und Privatkliniken gibt. Der Begriff „rote Flagge“ wurde erstmals 1994 von der Clinical Standards Advisory Group verwendet. Ähnliche Hochrisikomarker gehen jedoch auf Mennell (1952) und Cyriax (1982) zurück.
Epidemiologie der Red Flags
Es ist schwierig, sich ein genaues Bild von der Epidemiologie der Red Flags zu machen, da sie stark vom Grad der Dokumentation durch die Kliniker abhängt. Eine Studie über Kreuzschmerzen legt nahe, dass „die Dokumentation von Red Flags in einigen Bereichen (Alter über 50, Blasenfunktionsstörung, Krebs in der Vorgeschichte, Immunsuppression, nächtliche Schmerzen, Trauma in der Vorgeschichte, Sattelanästhesie und neurologische Defizite der unteren Extremitäten) umfassend war, in anderen jedoch fehlte (Gewichtsverlust, kürzliche Infektion und Fieber/Schüttelfrost)“.
Tabelle mit Aufschlüsselung der Erkrankungen, die bei Patienten mit Kreuzschmerzen auftreten
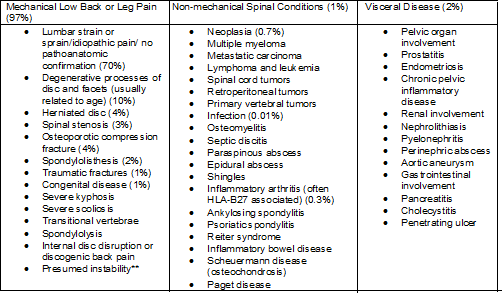
Die Zahlen in Klammern geben den geschätzten Prozentsatz der Patienten mit diesen Erkrankungen unter allen erwachsenen Patienten mit Anzeichen und Symptomen von Kreuzschmerzen an. Die Prozentsätze können je nach Bevölkerungsgruppe erheblich variieren.
Subjektive Beurteilung
Kliniker müssen die wichtigsten Anzeichen und Symptome kennen, die mit ernsthaften Erkrankungen verbunden sind, die Wirbelsäulenschmerzen verursachen, und ein System entwickeln, mit dem sie kontinuierlich nach dem Vorhandensein dieser Erkrankungen suchen. Sie sollten auch den Kontext der roten Fahne berücksichtigen.
Alter
Im Vereinigten Königreich gilt ein Alter von über 55 Jahren als rote Fahne, da ab diesem Alter, insbesondere ab 65 Jahren, die Wahrscheinlichkeit der Diagnose zahlreicher ernsthafter Erkrankungen, wie etwa Krebs, steigt.
Krebsvorgeschichte
Eine Krebsvorgeschichte des Patienten und auch eine Krebsvorgeschichte in der Familie sollte festgestellt werden, insbesondere bei einem Verwandten ersten Grades, wie einem Elternteil oder einem Geschwisterteil. Die häufigsten Formen von metastasierendem Krebs sind: Brust-, Lungen- und Prostatakrebs.
Die häufigsten Warnzeichen für Krebs sind:
- Veränderung der Darm- oder Blasengewohnheiten
- Wunden, die nicht heilen
- Ungewöhnliche Blutungen oder Ausfluss
- Verdickung oder Knoten in der Brust an anderer Stelle
- Verdauungsbeschwerden oder Schluckbeschwerden
- Offensichtliche Veränderung einer Warze oder eines Leberflecks
- Nörgelnder Husten oder Heiserkeit
Ungeklärter Gewichtsverlust
Dies sollte vom früheren Gewicht des Patienten abhängen, wobei es manchmal sinnvoller ist, den prozentualen Gewichtsverlust zu berücksichtigen. Ein Gewichtsverlust von 5 % oder mehr innerhalb eines Zeitraums von 4 Wochen ist ein grober Indikator dafür, wann ein unerklärlicher Gewichtsverlust Anlass zur Sorge geben sollte.
Schmerz
- Konstanter Schmerz – Es muss sich um einen echten konstanten Schmerz handeln, der innerhalb von 24 Stunden nicht schwankt.
- Thoraxschmerz – Die Thoraxregion ist die häufigste Region für Metastasen.
- Schwere nächtliche Schmerzen – Dies kann mit einer objektiven Anamnese in Verbindung gebracht werden, wenn die Symptome des Patienten im Liegen auftreten oder wenn er kein Gewicht trägt.
- Bauchschmerzen und veränderte Stuhlgewohnheiten ohne Änderung der Medikation – Eine Änderung der Stuhlgewohnheiten kann ein Hinweis auf eine Cauda equina sein.
Ansprechen auf frühere Therapien
Dies kann ebenfalls als Hinweis gewertet werden und ist mit Vorsicht zu genießen, da viele Patienten unter episodischen Schmerzen im unteren Rücken und Nacken leiden. Patienten, die zunächst auf die Behandlung ansprechen und dann einen Rückfall erleiden, können jedoch Anlass zur Sorge geben.
Sonstiges
- Systemisches Unwohlsein
- Beidseitiges Kribbeln
- Trauma – Sturz aus der Höhe, Verkehrsunfall oder Kampf
- Tuberkulose oder Osteoporose in der Vorgeschichte
- Rauchen – wirkt sich negativ auf die Durchblutung aus, wodurch die Nährstoffversorgung der Bandscheiben und Wirbel verringert wird. Mit der Zeit führt dies zu einer Degeneration dieser Strukturen und damit zu einer Instabilität, die Schmerzen im unteren Rückenbereich verursachen kann. Es wurde auch vermutet, dass regelmäßiger Husten, der oft mit dem Rauchen einhergeht, ebenfalls zu einer erhöhten mechanischen Belastung der Wirbelsäule führen kann
- Cauda Equina Symptome: Harnverhalt, Stuhlinkontinenz, ein- oder beidseitige Ischiasbeschwerden, vermindertes Heben des geraden Beins und Sattelanästhesie
Objektive Anamnese
Die subjektive Beurteilung liefert dem Therapeuten den Großteil der Informationen, die zur Klärung der Ursache der Symptome benötigt werden Die objektive Beurteilung muss ausreichend gründlich sein, um sicherzustellen, dass, falls vorhanden, rote Fahnen angemessen behandelt werden. Es wird vorgeschlagen, dass insgesamt 44 Punkte in der objektiven Untersuchung als rote Flaggen angesehen werden können
Physisches Erscheinungsbild
Der Therapeut sollte feststellen, ob sich der Patient objektiv unwohl fühlt, obwohl dies ein sehr subjektives Konzept ist. Die folgenden Anzeichen können darauf hinweisen, dass der Patient eine schwere systemische Erkrankung hat.
- Blässe/Rötung
- Schwitzen
- Veränderte Gesichtsfarbe: Blässe/Gelbsucht
- Tremor/Zittern
- Müdigkeit
- Ungepflegt/verwahrlost
- Halitosis
- Schlecht sitzende Kleidung
Wirbelsäulenverformung
Wirbelsäulenverformung mit Muskelkrämpfen und starker Bewegungseinschränkung gelten als Schlüsselindikatoren für eine schwere Wirbelsäulenerkrankung. Ein rasches Auftreten einer Skoliose kann auf ein Osteom oder Osteoblastom hinweisen, was jedoch im Stehen nicht unbedingt erkennbar ist. Oft sind physiologische Bewegungen erforderlich, um eine schnell einsetzende Skoliose festzustellen. Einige Wirbelsäulentumore können so groß sein, dass man sie sehen oder fühlen kann. Schwellungen und Druckempfindlichkeit können die ersten Anzeichen eines Tumors sein. Es ist auch üblich, dass Wirbelsäulentumore physiologische Bewegungen einschränken.
Muskelkrämpfe
Es wird vermutet, dass sie mit Wirbelsäulenschmerzen gleichzusetzen sind, und es ist daher schwierig festzustellen, ob sie mit einer Pathologie der roten Flagge verbunden sind. Liegt eine schwerwiegende Pathologie der Wirbelsäule vor, kann der Muskelspasmus so stark sein, dass er eine Skoliose der Wirbelsäule verursacht. Die Korrelation zwischen Muskelspasmen, Schmerzen und anderen objektiven klinischen Messungen ist jedoch kaum belegt.
Neurologische Beurteilung
Patienten, die bei der subjektiven Beurteilung neurologische Anzeichen angeben, benötigen eine neurologische Beurteilung. Ein neurologisches Defizit ist selten das erste Symptom, das sich bei einem Patienten mit einer schweren Wirbelsäulenerkrankung zeigt, jedoch haben 70 % der Patienten zum Zeitpunkt der Diagnose ein neurologisches Defizit. Dermatome, Myotome und Reflexe sollten untersucht werden. Die oberen motorischen Neuronenbahnen sollten ebenfalls untersucht werden, und zwar anhand des Plantarstreckreflexes (Babinski), des Klonus und des Hoffmans. Wenn er lebhaft ist, kann dies auf eine Pathologie des oberen Motoneurons hinweisen.
Diagnostische Tests
Bei der Differentialdiagnose schwerer Wirbelsäulenerkrankungen sollten wir die besten Tests für jede Wirbelsäulenpathologie und/oder Testgruppen kennen. Die besten Tests sind: zuverlässig, kostengünstig, haben validierte Befunde und eine hohe diagnostische Genauigkeit (d.h. Spezifität und Sensitivität).
- Spezifität – Ist der Prozentsatz der Personen, die negativ auf eine bestimmte Krankheit getestet werden, innerhalb einer Gruppe von Personen, die die Krankheit nicht haben
- Sensitivität – Ist der Prozentsatz der Personen, die positiv getestet werden. Ist der Prozentsatz der Personen, die positiv auf eine bestimmte Krankheit testen, in einer Gruppe von Personen, die die Krankheit haben
- Wahrscheinlichkeitsverhältnis = Das Wahrscheinlichkeitsverhältnis (LR) ist die Wahrscheinlichkeit, dass ein bestimmtes Testergebnis bei einem Patienten mit der Zielkrankheit zu erwarten wäre, verglichen mit der Wahrscheinlichkeit, dass dasselbe Ergebnis bei einem Patienten ohne die Zielkrankheit zu erwarten wäre
- Hohe Sensitivität und NIEDRIGE LR = schließt Menschen aus, die die Krankheit nicht haben
- Hohe Spezifität und HOHE LR = schließt Menschen ein, die die Krankheit haben
Fraktur
Lendenwirbelsäule
Tabelle zur Darstellung der Sensitivität, Spezifität, und Likelihood-Ratios der subjektiven Informationen bei der Diagnose einer Lendenwirbelfraktur
| Subjektiver Index | Sensitivität (%) | Spezifität (%) | Positive Likelihood-Ratios (%) | Negative Wahrscheinlichkeitsquotienten (%) | |
|
Vorgeschichte eines schweren Traumas |
|||||
| Schmerzen und Zärtlichkeit | 0.60 | 0.91 | 6.7 | 0.44 | |
| Zärtlichkeit | |||||
| Alter >50 Jahre | |||||
| Alter >52 | 0.95 | 0.39 | 1.55 | 0.13 | |
| Weiblich | |||||
| Kortikosteroidgebrauch |
| Geclusterte Ergebnisse | Sensitivität (%) | Spezifität (%) | Positive Likelihood Ratio (%) | Negative Likelihood Ratio (%) |
| 1 von 5 | 0.97 | 0.06 | 1.04 | 0.43 |
| 2 von 5 | 0.95 | 0.34 | 1.43 | 0.16 |
| 3 von 5 | 0.76 | 0.69 | 2.45 | 0.34 |
| 4 von 5 | 0.37 | 0.96 | 9.62 | 0.66 |
| 5 von 5 | 0.03 | 1 | 7.63 | 0,98 |
Um objektiv auf eine Kompressionsfraktur der Lendenwirbelsäule zu prüfen, steht der Untersucher hinter dem Patienten. Der Patient steht mit dem Gesicht zu einem Spiegel, so dass der Untersucher seine Reaktion einschätzen kann. Die gesamte Länge der Wirbelsäule wird mit einer festen Perkussion mit der geschlossenen Faust untersucht. Sie ist positiv, wenn der Patient über einen scharfen, plötzlichen Schmerz klagt.
| Diagnostischer Test | Empfindlichkeit (%) | Spezifität (%) | positiv Likelihood Ratio (%) | Negativ Likelihood Ratio (%) |
| Percussion Test | 87.5 | 90.0 | 8.8 | 0.14 |
Halswirbelsäule
Bei der Halswirbelsäule kann die kanadische C-Spine-Regel verwendet werden, um festzustellen, wann Personen zum Röntgen geschickt werden sollten.
Krebs
Zeigt Sensitivität, Spezifität und Wahrscheinlichkeitsquotienten für Anzeichen und Symptome, die auf Krebs hinweisen könnten
| Subjektiver Index | Sensitivität (%) | Spezifität (%) | Positive Likelihood Ratio (%) | Negative Likelihood Ratio (%) |
| Alter >50 | ||||
| Krebs in der Vorgeschichte | ||||
| Keine Besserung nach einem Monat Therapie | ||||
| Keine Linderung durch Bettruhe | >0.90 | 0.46 | ||
| Dauer mehr als ein Monat | ||||
| Ungeklärter Gewichtsverlust | 0.15 | 0.94 | 2.59 | 0.90 |
Ankylosierende Spondylitis
Zeigt die Sensitivität und Spezifität der Informationen aus der subjektiven Einschätzung in Bezug auf Ankylosierende Spondylitis
| Subjektiver Index | Sensitivität (%) | Spezifität (%) |
| Alter bei Beginn <40 | 1.00 | 0.07 |
| Schmerzen, die in Rückenlage nicht gelindert werden | 0,80 | 0,49 |
| Morgensteifigkeit im Rücken | 0.64 | 0.59 |
| Schmerzdauer >3 Monate | 0.71 | 0.54 |
| Brustumfang < oder gleich 2,5cm | 0,09 | 0,99 |
| 4 von 5 der oben genannten | 0.23 | 0,82 |
Cauda Equina
Zeigt die Sensitivität und Spezifität der mit der Cauda Equina verbundenen Zeichen und Symptome.
| Subjektiver Index | Sensitivität (%) | Spezifität (%) |
| Schnelle Symptome innerhalb von 24 Stunden | 0.89 | |
| Vorgeschichte von Rückenschmerzen | 0.94 | |
| Harnverhalt | 90 | |
| Verlust des Schließmuskeltonus | 80 | |
| Sakral Empfindungsverlust | 85 | |
| Schwäche der unteren Extremitäten oder Gangunsicherheit | 84 | |
| Abnormaler Analton | 1 | 0.95 |
| Veränderte perineale Empfindung | 1 | 0.67 |
Klinisches Urteilsvermögen
Die Verwendung roter Flaggen sollte das klinische Urteilsvermögen nicht ersetzen, sondern als Ergänzung zu diesem Prozess dienen. Ein einzelnes rotes Fähnchen ist nicht unbedingt ein deutlicher Hinweis auf eine ernsthafte Pathologie. Sie sollte im Zusammenhang mit der Anamnese und den Untersuchungsergebnissen betrachtet werden.
Dass Patienten schleichende Symptome fälschlicherweise mit einem traumatischen Ereignis in Verbindung bringen, ist häufig und kann irreführend sein. Klinische Schlussfolgerungen sind nur so gut wie die Informationen, auf denen sie beruhen, was zeigt, wie wichtig eine gründliche Befragung bei der subjektiven Beurteilung ist.
Zu den drei Arten von Fehlern, die bei klinischen Schlussfolgerungen auftreten können, gehören:
- Fehlerhafte Wahrnehmung oder Erhebung von Hinweisen
- Unvollständiges Faktenwissen
- Fehlende Anwendung bekannter Fakten auf ein spezifisches Problem
Im Rahmen des klinischen Schlussfolgerungsprozesses sollte der Therapeut feststellen, ob es logische Schlussfolgerungen in Bezug auf die Informationen gibt, die er vom Patienten erhält. Der Therapeut sollte sich nicht dadurch beruhigen lassen, dass frühere Untersuchungen als normal bezeichnet werden. In den frühen Stadien ist eine schwerwiegende Wirbelsäulenpathologie schwer zu erkennen, und ein Gewichtsverlust ist in diesen frühen Stadien nicht immer offensichtlich.
Rote Heringe für eine schwerwiegende Wirbelsäulenpathologie können sein: Spinalstenose, Ödeme der unteren Gliedmaßen, Nervenwurzelkompression, periphere Neuropathie, zervikale Myelopathie, Alkoholismus, Diabetes, MS und UMND. Aufgrund der Fülle von Ablenkungsmanövern, die auftreten können, ist es wichtig, dass der Therapeut die roten Flaggen im Kontext des aktuellen Zustands des Patienten und nicht einzeln interpretiert.
Management von roten Flaggen
Wenn rote Flaggen in der Wirbelsäule identifiziert werden, sollte der Therapeut zunächst überlegen, ob eine Weiterüberweisung angebracht ist. Wenn sie schwerwiegend genug sind, kann der Therapeut die Notaufnahme einschalten, z. B. bei Cauda-Equina-Syndrom und Frakturen. Andernfalls können weitere fachärztliche Stellungnahmen eingeholt werden, z. B. die Überweisung an eine spezialisierte Wirbelsäulenklinik.
Wenn sich die Beschwerden nach einem Monat nicht bessern, ist dies ein Warnsignal, und der Patient kann zur weiteren Behandlung und gegebenenfalls zu weiteren diagnostischen Tests an den Hausarzt überwiesen werden. Der Hausarzt kann den Patienten zur Durchführung von Röntgenaufnahmen, CT/MRT, Blutuntersuchungen oder Nervenleitfähigkeitsstudien überweisen. Um die Zahl der Fehlalarme zu verringern, wurde vorgeschlagen, den Patienten zunächst an den Hausarzt zu überweisen, damit dieser bei Bedarf weitere Untersuchungen durchführen kann, bevor eine weitergehende Bildgebung vorgenommen wird.
Dokumentation
Nach der Weiterüberweisung müssen rote Flaggen in den Aufzeichnungen vermerkt werden, da dies eine Kontraindikation für die Physiotherapie darstellt. Die Dokumentation von Red Flags durch Physiotherapeuten in den USA hat gezeigt, dass 8 von 11 Red Flags in 98% der Fälle dokumentiert wurden (siehe unten):
- Alter über 50
- Blasenfunktionsstörung
- Krebsvorgeschichte
- Immunsuppression
- Nachtschmerzen
- Traumavorgeschichte Trauma
- Sattelanästhesie
- Neurologisches Defizit der unteren Extremitäten
Rote Flaggen, die nicht routinemäßig dokumentiert wurden, eingeschlossen:
- Gewichtsverlust
- Rezenter Infekt
- Fieber/Schüttelfrost
Im Vergleich zu diesen Daten in den USA wurde in Schottland eine Überprüfung der Dokumentation roter Flaggen bei 2147 Pflegeepisoden vorgenommen. Die Untersuchung fand in zwei Phasen statt, zwischen Mai und Juni 2008 und Januar und Februar 2009). Den Therapeuten wurde ein Online-Tool an die Hand gegeben, das sie zu den häufigsten „Red Flags“ aufforderte. Die Ergebnisse zeigten, dass in der ersten Phase 33 % der „Red Flags“ dokumentiert wurden, und von diesen 33 % waren 54 % Cauda-Equina-Symptome. Im Vergleich dazu stieg die Dokumentationsrate in der zweiten Phase auf 65 % der roten Flaggen, wobei 84 % der roten Flaggen Cauda equina-Symptome aufwiesen. Obwohl sich die Dokumentation verbesserte, dokumentierte immer noch 1 von 5 Therapeuten die roten Flaggen nicht. Von allen untersuchten roten Flaggen war HIV/Drogenmissbrauch die am wenigsten dokumentierte rote Flagge
- 1.0 1.1 Finucane L. An Introduction to Red Flags in Serious Pathology. Physioplus 2020.
- Koes B, van Tulder M, Lin C, Macedo L, McAuley J, Maher C. An updated overview of clinical guidelines for the management of non-specific low back pain in primary care. European Spine Journal. 2010;19(12):2075-94.
- Childs, J.D., Cleland, J.A., Elliott, J.M., Teyhen, D.S., Wainner, R.S., Whitman, J.M., Sopky, B.J., Godges, J.J., Flynn, T.W., Delitto, A. und Dyriw, G.M., 2008. Nackenschmerzen: Leitlinien für die klinische Praxis in Verbindung mit der Internationalen Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit von der orthopädischen Sektion der American Physical Therapy Association. Journal of Orthopaedic & Sports Physical Therapy, 38(9), pp.A1-A34.
- Henschke N, Maher C, Ostelo R, de Vet H, Macaskill P, Irwig L. Red flags to screen for malignancy in patients with low-back pain. Cochrane Database of Systematic Reviews. 2013(2).
- 5.0 5.1 Premkumar A, Godfrey W, Gottschalk MB, Boden SD. Red Flags for Low Back Pain Are Not Always Really Red. J Bone Jt Surg. 2018;100(5):368-74.
- Downie A, Williams C, Henschke N, Hancock M, Ostelo R, de Vet H, et al. Red flags to screen for malignancy and fracture in patients with low back pain: systematic review. British Medical Journal. 2013;347.
- Gordon Higginson. Clinical Standards Advisory Group. Qual Health Care. 1994 Jun; 3(Suppl): 12-15.
- 8.00 8.01 8.02 8.03 8.04 8.05 8.06 8.07 8.08 8.09 8.10 8.11 8.12 8.13 8.14 Greenhalgh, S. und Selfe, J. Red Flags: Ein Leitfaden zur Erkennung ernsthafter Pathologien der Wirbelsäule. Churchill Livingstone: Elsevier. 2006.
- Leerar, P J, Boissonnault, W, Domholdt, E und Roddey, T. Documentation of red flags by physical therapists for patients with low back pain. Zeitschrift für Manuelle und Manipulative Therapie. 2007; 15 (1): 42 – 49.
- Deyo, R und Diehl, A. Cancer as a cause of back pain – fequencey, clinical presentation and diagnostic strategies.Journal of General Internal Medicine. 1988;3(3):230-8.
- Anthony Delitto, Steven Z. George, Linda Van Dillen, Julie M. Whitman, Gwendolyn Sowa, Paul Shekelle, Thomas R. Denninger, Joseph J. Godges. Low Back Pain: Clinical Practice Guidelines Linked to the International Classification of Functioning, Disability, and Health from the Orthopaedic Section of the American Physical Therapy Association. Journal of Orthopaedic and Sports Physical Therapy, 2012, 42(4)
- Eveleigh, C. Red Flags and Spinal Masquereders. . Verfügbar unter: www.nspine.co.uk/…/09-nspine2013-red-flags-masqueraders.ppt. Accessed 13/01/14. 2013.
- 13.0 13.1 13.2 13.3 Greenhalgh, S. and Selfe, J. A qualitative investigation of Red Flags for serious spinal pathology. Physiotherapie. 95, pp: 223 – 226. 2009.
- Petty, N. J. und Moore, A. P. Neuromuscular examination and assessment: a handbook for therapists. Edingburgh: Churchill Livingstone. 2001.
- 15.0 15.1 Sackett, D.L., Straws, S.E., Richardson, W.S., et al. (2000) Evidence-based medicine: How to practice and teach EBM.(2nd ed.) London: Harcourt Publishers Limited.
- Centre for evidence based medicine, Critical appraisal, Likelihood ratios, August 2012, (Zugriff Januar 2014)
- Van den Bosch MAAJ, Hollingworth W, Kinmonth AL, Dixon AK. Evidenz gegen den Einsatz der Lendenwirbelsäulenradiographie bei Kreuzschmerzen. Klinische Radiologie 2004;59:69-76.
- Roman M, Brown C, Richardson W, Isaacs R, Howes C, Cook C. Die Entwicklung eines klinischen Entscheidungsalgorithmus zur Erkennung von osteoporotischen Wirbelkompressionsfrakturen oder Keildeformitäten. Journal Manipulative Physiological Therapeutics 2010;18:44-9.
- Patrick JD, Doris PE, Mills ML, Friedman J, Johnston C. Lumbar spine x-rays: a multihospital study. Annals Emergency Medicine 1983;12:84-7.
- Scavone JG, Latshaw RF, Rohrer GV. Use of lumbar spine films. Statistische Auswertung an einem Universitätslehrkrankenhaus. JAMA 1981;246:1105-8.
- Gibson M, Zoltie N. Radiography for back pain presenting to accident and emergency departments. Archives Emergency Medicine 1992;9:28-31.
- Deyo RA, Diehl AK. Lendenwirbelsäulenaufnahmen in der Primärversorgung: Aktuelle Verwendung und Auswirkungen selektiver Bestellkriterien. Zeitschrift Allgemeine Innere Medizin 1986;1:20-5.
- Langdon J, Way A, Heaton S, Bernard J, Molloy S. Vertebral compression fractures: new clinical signs to aid diagnosis. Annals Royal College Surgeons England 2009 Dec 7.
- Reinus WR, Strome G, Zwemer FL. Verwendung von Röntgenbildern der lumbosakralen Wirbelsäule in einer Notaufnahme der Stufe II. AJR American Journal Roentgenology 1998;170:443-7.
- 25.0 25.1 Deyo RA, Jarvik JG. Diagnostische Bewertung von Kreuzschmerzen mit Schwerpunkt auf der Bildgebung. Ann Intern Med. 2002;137:586-97.
- Jacobson AF. Muskuloskelettale Schmerzen als Indikator für okkultes Malignom. Yield of bone scintigraphy. Archives of International Medicine 1997;157:105-9.
- Frazier LM, Carey TS, Lyles MF, Khayrallah MA, McGaghie WC. Selektive Kriterien können den Einsatz von Röntgenaufnahmen der lumbosakralen Wirbelsäule bei akuten Kreuzschmerzen erhöhen. Archives of International Medicine 1989;149:47-50.
- Deyo RA, Diehl AK. Krebs als Ursache von Rückenschmerzen: Häufigkeit, klinische Präsentation und diagnostische Strategien. Journal General Internal Medicnie 1988;3:230-8.
- Cook C, Ross MD, Isaacs R, Hegedus E. Investigation of nonmechanical findings during spinal movement screening for identifying and/or excluding metastatic cancer. Pain Practice 2012;12:426-33.
- Jalloh und Minhas. Emergency Medicine. 2007;24:33-4
- N.A. Johnson und S. Grannum. Genauigkeit der klinischen Anzeichen und Symptome bei der Vorhersage des Vorliegens eines Cauda-Equine-Syndroms The Bone and Joint Journal. 2012 vol. 94-B no. SUPP X 058
- 32.0 32.1 32.2 32.3 Ferguson, F. Holdsworth, L. und Rafferty, D. Low back pain and physiotherapy use of red flags: the evidence from Scotland. Physiotherapy. 96, pp: 282 – 288. 2010
- Finucane L, Selfe J, Mercer C, Greenhalgh S, Downie A, Pool A et al. An evidence informed clinical reasoning framework for clinicians in the face of serious pathology in the spine course slide. Physioplus 2020.
- Mercer, C., Jackson, A., Hettinga, D., Barlos, P., Ferguson, S., Greenhalgh, S., Harding, V., Hurley Osing, D., Klaber Moffett, J., Martin, D., May, S., Monteath, J., Roberts, L., Talyor, N. und Woby, S. Clinical guidelines for the physiotherapy management of persistent low back pain, part 1: exercise. Chatered Society of Physiotherapy. . Verfügbar unter: http://www.csp.org.uk/publications/low-back-pain. Accessed 13/01/14. 2006.
- Greenhalgh, S. und Selfe, J. Malignes Myelom der Wirbelsäule: Case Report. Physiotherapy. 89 (8), pp: 486 – 488.
- Moffett, J. K., McLean, S. and Roberts, L. Red flags need more evalutation: reply. Rheumatology. 45, pp: 922. 2006
- Chau, A. M. T., Xu, L. L., Pelzer, N. R. und Gragnaniello, C. (2013). Zeitpunkt der chirurgischen Intervention bei Cauda-Equine-Syndrom – eine systematische kritische Überprüfung. World Neurosurgery. 12
- 38.0 38.1 38.2 Carvalho, A. Red Alert: How useful are flags for identifying the origins of pain and barriers to rehabilitation? Frontline. 13 (17). 2007
- Chartered Society of Physiotherapy. Klinische Leitlinien für die physiotherapeutische Behandlung von anhaltenden Schmerzen im unteren Rückenbereich. . Verfügbar unter: www.csp.org.uk/publications/low-back-pain. Accessed 14/01/2014. 2006
- Hensche, N. und Maker, C. Red flags need more evaluation. Rheumatology. 45, pp: 921. 2006.
Schreibe einen Kommentar