Posteriore Schulterluxation
On Dezember 21, 2021 by adminPosteriore Schulterluxation Diskussion
Was zeigen diese Röntgenbilder? Auf welche Anzeichen achten Sie beim Röntgen für diesen Zustand? Welche anderen Bilder würden Sie anordnen, um Ihre Diagnose zu bestätigen/auszuschließen?
-

AP Innenrotation -
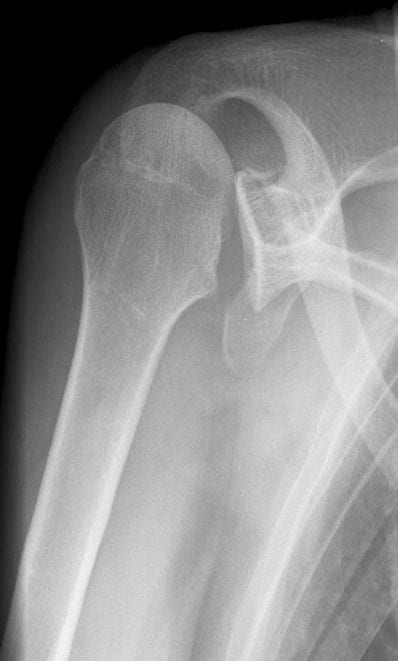
AP Glenoid Ansicht -
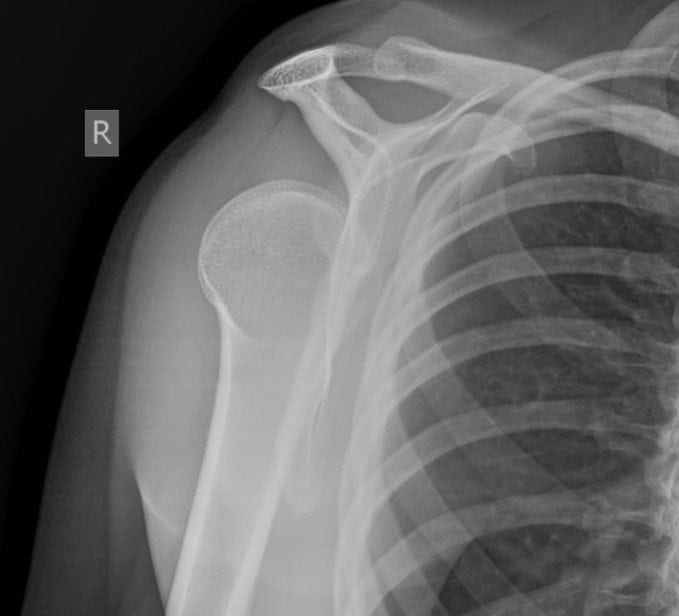
Scapular Y Ansicht
Posteriore Schulterluxation
Posteriore Schulterluxationen machen eine kleine Minderheit der gesamten Schulterluxationsfälle aus, Sie machen 2-4 % der Fälle aus. Aufgrund eines geringen klinischen Verdachts und unzureichender Bildgebung werden sie jedoch häufig übersehen.
Ungefähr die Hälfte der posterioren Schulterluxationen wird bei der Erstvorstellung nicht diagnostiziert.
Mechanismus
Traditionell wurden posteriore Luxationen mit epileptischen Anfällen, hochenergetischen Traumata, Elektroschocks und Elektrokrampftherapie (EKT) in Verbindung gebracht, obwohl die Inzidenz in Verbindung mit EKT in den letzten Jahren etwas zurückgegangen ist.
Oft geht eine hintere Luxation mit einer Fraktur des Oberarmknochens oder Frakturen der Tubercula einher. Die Diskussion beschränkt sich hier jedoch auf einfache Luxationen.
Bei traumatischen hinteren Luxationen ist die Verletzung fast immer auf einen Sturz auf einen ausgestreckten, nach innen gedrehten Arm zurückzuführen. Durch die Wucht des Aufpralls wird der Humeruskopf nach hinten aus der Glenoidhöhle herausgedrückt.
Eine Impaktionsfraktur des anteromedialen Aspekts des Humeruskopfes (McLaughin-Läsion oder umgekehrte Hill-Sachs-Läsion) kann dadurch entstehen, dass der Humerus gegen die hintere Lippe des Glenoids gedrückt wird.
Wenn die Luxation verzögert wird, kann sich der Schweregrad dieser Läsion verschlimmern und zu weiteren Komplikationen führen. Eine Dislokation kann auch zu kapsulolabralen Rissen, Frakturen des Glenoidrands oder Rissen der Rotatorenmanschette führen.
Wenn eine bilaterale hintere Dislokation vorliegt, ist sie fast immer sekundär zu einer Anfallsaktivität. Bei der Anfallsaktivität überwältigen die Muskeln der Innenrotation (Teres major und Subscapularis) die Muskeln der Außenrotation (Teres minor, Infraspinatus), um den Humeruskopf zu verrenken.
Eine hintere Luxation sollte als Differentialdiagnose bei jeder Episode von Schulterschmerzen und Unbeweglichkeit nach einem Anfall in Betracht gezogen werden.
Rotatorenmanschettenmuskeln: Kapsel aus Muskeln und Sehnen, die gemeinsam das Schultergelenk stabilisieren.
- Teres minor: intrinsischer Schultermuskel, der für die laterale / externe Rotation des Arms an der Schulter verantwortlich ist
- Supraspinatus: Gelenkstabilisator, beteiligt an der Abduktion des Oberarmknochens und trägt schwach zur lateralen Rotation des Oberarmknochens bei
- Infraspinatus: setzt an der mittleren Facette des Tuberculum majus an. Seine Hauptfunktion ist die Außenrotation des Schultergelenks und die Abduktion des Schulterblatts.
- Subscapularis: dreht den Oberarmknochen nach innen und in bestimmten Positionen sorgt der Subscapularis für Adduktion und Extension
- Teres major: entspringt aus dem unteren Drittel des seitlichen Schulterblatts. Er setzt medial an der Furche zwischen den Tuberkeln an. Seine Funktion ist die Extension, Adduktion und Innenrotation der Schulter
Häufigkeit
Das Schultergelenk ist das am häufigsten ausgerenkte Gelenk, das im Krankenhaus vorgestellt wird. Posteriore Luxationen machen 2-4 % aller Schulterluxationen aus. In etwa 15 % dieser Fälle handelt es sich um eine beidseitige hintere Schulterluxation
Die höchste Inzidenz der hinteren Schulterluxation ist bei Männern zwischen 35 und 55 Jahren zu verzeichnen, was vermutlich auf ein häufigeres Aufpralltrauma infolge von Sport- und Verkehrsunfällen in dieser Gruppe zurückzuführen ist. Eine größere Muskelmasse im Bereich des hinteren Schultergürtels bei Männern kann ebenfalls zur Dislokation während der Anfallsaktivität beitragen.
Vorstellung
Die meisten Fälle werden mit einer traumatischen Verletzung, einem Sturz auf einen ausgestreckten Arm oder einer Anfallsaktivität vorgestellt. Obwohl eine akute Luxation mit erheblichen Schmerzen verbunden ist, können die Schmerzen in akuten Fällen aufgrund einer verminderten Nozizeption nach einem Anfall oder der anhaltenden Wirkung von Medikamenten reduziert sein.
Bei chronischen Fällen steht eher eine verminderte Beweglichkeit als Schmerz im Vordergrund. Der Patient kann über Bewegungseinschränkungen und Schwierigkeiten bei Tätigkeiten wie dem Kämmen der Haare oder dem Waschen des Gesichts klagen. Es kann die Diagnose einer posttraumatischen Schultersteife oder einer Schultersteife gestellt worden sein.
Typischerweise wird der Arm in Innenrotation und Adduktion gehalten. Der wichtigste Befund bei der Untersuchung ist eine eingeschränkte aktive und passive Außenrotation des betroffenen Arms, da der Humeruskopf am Glenoidrand eingeklemmt ist. Die Palpation des Oberarmkopfes in aposteriorer Position ist das einzige weitere eindeutige diagnostische Merkmal bei der Untersuchung. Andere physische Anzeichen, wie z. B. ein erhöhtes Hervortreten des Processus Coracoideus und des Acromion anterior und des Humeruskopfes posterior, können vorhanden sein, sind aber weniger bedeutsam.
Beispiel: Verzögerte Präsentation
Nachfolgend ein Beispiel für eine „verpasste“ beidseitige hintere Schulterluxation bei einem Patienten nach einem Autounfall mit erheblichen Kopfverletzungen und einem Langzeit-Intensivpatienten mit Tracheostomie

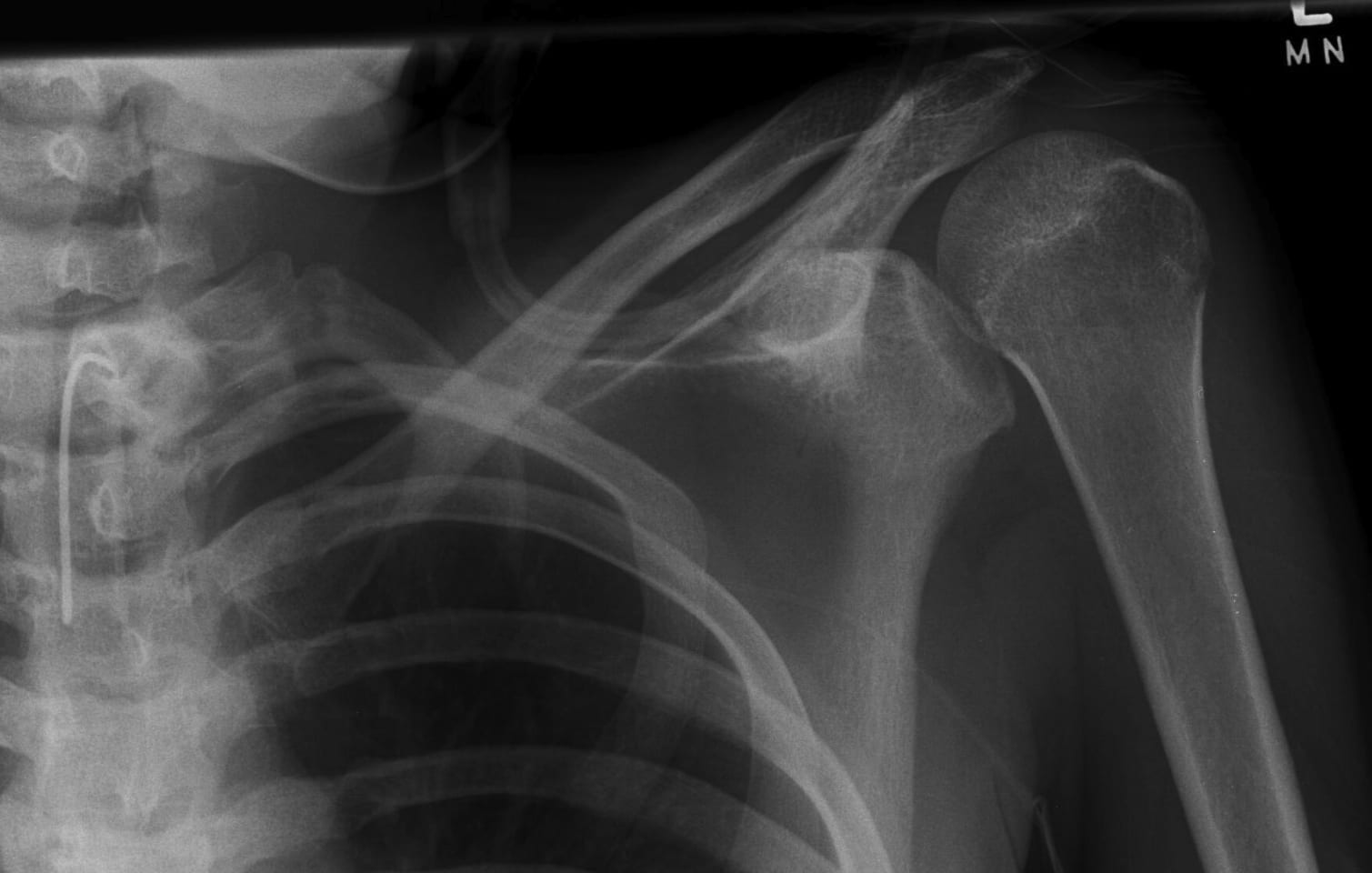
Komplikationen
- Osteonekrose des Oberarmkopfes
- Akute ReLuxation
- Rezidivierende hintere Schulterinstabilität
- Gelenkversteifung und Funktionsunfähigkeit
- Posttraumatische Arthrose
Radiologische Befunde
Das ideale Bild zur Erkennung einer hinteren Luxation ist ein Axillarfilm, wobei der Arm des Patienten in einem Winkel von 70-90 Grad abduziert wird und die Aufnahme in einem Winkel von 45 Grad durch die Achselhöhle erfolgt.
Dies sollte als Teil einer Standardaufnahme nach einer Schulterverletzung zusammen mit einer AP- und lateralen Ansicht der Schulter durchgeführt werden. Eine AP-Aufnahme allein reicht nicht aus, um eine posteriore Luxation auszuschließen, da die Aufnahme oft normal oder nahezu normal ist.
Es wurden mehrere radiologische Zeichen in der AP-Ansicht beschrieben, dazu gehören:
- Glühbirnenzeichen – Der Humeruskopf in der gleichen Achse wie der Schaft, wodurch eine Glühbirnenform entsteht
- Innenrotation des Humerus
- Das „Randzeichen“ – Verbreiterung des Glenohumeralraums
- Das „leere Glenoid Zeichen‘ – wenn die vordere Glenoidgrube leer aussieht
- Das ‚Trog-Zeichen‘ – eine vertikale Linie, die durch die Impressionsfraktur des vorderen Oberarmkopfes entsteht
Wenn Schmerzen oder Muskelkrämpfe die Bewegung einschränken und eine axilläre Aufnahme nicht möglich ist, können alternative bildgebende Verfahren eingesetzt werden:
- Axillaransicht, gerollte Kassette – wenn der Patient seinen Arm nicht abduzieren kann, kann eine gerollte Kassette in der Achselhöhle platziert werden, wodurch ein ähnliches Bild mit einer gewissen Vergrößerung und Verzerrung an den Rändern entsteht
- Transthorakale Seitenansicht – Seitenaufnahme mit dem normalen Arm, der über den Kopf des Patienten gehoben wird,
- Transthorakale Seitenansicht – seitliche Aufnahme, wobei der Arm über den Kopf des Patienten gehoben wird und der Strahl horizontal durch die normale Achselhöhle verläuft
- Trans-Scapular-Ansicht – Aufnahme von hinten nach vorne, wobei der Strahl entlang der Längsachse des Schulterblatts gerichtet ist
- Valpeau-Ansicht – im Stehen mit dem Rücken gegen einen Tisch, Der Oberkörper ist in einem Winkel von 40-65 Grad nach hinten gebeugt, der Strahl wird senkrecht von oben durch die Schulter gerichtet


Weitere Bildgebung
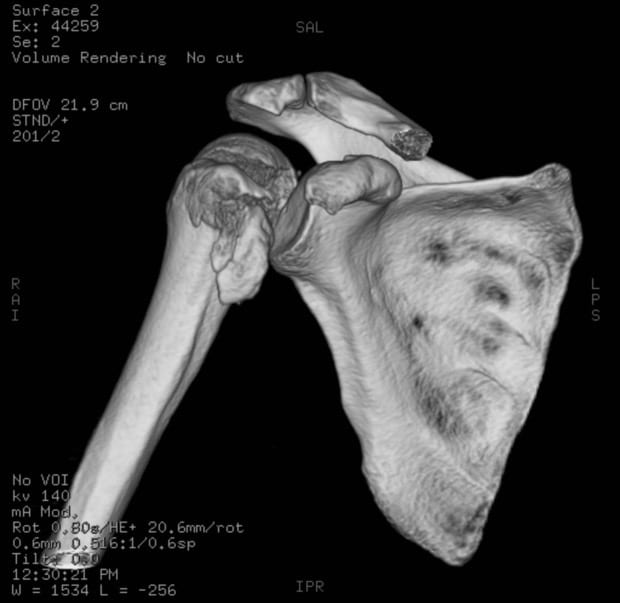
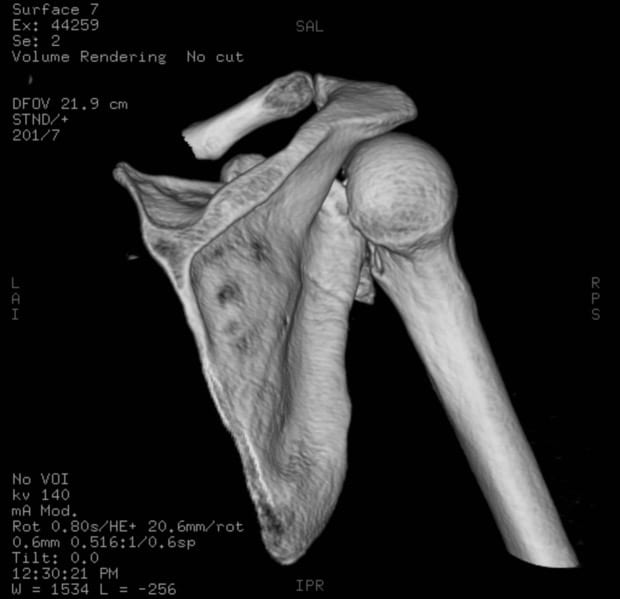
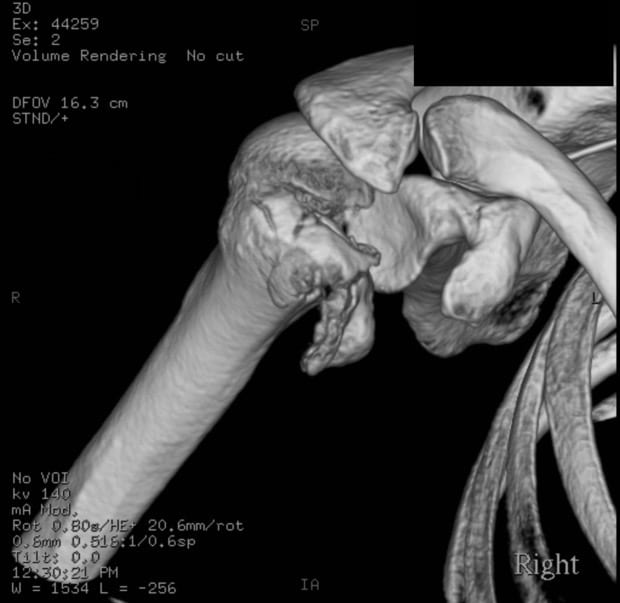
Tomographie kann verwendet werden, und kann eine bessere Definition von Knochenläsionen, okkulten Humeruskopf- und -halsfrakturen ermöglichen, wird aber in der Regel eher als Leitfaden für die Behandlung denn als diagnostisches Hilfsmittel verwendet. 3D-CT-Rekonstruktionen können auch für die Planung operativer rekonstruktiver Eingriffe verwendet werden.
MRT-Scans können zur genaueren Darstellung von Weichteilgewebe und Verletzungen der Rotatorenmanschette eingesetzt werden. Die Ultraschallbildgebung wurde bei der Diagnose der posterioren Luxation eingesetzt, ist jedoch nur bedingt geeignet, um Schäden an knöchernen Strukturen zu erkennen, und kann daher nur als Screening-Instrument verwendet werden.
3D-CT-Rekonstruktion
Behandlung
Der Behandlungsverlauf hängt vom Grad der Verletzung und dem Zeitpunkt ihres Auftretens ab. Bei einer einfachen Luxation, bei der die Impressionsfraktur weniger als 25 % des Oberarmkopfes betrifft und die sofort oder innerhalb von 6 Wochen nach der Verletzung diagnostiziert wird, sollte eine geschlossene Reposition unter Vollnarkose versucht werden.
Die Reposition kann mit der Depalma-Methode versucht werden, bei der der betroffene Arm zunächst adduziert und nach innen gedreht wird, wobei eine kaudale Traktion angewendet wird. Dann wird der mediale Aspekt des Oberarms unter Beibehaltung des Zugs und der Innenrotation nach lateral geschoben, um den Humeruskopf von der Glenoidgrube zu lösen. Zum Schluss wird der Arm gestreckt und der Humerus fällt in seine Position zurück.
Die Stabilität des Gelenks sollte nach der Reposition beurteilt und das Gelenk 4 Wochen lang in einer neutralen oder außenrotierten Position ruhiggestellt werden. Wenn nach der Reposition eine Instabilität des Gelenks vorliegt, kann diese entweder durch Ruhigstellung oder durch ein zusätzliches Stabilisierungsverfahren behandelt werden.
Wenn eine geschlossene Reposition nicht erfolgreich ist, kann eine offene Reposition durchgeführt werden. Dies ist in der Regel der Fall, wenn die Diagnose verspätet gestellt wurde oder der Humeruskopf stärker beschädigt ist.
-
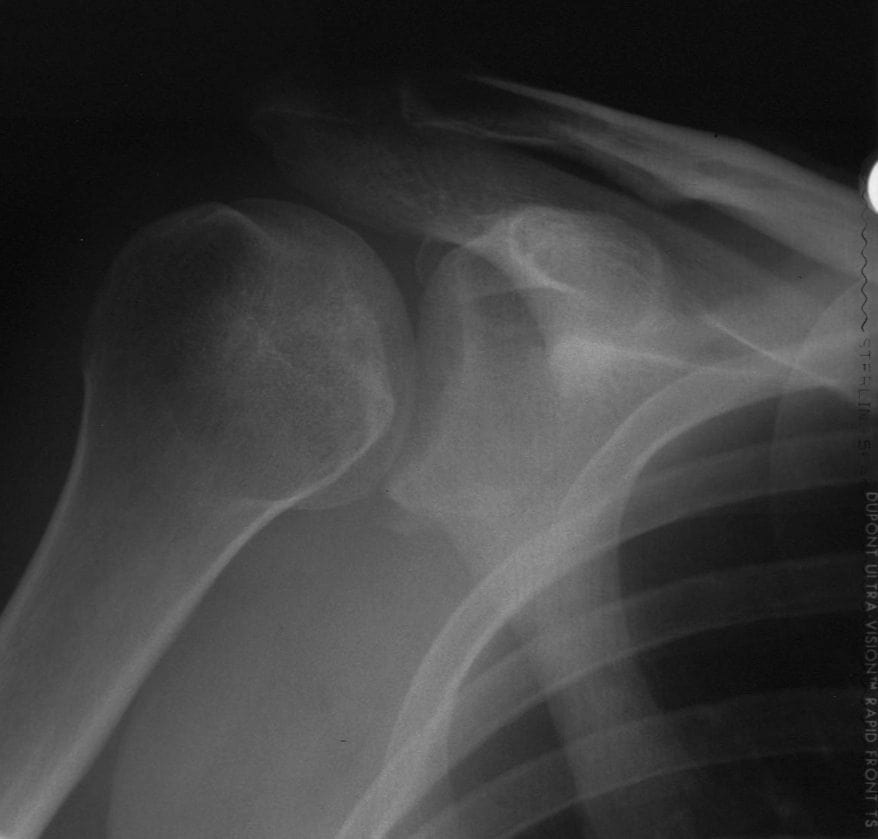
Vorstellung: Posteriore Luxation -
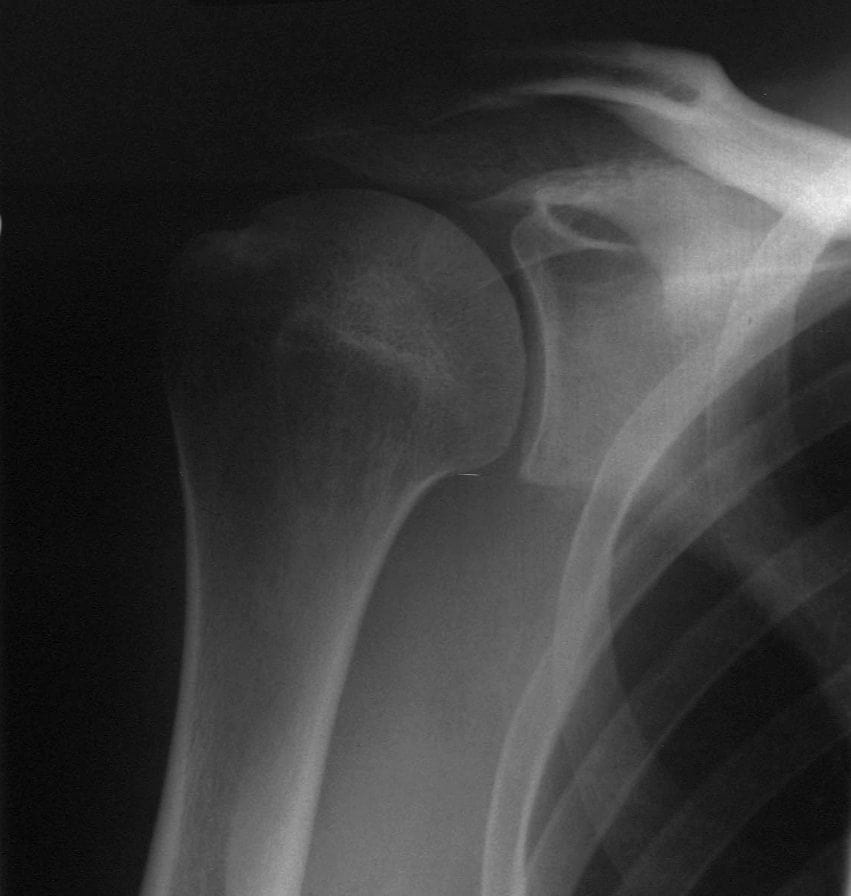
Postreposition
Schreibe einen Kommentar