Hochempfindliches kardiales Troponin: Von der Theorie zur klinischen Praxis | Revista Española de Cardiología (English Edition)
On November 29, 2021 by adminEINLEITUNG
Seit dem Jahr 2000 ist kardiales Troponin (cTn) der empfohlene Biomarker für die Beurteilung von Patienten mit einer möglichen Diagnose eines akuten Myokardinfarkts (AMI).1 Den meisten der derzeit verwendeten cTn-Immunoassays mangelt es an analytischer Sensitivität, um die obere Referenzgrenze (URL), d. h. den 99-ten Perzentil-Referenzwert, genau zu messen, der der von der Leitlinie empfohlene Grenzwert für Myokardschäden ist. Folglich werden mit den derzeitigen Methoden einige cTn-Werte, die geringfügig über dem 99. Perzentil liegen und in den frühen Phasen von Myokardinfarkten ohne ST-Strecken-Elevation auftreten können, nicht erkannt und einige kleinere Infarkte werden überhaupt nicht erfasst. Dieser Mangel hat zur Entwicklung so genannter hochempfindlicher cTn-Tests (hs-cTn) geführt, mit denen cTn-Konzentrationen gemessen werden können, die fünf- bis zehnmal niedriger sind als mit den derzeitigen Tests, und dies bei verbesserter analytischer Ungenauigkeit. Mit diesen Assays wird die Diagnose AMI weiterhin spezifisch bleiben, aber ihre Häufigkeit wird zunehmen. Darüber hinaus wird wahrscheinlich der Prozentsatz der auf eine ischämische Herzerkrankung zurückzuführenden Erhöhungen abnehmen, da andere, eher verborgene Ursachen für Herzverletzungen häufiger als bisher angenommen festgestellt werden. Seit 2010 ist das kardiale Troponin T (cTnT) der einzige verfügbare hochempfindliche Test (hs-cTnT). Kürzlich wurde ein hochempfindlicher Assay für Troponin I (hs-cTnI) für den Einsatz in Europa und Asien freigegeben, und weitere Assays werden in naher Zukunft verfügbar sein. In diesem Leitartikel wird versucht, einige der kontroversen Fragen in diesem sich entwickelnden Bereich zu klären und die Nützlichkeit von hs-cTn in verschiedenen klinischen Szenarien zu diskutieren. Außerdem werden die Leser auf Lücken in unserem Verständnis aufmerksam gemacht, von denen einige vor kurzem in einer wichtigen spanischen Studie aufgedeckt wurden.2
DEFINITION EINES HOCHSENSITIVEN ASSAY
Viele Autoren haben die Idee unterstützt, dass hs-cTn-Assays cTn bei den meisten gesunden Referenzpersonen nachweisen sollten. Es wurden drei Stufen von hs-cTn-Assays vorgeschlagen, darunter Kategorien, die cTn bei 50 % bis 75 %, 75 % bis 95 % bzw. mehr als 95 % der Referenzteilnehmer nachweisen. In einer anschließenden Analyse, bei der der Prozentsatz der nachweisbaren cTn-Werte, die mit 19 cTn-Assays in derselben Population von Referenzteilnehmern gemessen wurden, ausgewertet wurde, wurde nur mit zwei Assays (von denen einer ein Forschungstest war) Troponin I (cTnI) bei mehr als 95 % der Teilnehmer und mit zwei weiteren bei mehr als 80 % der Teilnehmer gemessen.3 Ein hs-cTnT-Wert war nur bei 34,7 % der Personen messbar (Abb. 1).
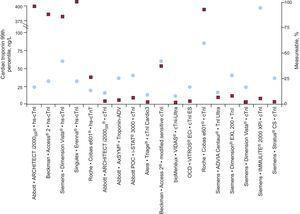
Die 99. Perzentil-Referenzwerte sind in den Kreisen für die meisten der verfügbaren kommerziellen Assays dargestellt, einschließlich derjenigen, die als hochempfindlich bezeichnet werden. Der Anteil gesunder Teilnehmer, der in dieser Studie nachgewiesen (messbar) wurde, ist in den Kästen angegeben. cTnI und TnI, kardiales Troponin I; hs-cTnI, hochempfindliches kardiales Troponin I; hs-cTnT, hochempfindliches kardiales Troponin T. Adaptiert mit Genehmigung von Apple et al.3
Aufgrund der Betonung unserer Leitlinien im Laufe der Jahre1 messen hs-cTn-Assays jetzt die 99. Perzentil-URL mit einer analytischen Ungenauigkeit von ≤10%, was die Erkennung von Veränderungen zuverlässiger macht. Dies steht im Gegensatz zu den meisten Assays, die von der Working Group on Cardiac Troponin I Standardization der International Federation of Clinical Chemistry aufgelistet werden. In diesem Posting vom Dezember 2012 wurde festgestellt, dass von 32 Methoden zur Messung von cTnT (5 Assays) und cTnI (27 Assays) in verschiedenen Geräten4 nur 11 Assays (1 für cTnT und 10 für cTnI) das 99. Perzentil mit einer Ungenauigkeit von ≤10 % erreichten.
Die Kliniker müssen sich also darüber im Klaren sein, dass im Gegensatz zur derzeitigen Praxis bei der Verwendung von hs-cTn-Assays nachweisbare cTn-Werte und sogar Erhöhungen bei vielen ansonsten vermeintlich gesunden Teilnehmern vorhanden sein werden. Der Prozentsatz der Personen mit nachweisbarem cTn variiert von Test zu Test und von Population zu Population.
Wer ist ein normaler Referenzteilnehmer?
Die Diagnose einer AMI beruht auf der Kombination von klinischen Symptomen, elektrokardiographischen Veränderungen und erhöhten Werten eines Biomarkers. Für cTn ist der empfohlene Grenzwert für die Diagnose eines Myokardinfarkts die 99-te Perzentil-URL. In Anbetracht seiner Bedeutung für die Diagnose sollte das 99. Perzentil mit maximaler Genauigkeit ermittelt werden. Die Genauigkeit dieser Bestimmung hängt von den Merkmalen der Referenzpopulation ab. Derzeit gibt es keine allgemeingültigen Empfehlungen für die Auswahl von Referenzpersonen.
Die meisten Referenzpopulationen umfassen „Zufallsstichproben“ von jüngeren, gesunden Personen, wie z. B. Blutspender. Einige Autoren plädieren dafür, Personen einzubeziehen, die in Bezug auf Alter und Geschlecht mit der Bevölkerung übereinstimmen, die die Notaufnahme aufsucht. Es ist bekannt, dass ältere Personen höhere cTn-Werte aufweisen und dass solche Erhöhungen bei den hochempfindlichen Assays deutlicher zu erkennen sind.5 Je jünger die Referenzteilnehmer sind, desto niedriger ist die 99-te Perzentil-URL und umgekehrt. Die gleiche Tendenz wurde für den Einfluss des Geschlechts beobachtet. Männer haben höhere hs-cTn-Werte als Frauen.6 Daher könnte die 99. Perzentil-URL, die bei Männern ermittelt wurde, einige AMI bei Frauen nicht erkennen.
Die Task Force der International Federation of Clinical Chemistry für klinische Anwendungen von kardialen Biomarkern hat einen dreistufigen Ansatz für die Auswahl einer Referenzpopulation vorgeschlagen. Der erste Schritt ist die Rekrutierung scheinbar gesunder Teilnehmer unterschiedlichen Alters in demselben Verhältnis wie bei den zu untersuchenden Patientenpopulationen. Der zweite Schritt besteht darin, dass die Teilnehmer einen klinischen Fragebogen ausfüllen, damit die Forscher Grunderkrankungen ausschließen und Personen mit kardiovaskulären Risikofaktoren sowie Personen, die kardioaktive Medikamente einnehmen, ausschließen können. Der dritte Schritt besteht in der Messung eines Biomarkers (z. B. eines natriuretischen Peptids), mit dem subklinische Herzerkrankungen in der Bevölkerung ausgeschlossen werden können. Unter Anwendung dieses sequenziellen Ansatzes und unter Hinzunahme der Echokardiographie fand Collinson in einer Population von 545 Teilnehmern mittleren Alters, die in allgemeinmedizinischen Einrichtungen rekrutiert wurden, einen 99-ten Perzentilwert für hs-cTnT von 29,9 ng/L. Der 99. Perzentilwert sank auf 14 ng/L, nachdem die Forscher Teilnehmer mit einem der folgenden Faktoren ausgeschlossen hatten: Vorgeschichte einer Gefäßerkrankung, Diabetes mellitus oder Bluthochdruck; Verschreibung eines kardioaktiven Medikaments; elektrokardiografische oder echokardiografische Veränderungen der linksventrikulären Auswurffraktion; und eine glomeruläre Filtrationsrate≤60mL/min/1,73m2 oder veränderte Konzentrationen der aminoterminalen Fraktion des probrain natriuretischen Peptids. Nach Ausschluss all dieser Teilnehmer reduzierte sich die Population von 545 auf 200 Personen (Abb. 2)7. In einer kürzlich durchgeführten Analyse wurde eine ähnliche Reaktion mit einem hs-cTnI-Assay festgestellt. Der Ausschluss von Personen mit Anomalien, einschließlich leichter diastolischer Dysfunktion durch Echokardiographie, war besonders wichtig für die Verfeinerung der Schätzungen.
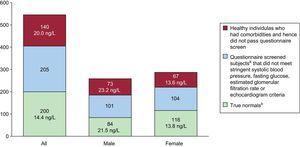
Obere Referenzgrenze (d.h. 99. Perzentil Referenzwert). Veränderungen der Referenzwerte des hochsensitiven Troponin T von Roche in Abhängigkeit von der Art des Screenings, das zur Definition wirklich gesunder Teilnehmer durchgeführt wurde. Es ist zu beachten, dass bei zunehmend strengeren Kriterien für die Bestimmung der Normalität die Zahl der Teilnehmer, die sich dafür qualifizieren, deutlich abnimmt und die 99-prozentigen Referenzwerte sinken. Die Anzahl der Beobachtungen in der Gruppe mit normalen Troponin-T-Werten war nicht optimal für die Festlegung der oberen 99-prozentigen Referenzgrenze. aPatienten ohne Vorgeschichte von Gefäßerkrankungen oder Diabetes und ohne Einnahme kardioaktiver Medikamente. bPatienten ohne vaskuläre oder kardiovaskuläre Erkrankungen in der Vorgeschichte, Diabetes, Bluthochdruck, starken Alkoholkonsum oder Herzmedikamente und mit einem Blutdruck≤140/90 mmHg, Nüchternglukose ≤110 mg/dL, geschätzter glomerulärer Filtrationsrate≤60 ml/min, linksventrikulärer Ejektionsfraktion, linksventrikulärer Ejektionsfraktion>50%, normaler Lungenfunktion und keinen signifikanten Anomalien in der Echokardiographie. Adaptiert mit Genehmigung von Collinson et al.7
Man kann sich vorstellen, wie schwierig es ist, eine Stichprobe mit einer angemessenen statistischen Aussagekraft zu rekrutieren, um das 99. Perzentil zu berechnen, wenn man die oben angegebene Drop-out-Rate und die Tatsache berücksichtigt, dass das Clinical and Laboratory Standards Institute die Einbeziehung von mindestens 120 Patienten für jede untersuchte Geschlechts- und Altersschicht empfiehlt. Derzeit verwenden Kliniker eindeutig 99-%-URL-Werte aus Referenzpopulationen, die die oben genannten Anforderungen nicht erfüllen; diese Werte sind daher wahrscheinlich zu hoch für eine optimale klinische Anwendung. Kliniker und Laboranten sollten sich dieses Problems bewusst sein. Eine robustere Lösung, vielleicht in Zusammenarbeit mit Konsortien von Unternehmen und Organisationen, könnte ein idealer Weg sein, um dieses Problem zu lösen.
Aufgrund der geringen Bandbreite, die von diesen hs-cTn-Tests gemessen wird, wird die Verwendung ganzer Zahlen empfohlen, um Fehler zu vermeiden, die entweder bei der Meldung oder bei der Interpretation der Werte aufgrund der großen Anzahl von Nullen, die erforderlich sein könnten, auftreten. Darüber hinaus sollten unterschiedliche geschlechtsspezifische 99. Perzentil-URLs verwendet werden.
ANALYTISCHE PROBLEME
Die geringfügigen analytischen Probleme, die bei allen Immunoassays auftreten, sind bei diesen sehr hochempfindlichen Assays, bei denen geringfügige Änderungen deutliche Unterschiede bewirken können, noch viel kritischer. So wird z. B. cTnT durch Hämolyse8 reduziert und einige cTnI-Assay-Werte sind erhöht. Da die meisten Proben schwerkranker Patienten aus Leitungen gewonnen werden, ist eine sorgfältige Prüfung der wichtigen präanalytischen Verfahren zur Probengewinnung von entscheidender Bedeutung. Darüber hinaus zeigt das jüngste Problem mit dem hs-cTnT-Kalibrator, bei dem der Prozentsatz der nachweisbaren Werte von mehr als 50 % in den ersten Testchargen auf 25 % in einigen Chargen gesunken ist, dass ein gewisses Maß an lokaler Qualitätssicherung von Werten in der Nähe der 99-ten Perzentil-URL unerlässlich sein wird.
VERWENDUNG VON HOCHEMPFINDLICHEM KARDIOTROPONIN ZUR DIAGNOSE DER AKUTEN MYOKARDIELLEN INFARKTION
Da die hochempfindlichen Tests auch Werte bei scheinbar gesunden Teilnehmern mit subklinischen Herzerkrankungen erfassen, wird ein erheblicher Anteil der Patienten, die sich mit einer möglichen AMI vorstellen, hs-cTn-Werte oberhalb der 99-ten Perzentil-URL aufweisen. Daher wird in allen AMI-Leitlinien eine serielle cTn-Messung empfohlen, um einen Anstieg und/oder Abfall der Werte in einem klinischen Umfeld zu beobachten, der einen erheblichen Verdacht auf ein akutes Koronarsyndrom begründet. Leider fehlt eine klare, auf Daten basierende Definition des optimalen signifikanten Anstiegs/Abfalls der seriell analysierten cTn-Konzentrationen.
Ein Ansatz zur Lösung dieses Problems war die Messung der so genannten biologischen Variation, d. h. der Veränderung, die aufgrund der gemeinsamen analytischen und biologischen Variation auftreten könnte, und die Entwicklung eines Wertes (des Referenzänderungswertes), bei dessen Überschreitung man sicher sein konnte, dass die spontane Variation überschritten wurde. Da mit den heutigen cTn-Tests so wenige gesunde Personen gemessen werden, war es bisher unmöglich, diesen Wert zu berechnen. Die aktuellen hs-cTn-Tests beheben dieses Problem.
Serielle cTn-Veränderungen bei einem Patienten können auf pathologische Ursachen zurückgeführt werden, wenn der Wert höher ist als der bei gesunden Personen berechnete RCV; ebenso weist eine serielle Veränderung, die höher ist als der RCV, der bei Personen in einem chronischen, stabilen Zustand beobachtet wird, auf ein aktuelles akutes Ereignis hin. Bei der Interpretation der RCV ist Vorsicht geboten. Erstens hängen die RCV-Werte von der Methode ab, mit der cTn gemessen wird, und zweitens kann sich die RCV, die zur Bewertung eines steigenden cTn-Musters verwendet wird, von der unterscheiden, die zur Bewertung eines fallenden Musters verwendet wird. In einem kürzlich erschienenen Bericht wurden die RCV-Werte für die derzeit verwendeten oder kurz vor der Markteinführung stehenden hs-cTn-Assays zusammengefasst. Für hs-cTn variierte der RCV für die Bewertung von kurzfristigen (stündlichen) Anstiegsmustern von 26 % bis 90 %, während die Daten für fallende Muster von -21 % bis -47 % reichten. Für verschiedene hs-cTnI-Assays lagen die gemeldeten Werte zwischen 46 % und 69 % für steigende und zwischen -16 % und -41 % für fallende Kinetiken. Bei allen ausgewerteten hs-cTn-Tests sind für steigende Werte höhere Veränderungen erforderlich als für fallende Werte. Aus klinischen Daten geht jedoch hervor, dass zur Optimierung der Empfindlichkeit von hs-cTn Werte erforderlich sind, die unter dem RCV liegen, und dass viele Patienten ohne akutes Ereignis Werte aufweisen, die den RCV überschreiten. Bei der Festlegung eines geeigneten Delta-Wertes für den klinischen Einsatz muss also ein Kompromiss zwischen Sensitivität und Spezifität gefunden werden.9
Die Festlegung eines optimalen Delta-Wertes für den klinischen Einsatz ist komplex. Leider gibt es nur wenige Artikel, die als endgültige Daten in diesem Bereich angesehen werden können. Einige Gruppen haben sich für die Verwendung relativer Änderungskriterien ausgesprochen, z. B. eine 50 %ige Änderung der Werte, die auf der Berücksichtigung der RCV beruht.10 Andere haben argumentiert, dass absolute Änderungen robuster sind.11 Aus den Überlegungen zu diesen Bemühungen ergeben sich mehrere wichtige Grundsätze:
-
Um die Leistung verschiedener Messgrößen vergleichen zu können, ist ein konsistentes Timing zwingend erforderlich.
-
Jeder Assay muss separat ausgewertet werden.
-
Daten, die auf einer 6-stündigen Auswertung basieren, können nicht durch Division durch das Zeitintervall auf eine 1-stündige oder 2-stündige Auswertung geschlossen werden. Ein solcher Ansatz suggeriert, dass die cTn-Freisetzung kontinuierlich ist, was in vielen Situationen nicht der Fall ist. Darüber hinaus ist die geringe Änderung, die ein solcher Ansatz von den Assays verlangt, angesichts der dem Ansatz innewohnenden Ungenauigkeit nicht machbar.
-
Ein geeigneter Goldstandard ist der Schlüssel zur richtigen Anwendung. Wenn die Diagnose eines AMI auf weniger empfindlichen Assays basiert, wird der Grad der Veränderung größer sein, als wenn der hs-cTn-Assay als eigener Goldstandard verwendet wird, da nun auch kleinere Infarkte eingeschlossen werden.2
-
Kleine Veränderungen können große Unterschiede bewirken, und daher ist, wie oben erwähnt, eine Qualitätskontrolle der Assays unerlässlich.
-
Da die cTn-Freisetzung von der Perfusion abhängt, müssen sich die Kliniker bewusst sein, dass AMIs mit „offenen Arterien“ ein anderes Signal liefern können als solche, die hinter einem Totalverschluss auftreten.
-
Es ist bereits klar, dass absolute Änderungen oder eine Verringerung der erwarteten prozentualen Änderung12 erforderlich sind, wenn der anfängliche hs-cTn-Wert signifikant erhöht ist (siehe den Algorithmus in Abb. 3).
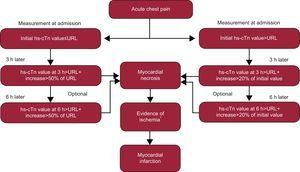 Abbildung 3.
Abbildung 3.Empfehlungen der Study Group on Biomarkers in Cardiology der European Society of Cardiology Working Group on Acute Cardiac Care für den Einsatz von hochsensitiven kardialen Troponin-Tests. hs-cTn, hochsensitives kardiales Troponin; URL, obere Referenzgrenze (d. h. 99. Referenzperzentil). *Nachweis einer Ischämie durch Symptome und/oder neue Elektrokardiogramm-Veränderungen und/oder neue bildgebende Untersuchungen. Adaptiert mit Genehmigung von Thygesen et al.12
(0.27MB). -
Notfallabteilungen und kardiologische Dienste müssen sich überlegen, ob sie Kriterien zur Erhöhung der Sensitivität oder Spezifität festlegen wollen.
-
Ein ansteigendes und/oder abfallendes Muster ist nicht spezifisch für AMI; nur für akute Ereignisse. So können Sepsis, Lungenembolie usw. ein solches Muster von Erhöhungen verursachen.
Der Zeitpunkt der Diagnose eines akuten Myokardinfarkts
Viele Studien haben gezeigt, dass bei Verwendung von hs-cTn-Tests die meisten – wenn nicht alle – Patienten nach 2 bis 3 Stunden Erhöhungen aufweisen. Wie bei der Delta-Untersuchung verlängert sich jedoch durch die Einbeziehung neuer Ereignisse, die nur mit hs-cTn-Tests nachgewiesen werden können, die Zeit, die für die Abklärung aller Patienten benötigt wird. In einer kürzlich durchgeführten Analyse betrug die benötigte Zeit 5 Stunden.2
Es sind jedoch neue Ausschlussstrategien möglich. Eine Strategie, die bereits für hs-cTnT vorgeschlagen wurde, besagt, dass eine AMI sehr unwahrscheinlich ist, wenn der cTnT-Wert bei der Vorstellung nicht nachweisbar ist. Kürzlich wurden bei Patienten mit niedrigem Risiko (Thrombolysis In Myocardial Infarction score 0 und 1) 2 unveränderte hs-cTnI-Werte mit dem Abbott Diagnostics Assay mit einem geringen Risiko für AMI in Verbindung gebracht.13 Daher scheint es wahrscheinlich, dass in Zukunft bei einer großen Anzahl von Patienten, die sich mit einem möglichen akuten Koronarsyndrom vorstellen, ein AMI in den ersten Stunden ausgeschlossen werden kann.
ARTEN DES AKUTEN MYOKARDIELLEN INFARZTES
Die globale Definition des AMI erkennt mehrere Arten von AMI an.1 Man geht davon aus, dass der Standard- oder Wildtyp-AMI auf Plaque zurückzuführen ist. Es wird davon ausgegangen, dass diese AMI größere cTn-Antworten hervorrufen als solche, die auf Versorgungsanomalien mit oder ohne koronare Herzkrankheit zurückzuführen sind, oder solche, die mit Vasospasmen oder endothelialer Dysfunktion einhergehen. Patienten vom Typ 1 profitieren eindeutig von einer aggressiven Antikoagulationstherapie und einer frühen invasiven Strategie. Bei Patienten mit Tachykardie, Bluthochdruck oder Hypotonie kann jedoch ein erhöhter hs-cTn-Wert auftreten, so dass eine AMI vom Typ 2 diagnostiziert wird. Es wird angenommen, dass AMI vom Typ 2 häufig nach Operationen auftreten. Einige dieser kritisch kranken Patienten können eine sehr ungünstige Prognose haben, während andere einen sehr viel günstigeren Verlauf haben können, aber die Behandlung dieser Patienten wird heterogener sein. Die Mischung der mit hs-cTn diagnostizierten Herzinfarkte könnte so beschaffen sein, dass die automatische Annahme, dass alle diese Patienten mit akutem Myokardinfarkt ohne ST-Strecken-Elevation eine aggressive Behandlung benötigen, nicht richtig ist. In diesem kritischen Bereich werden eindeutig mehr Daten benötigt, aber bis solche Daten zur Verfügung stehen, ist eine sorgfältige Abwägung dieser Frage auf der Grundlage einer klinischen Bewertung unabdingbar.
Der Beitrag von hochsensiblen kardialen TROPONIN-ASSAYS zur Behandlung chronischer kardiovaskulärer Erkrankungen
Die Behandlung chronischer kardiovaskulärer Erkrankungen wird ein wichtiger Bereich zur Verbesserung der Patientenversorgung sein. Inzwischen ist klar, dass geringfügig erhöhte hs-cTn-Werte häufig vorkommen und fast immer mit kardiovaskulären Begleiterkrankungen einhergehen.14 Einige dieser Begleiterkrankungen sind so subtil, dass sie weder klinisch noch durch bildgebende Untersuchungen nachweisbar sind. In einer Reihe von gemeindebasierten Studien wurde jedoch gezeigt, dass diese Begleiterkrankungen im Laufe der Zeit mit einem erhöhten Risiko für unerwünschte kardiale Ereignisse verbunden sind. Es ist also gut möglich, dass wir in Zukunft hs-cTn messen werden, um die schleichende Entwicklung kardiovaskulärer Begleiterkrankungen zu erkennen; eine solche Erkennung könnte dazu beitragen, Strategien zu entwickeln, die in einem frühen Stadium angewendet werden können, in der Hoffnung, die Entwicklung kardiovaskulärer Ereignisse zu verhindern. DeFillippi et al.15 haben ein Beispiel dafür in einer Überwachungsstudie geliefert, in der hs-cTnT zur Erkennung älterer Personen mit einem Risiko für die Entwicklung einer Herzinsuffizienz verwendet wurde. Es überrascht nicht, dass Personen mit erhöhten Werten ein höheres Risiko aufwiesen, aber auch diejenigen, die in einer zwischenzeitlichen Blutprobe einen erhöhten Wert aufwiesen, hatten ein höheres Risiko. Hätten Interventionen die Krankheit verhindern können? Unsere Aufgabe ist es, die Antwort auf diese Frage zu finden.
Dieses Prinzip gilt auch für Patienten mit kongestiver Herzinsuffizienz, bei denen die starke prognostische Wirkung von hs-cTn sowohl bei Patienten mit akuter als auch bei solchen mit chronischer Herzinsuffizienz nachgewiesen wurde. Auch hier war, wie in den Gemeinschaftskohorten, ein ansteigendes Muster der Werte im Laufe der Zeit mit einem erhöhten Risiko verbunden. Da hs-cTn viel weniger schwankt als das natriuretische Hirnpeptid, haben einige Autoren sogar vorgeschlagen, dass es ein besserer Marker für die Titertherapie sein könnte.
Die oben genannten Überlegungen sind nur Beispiele für einige der Daten, die sich in diesem wichtigen Bereich angesammelt haben. Neue Daten sind bei der hypertrophen Kardiomyopathie und bei der Vorhersage von postoperativen AMI aufgetaucht. Neu entstehende Untersuchungsbereiche, wie die Verwendung von hs-cTn zur Überwachung der Medikamententoxizität, werden wahrscheinlich ebenfalls von neuen Daten profitieren.
ZUSAMMENFASSUNG
Hochempfindliche Assays sind derzeit verfügbar. Wenn wir diese Assays optimal nutzen, stellen sie einen großen Fortschritt dar. Wenn wir nicht verstehen, wie sie zu verwenden sind, werden sie zu einer Quelle der Verwirrung und zu einer häufigen Ursache für medizinische Fehler. Hoffentlich hilft dieser Artikel denjenigen, die bereit und willens sind, vorwärts zu gehen.
INTERESSENSKONFLIKTE
Dr. Ordonez-Llanos bestätigt, dass er derzeit Honorare für Vorträge, Beratungen und Forschungsunterstützung von Abbott Diagnostics, Alere, BioRad, Roche Diagnostics, Siemens Medical Solutions, STAT Diagnostics und Thermo Fisher Scientific erhält oder früher erhalten hat. Dr. Jaffe räumt ein, dass er in der Vergangenheit für die meisten der großen Diagnostikunternehmen als Berater tätig war und dies auch gegenwärtig ist.
Schreibe einen Kommentar