Skarpe, venstresidige rygsmerter – bilateral bensvaghed – degenerativ diskusprolaps – Dx?
On september 18, 2021 by adminSAGEN
En 84-årig kvinde kom til skadestuen (ED) med skarpe rygsmerter i venstre side, som hun havde haft i 4 dage. Smerterne strålede ud til hendes bageste hofter, når hun stod. Hun sagde, at hele hendes krop føltes øm, og at hun oplevede svaghed i begge ben.
Patienten havde en historie med hypertension, koronararteriesygdom og aortastenose; hun havde fået en bioprotese aortaklap for 7 år siden. Hun var ikke immunsupprimeret eller modtog steroider, men tog docusat, oxybutynin, carvedilol, amlodipin, atorvastatin, furosemid, rivaroxaban og en multivitamin. Hendes fysiske undersøgelse, vitale tegn og komplet blodtælling (CBC) var normale. En røntgenundersøgelse af lænderyggen viste degenerativ led-/skivesygdom og spondylose ved L4-L5 og L5-S1. Patienten blev sendt hjem med oxycodon/acetaminophen 5 mg/325 mg hver 6. time efter behov mod smerter og blev bedt om at følge op med sin familielæge (FP).
Seks dage senere opsøgte patienten sin praktiserende læge og fortalte hende, at hendes symptomer ikke var blevet bedre. Hun var afebril, og hendes blodtryk var 150/80 mm Hg. Hendes muskelstyrke var 4/5 med hoftebøjning bilateralt; resten af hendes styrke var 5/5. Der var ingen lumbale paraspinale ømhed, og hun havde en negativ test for lige benløft. Der blev ikke konstateret andre neurologiske mangler. FP ordinerede fysioterapi i hjemmet med en autoriseret terapeut, som bestod af udstrækningsøvelser og aktiv, dynamisk træning for at forbedre patientens bevægelsesområde. Hun ordinerede også ambulant lumbal magnetisk resonansbilleddannelse (MRI).
DAGNOSEN
Omkring 3 uger senere viste patientens MRI osteomyelitis/skivebetændelse på L3-L4-niveau og alvorlig tricompartmental stenose fra L2-L3 til L4-L5. En dag efter at have modtaget resultaterne – og omkring en måned efter at patienten først havde henvendt sig til skadestuen – blev patienten indlagt på hospitalet. Hun var feberfri, og hendes blodtryk var 148/75 mm Hg. Hendes fysiske undersøgelse viste ingen leukocytose eller neurologiske underskud, men viste en systolisk mumlen fra hendes aortaklap.
Hun havde en erytrocytsedimentationshastighed (ESR) på 77 mm/h (normalområdet for kvinder, <30 mm/h), og hendes C-reaktivt protein (CRP) niveau var 5,88 mg/dL (<.50 mg/dL indikerer gennemsnitlig risiko for kardiovaskulær sygdom). Der blev foretaget et transøsofagealt ekkokardiogram, og der var ingen tegn på vegetation eller trombi. Blodkulturer var imidlertid positive for Streptococcus salivarius – en bakterie, der findes på menneskelig tandplak – som vi fastslog var årsagen til osteomyelitis.
Så vidt vi ved, har der ikke været nogen andre tilfælderapporter, der beskriver S. salivarius som værende årsag til osteomyelitis uden samtidig endokarditis.
DISKUSSION
Rygsmerter er et almindeligt og omkostningstungt problem blandt patienter i den primære sundhedspleje. Mere end to tredjedele af voksne lider af lændesmerter på et tidspunkt, primært uden underliggende malignitet eller neurologiske underskud.1,2 Akutte lændesmerter er ofte mekaniske (97 %); andre årsager, herunder infektion, kan dog også være skyld i dem (TABLE).1 De fleste akutte rygsmerter forbedres med konservativ behandling, og patienterne behøver kun at blive forsikret om en gunstig prognose, men 20 % af patienterne kan udvikle kroniske rygsmerter.2
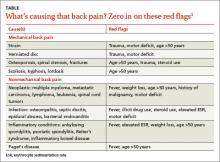
Den diagnostiske tilgang til lænderygsmerter varierer meget.3 Nogle data tyder på, at tidlig billeddannelse af rygsmerter kan føre til unødvendige opfølgende undersøgelser, stråleudsættelse, unødvendig kirurgi, “mærkning” af patienten og øgede sundhedsudgifter, hvilket alt sammen tyder på, at rutinemæssig billeddannelse ikke bør tilstræbes ved akutte lænderygsmerter.4
Røde flag for akutte lænderygsmerter, der berettiger til billeddiagnostik, omfatter alder >50 år, feber, vægttab, forhøjet ESR, anamnese for malignitet, traume, motoriske underskud, brug af steroider eller ulovlige stoffer og retssager.1 Hvis det ikke allerede er gjort, er det også vigtigt at bestille en CBC, ESR og CRP til patienter med nogen af disse røde flag.
Billedundersøgelser er vigtige, men klinisk korrelation er afgørende, fordi billeddannelse kan afsløre diskusabnormaliteter selv hos raske, asymptomatiske patienter.5 Computertomografi eller MRI er indiceret til patienter med neurologiske underskud eller tegn på nervespænding af nerverødder, men kun hvis patienten er en potentiel kandidat til operation eller epidural steroidinjektion.6,7 Hvis du har mistanke om en infektion (såsom spondylodiscitis eller osteomyelitis), er det vigtigt at diagnosticere tilstanden hurtigt.
Vores patient havde 2 røde flag (alder >50 år og forhøjet ESR), der hjalp os med at nå frem til en usandsynlig diagnose af lumbale osteomyelitis med S. salivarius som årsag. Degenerativ rygsygdom set på røntgenbilleder kan have forsinket vores patients diagnose. Hvis vores patient havde fået foretaget en ESR- eller CRP-test tidligere, eller hvis der var blevet foretaget yderligere billeddannelse tidligere (i betragtning af hendes proximale muskelsvaghed), ville den korrekte diagnose være blevet stillet hurtigere, og passende behandling ville være blevet givet tidligere.
Skriv et svar