En metaanalyse af metronidazol og vancomycin til behandling af Clostridium difficile-infektion, stratificeret efter sygdommens sværhedsgrad | The Brazilian Journal of Infectious Diseases
On januar 20, 2022 by adminIndledning
Clostridium difficile-infektion (CDI) er udbredt i sundhedssektoren i hele den udviklede verden1 og kan medføre alvorlige komplikationer, længere hospitalsophold og ekstra medicinske omkostninger.2 Der har været en markant stigning i forekomsten og dødeligheden af CDI i Europa, Canada og USA i løbet af de seneste 15 år. Stigningen kunne hovedsagelig tilskrives fremkomsten af en ny, hypervirulent stamme af BI/NAP1/027, som opstod i henholdsvis 2003 i Nordamerika og 2005 i Europa. Data fra 28 kommunehospitaler i det sydlige USA tydede på, at C. difficile havde erstattet methicillinresistent Staphylococcus aureus som den mest almindelige ætiologi for infektioner i sundhedsvæsenet.3 Metronidazol og vancomycin er de mest almindeligt anvendte antibiotika til behandling af CDI, som historisk set blev anset for at have samme effektivitet.4,5 I 1995 anbefalede Centers for Disease Control and Prevention i USA at reducere brugen af vancomycin på hospitaler, fordi det kunne bidrage til at øge forekomsten af vancomycinresistente enterokokker (VRE).6 Siden da har metronidazol været almindeligt anvendt som førstevalgsbehandling af CDI. Med fremkomsten og forekomsten af en hypervirulent stamme af C. difficile (BI/NAP1/027) er infektionerne blevet mere alvorlige, og sammenligningen af metronidazol og vancomycin blev revurderet7,8 , især når de anvendes til behandling af patienter med svær CDI. Zar et al. gennemførte det første prospektive, randomiserede, dobbeltblindede, placebokontrollerede, singlecenterforsøg, hvor metronidazol og vancomycin blev sammenlignet i forbindelse med CDI. Resultaterne viste, at metronidazol og vancomycin var lige effektive, men at vancomycin var overlegent til alvorlige CDI-patienter.9 Deres resultater var af enorm betydning og gav forslag til opdatering af retningslinjerne for klinisk praksis. Vejledningen anbefalede, at metronidazol skulle anvendes til let til moderat CDI og vancomycin til svær CDI, hvilket blev bestemt af symptomernes sværhedsgrad.10-13 I en undersøgelse af Zar et al, blev 22 deltagere udelukket fra analysen, og ved en streng ITT-analyse af alle 82 tilfældigt tildelte patienter med svær sygdom var den initiale helbredelsesrate ikke signifikant forskellig mellem vancomycin og metronidazol (79 % vs. 66 %, p=0,22).3,14 Dernæst undersøgte Le et al. rapporterede højere klinisk responsrate hos patienter med svær sygdom med vancomycin, men kun et mindretal af patienterne havde modtaget vancomycin (n=8).15 For nylig rapporterede Johnson et al. om lignende rater af klinisk succes hos patienter med svær CDI hos patienter behandlet med vancomycin eller metronidazol, men metronidazol var ringere end vancomycin for alle CDI-patienterne.16 Desuden antydede Pepin et al. at tabet af vancomycins overlegenhed i forhold til metronidazol faldt sammen med fremkomsten af NAP1/027.17 Derfor foretog vi en metaanalyse, der stratificerede patienterne efter sygdommens sværhedsgrad, for at undersøge effektiviteten af metronidazol sammenlignet med vancomycin og for at undersøge, hvilket middel der var overlegent til behandling af enten mild eller svær sygdom.
Materiale og metoderDatakilder
Der blev foretaget en systematisk litteratursøgning i MEDLINE via Pubmed (1978 til 31. okt. 2014), Embase (1978 til 31. okt. 2014) og Cochrane Central Register of Controlled Trials (Cochrane-biblioteket) for at identificere de relevante undersøgelser. De vigtigste søgetermer var “metronidazole and vancomycin and clostridium difficile”; “metronidazole and vancomycin and pseudomembrannous colitis”; “metronidazole and vancomycin and antibiotic associated diarrhea”. Alle referencer til de oprindeligt identificerede artikler, herunder de relevante oversigtsartikler, blev gennemsøgt i hånden og gennemgået. Der blev ikke søgt efter abstracts præsenteret på videnskabelige konferencer, som vi ikke havde adgang til.
Udvalg af studier
To reviewere (X.ZH.D og N.B.) gennemgik uafhængigt af hinanden artikler og undersøgte de relevante studier med henblik på yderligere vurdering. En undersøgelse blev anset for at være kvalificeret, hvis den var et RCT eller et prospektivt kohortestudie, hvis den omfattede voksne patienter med CDI, herunder mild og/eller svær sygdom; hvis den undersøgte sikkerheden eller effektiviteten af metronidazol og vancomycin; hvis den rapporterede specifikke data vedrørende klinisk og mikrobiologisk helbredelse, dødelighed og uønskede hændelser. Blindede eller ikke-blindede undersøgelser og randomiserede eller ikke-randomiserede design blev alle inkluderet. Eksperimentelle undersøgelser baseret på farmakokinetiske eller farmakodynamiske variabler blev udelukket. Kliniske forsøg med kombinationsbehandling med lægemidler blev også udelukket.
Kvalitativ vurdering
Evalueringen af den metodologiske kvalitet af de RCT’er og kohortestudier, der indgik i metaanalysen, blev udført uafhængigt af to reviewere (X.ZH.D og N.B.) i henhold til den tjekliste, der er udviklet af Downs og Black.18 Dette værktøj vurderede både randomiserede og ikke-randomiserede undersøgelser og gav både en samlet score for undersøgelsens kvalitet og en profil af scores til vurdering af kvaliteten af rapportering, ekstern validitet, intern validitet (bias, confounding) og effekt. Studier af høj kvalitet scorede 15 eller flere point, mens studier af lav kvalitet scorede 14 eller færre point.
Dataekstraktion
To reviewere ekstraherede uafhængigt data fra hver undersøgelse med en på forhånd udformet oversigtsformular. I tilfælde af uenighed mellem de to bedømmere ekstraherede en tredje bedømmer dataene, indtil der blev opnået konsensus. De data, der blev udtrukket fra hver undersøgelse, var: (i) publikationsår; (ii) patientpopulation; (iii) antal patienter; (iv) anvendte antimikrobielle midler og doser; (v) kliniske og mikrobiologiske resultater; og (vi) dødelighed af alle årsager. Vi anvendte ITT-analyse, defineret som inkluderende alle tilfældigt tildelte patienter.
Analyserede resultater
Initial klinisk helbredelse, vedvarende helbredelse, mikrobiologisk helbredelse, recidiv og dødelighed af alle årsager blev anvendt som resultatmål for denne metaanalyse. Vi anvendte den definition af indledende klinisk helbredelse og recidiv, der blev rapporteret i de enkelte undersøgelser, og registrerede forskelle mellem undersøgelserne. Resultaterne blev også analyseret på grundlag af følgende populationer: (i) alle patienter, herunder mild og svær CDI; (ii) patienter med mild CDI; (iii) patienter med svær CDI; og (iv) patienter med pseudomembranøs colitis (PMC).
Dataanalyse og statistiske metoder
Statistiske analyser blev foretaget med programmet Review Manager, version 5.2 (Cochrane Collaboration). Heterogenitet mellem studier blev vurderet ved χ2-test af heterogenitet (p
0,05 blev defineret som tegn på signifikant heterogenitet) og I2-måling af inkonsekvens. Sammenlagte risikokvoter (RR) og 95 % konfidensintervaller (CIs) for resultater blev beregnet ved hjælp af fixed-effect-modellen (FEM), hvis der ikke var statistisk signifikant heterogenitet blandt de inkluderede undersøgelser. Ellers blev der anvendt modellen med tilfældig effekt (REM). Der blev udført subgruppeanalyser baseret på sygdommens sværhedsgrad.ResultaterUdvalgte kliniske undersøgelser
Flowdiagrammet (Fig. 1) viser den detaljerede screening- og udvælgelsesproces for de undersøgelser, der indgik i denne metaanalyse. Litteratursøgningen identificerede 2945 abstracts. Vi fik 47 fulde artikler til detaljeret evaluering. Af de 41 ekskluderede undersøgelser blev tre artikler ekskluderet, fordi de var dele af RCT’er, der allerede var inkluderet i denne metaanalyse, et forsøg blev ekskluderet, fordi det var en farmakokinetisk undersøgelse19 , andre undersøgelser blev ekskluderet på grund af forskellige undersøgelsesdesigns såsom manglende kontrolregime, kombination med andre antibiotika20,21 , forskellige resultater22 eller forskellige typer af patienter23 osv. Der blev således i sidste ende inkluderet seks undersøgelser i denne metaanalyse: to kohortestudier15,24 og fire RCT’er4,5,9,16
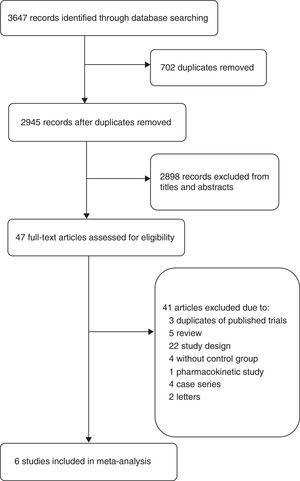
Flowdiagram over inkluderede studier.
Studiekarakteristika
De vigtigste karakteristika for de analyserede studier er vist i tabel 1. De inkluderede studier var af høj kvalitet (to RCT’er havde en score på 23, to en score på 20, og to kohortestudier en score på 17). To RCT’er blev udført ved hjælp af randomiserede, dobbeltblindede og placebokontroldesigns,9,16 mens de to andre kun anvendte randomisering.4,5 Tre undersøgelser blev udført i USA,4,9,15 to undersøgelser blev udført i Østrig,5,24 mens en enkelt undersøgelse, herunder to RCT’er, blev udført i henholdsvis USA og Europa.16 Definitionen af CDI, indledende klinisk helbredelse og recidiv er vist i supplerende tabel 1. Definitionen af CDI omfattede uvægerligt en test for C. difficile-toksin, mikroorganismer eller PMC kombineret med diarré. Definitionerne af diarré varierede dog en smule, men de fleste undersøgelser henviste til diarré som uformet afføring mindst tre gange inden for en periode på 24 timer.5,9,15,16 Resultaterne af indledende klinisk helbredelse og recidiv blev rapporteret i alle undersøgelser med lidt forskellige definitioner. For eksempel betragtede fem undersøgelser4,5,9,15,16 indledende klinisk helbredelse som initial klinisk helbredelse, hvis diarréen forsvandt inden for 6-8 behandlingsdage, mens Zar9 og Wenisch5 indarbejdede et negativt resultat af en måling af C. difficile-toksin eller C-reaktivt protein. De fleste betragtede recidiv, når symptomerne opstod igen og/eller mikrobiologiske positive testresultater blev bekræftet i løbet af opfølgningen 21-30 dage efter den første symptomopløsning.4,5,9,15,16 Vedvarende helbredelse blev defineret som klinisk helbredelse i fravær af recidiv i løbet af opfølgningen, hvilket blev beregnet som indledende klinisk helbredelse minus recidiv. Den helbredelse, der blev rapporteret af Wenisch24 , blev betragtet som vedvarende helbredelse. Patienter med moderat CDI i undersøgelsen af Johnson et al. blev betragtet som alvorlig sygdom, mens alle patienter, der indgik i undersøgelsen af Wenisch et al. blev betragtet som mild sygdom baseret på CDI-sværhedsvurderingen, der blev anvendt i undersøgelserne af Zar9 og retningslinjerne.11 Desuden angav Wenisch et al. ikke behandlingstildelingen af syv dropouts fra alle grupper,5 Johnson et al. rapporterede, at analysen omfattede alle randomiserede patienter, der modtog mindst én dosis antibiotika og havde nogen evaluering efter dosis,16 hvilket kan have påvirket ITT-resultaterne.
Supplementær tabel relateret til denne artikel findes, i online-versionen, på http://dx.doi.org/10.1016/j.bjid.2015.03.006.
Initial klinisk helbredelse
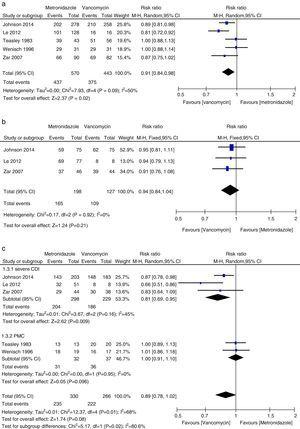
Metaanalyse af indledende kliniske helbredelsesrater, der sammenligner metronidazol med vancomycin for alle CDI, mild CDI, svær CDI og PMC.
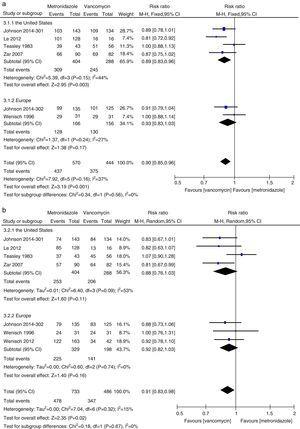
Meta-analyse af indledende klinisk helbredelse og vedvarende helbredelsesrater ved sammenligning af metronidazol med vancomycin for alle CDI-patienter fra USA og Europa.
Udhævet helbredelse Recidivrate Mikrobiologisk helbredelse
To relevante RCT’er gav mikrobiologiske helbredelsesrater, defineret som negative resultater af opfølgende afføringskultur efter behandlingen og cytotoksinanalyse for C. difficile hos klinisk symptomfri behandlede patienter.4,5 Med hensyn til mikrobiologisk helbredelse var metronidazolbehandling lige så effektiv som vancomycinbehandling (161 patienter, FEM, RR=0,88, 95% CI=0,64-1,21, p=0,43, fig. 6).

Metaanalyse af mikrobiologisk kur, der sammenligner metronidazol med vancomycin for CDI.
Dødelighed af alle årsager
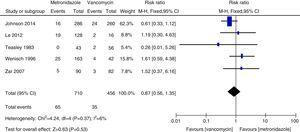
Meta-analyse af dødelighed af alle årsager, der sammenligner metronidazol med vancomycin for CDI.
Diskussion
CDI er et alvorligt problem i sundhedsvæsenet med en stigende forekomst på verdensplan, som kan forårsage betydelig morbiditet og mortalitet.25 De rapporterede dødelighedsrater for patienter med alvorlig CDI varierer fra 9 % til 25 %; mere end halvdelen af disse dødsfald er relateret til CDI.14,26 Det er særligt vigtigt at behandle patienter med alvorlig CDI ved at anvende passende antimikrobiel behandling.
I denne metaanalyse fandt vi, at vancomycin var overlegen i forhold til metronidazol med hensyn til indledende klinisk helbredelse og vedvarende helbredelse hos CDI-patienter. Mikrobiologiske helbredelsesrater, var numerisk lavere med metronidazolbehandling end med vancomycin, selv om forskellen ikke var signifikant. Forfatterne til et positionspapir fra 2011 fandt i deres sammenlagte analyse tilsvarende satser for initial klinisk helbredelse med metronidazol og vancomycin, som er de mest almindeligt anvendte midler.27,28 Denne uoverensstemmelse skyldtes hovedsagelig de forskellige inkluderede undersøgelser i de enkelte systematiske oversigter. Vi inkluderede yderligere tre undersøgelser i den aktuelle metaanalyse.15,16,24 Når data blev analyseret i henhold til sværhedsgraden af CDI, var der ingen forskel på behandling med vancomycin eller metronidazol for patienter med mild sygdom. Imidlertid var de kliniske helbredelses- og vedvarende helbredelsesrater med vancomycin hos patienter med svær CDI signifikant større end disse rater i metronidazolgruppen. Vi fandt ikke tilstrækkelig dokumentation for, at vancomycin og metronidazol var lige effektive hos patienter med PMC, på grund af det lille antal patienter, der blev vurderet. PMC er blevet anvendt som en markør for alvorlig sygdom.12 Da alvorlige CDI-patienter omfattede PMC-patienter, blev der ikke fundet nogen signifikant forskel mellem metronidazol- og vancomycinbehandling. Selv om der ikke blev observeret nogen statistisk forskel, blev der konstateret en stærk tendens til højere indledende kliniske helbredelsesrater og vedvarende helbredelsesrater i vancomycin-gruppen, mens det var det samme for patienter med mild CDI. For svære CDI-patienter var vancomycin således overlegen i forhold til metronidazol. Venugopal et al. påviste, at patienter med svær CDI var mere tilbøjelige til at skifte til vancomycin, hvilket tyder på, at disse patienter reagerede dårligt på metronidazol.29 Disse resultater blev bekræftet i den aktuelle metaanalyse. Behandlingsresultaterne med metronidazol var dårlige, fordi blodgennemstrømningen til tyktarmen hos patienter med alvorlig sygdom kan have været nedsat, hvilket resulterede i mindre transudation af metronidazol i lumen.30,31 Desuden blev fidaxomicin for nylig godkendt til behandling af CDI og kan anvendes som sekundært middel i tilfælde af svigt med vancomycin eller metronidazol, fordi fidaxomicin forblev påviseligt i afføringsprøver indsamlet op til fem dage efter en enkelt dosis.32 I en metaanalyseundersøgelse viste fidaxomicin lignende kliniske helbredelsesrater som vancomycin med et signifikant fald i recidivraten hos både svære og ikke-svære CDI-patienter.33 Derfor er oral vancomycin førstevalgsmedicin til initial behandling af svær CDI; Alternativt kan der anvendes oral fidaxomicin.
Recidivfrekvenserne for vancomycin og metronidazol var generelt i overensstemmelse med tidligere data, og der blev ikke fundet nogen signifikant forskel.27,28 Vancomycin var dog forbundet med lavere recidivfrekvens end metronidazol hos både alle CDI-patienter og hos patienter med svær CDI. Vores undersøgelse tyder på, at dødsraten for alle årsager ikke var signifikant forskellig mellem vancomycin og metronidazol hos alle CDI-patienter. Dødeligheden af alle årsager hos alle CDI-patienter var 100/1166 (8,5 %), hvilket er lavere end en europæisk undersøgelse, der viste en dødelighed for alle tilfælde på 101/455 (22 %) efter tre måneder.1
Fundene i den foreliggende metaanalyse skal ses i sammenhæng med potentielle begrænsninger. For det første har epidemiologien af C. difficile ændret sig hurtigt med en større andel af alvorlige og tilbagevendende tilfælde i disse lande end tidligere rapporteret.1 Dette kan resultere i forskelle i undersøgelsespopulationerne. For det andet er der opstået nye metoder til diagnosticering af CDI i løbet af det seneste årti. Brugen af mere følsomme og hurtige test til CDI-diagnostik er afgørende for den kliniske behandling af patienterne. Selv om de diagnostiske kriterier i nogle tilfælde ikke var så strenge, var der ikke væsentlige forskelle i respons på behandlingen inden for en enkelt lægemiddelbehandling eller mellem lægemidler.4 For det tredje kan præcisionen af skønnene være blevet kompromitteret, da denne metaanalyse har omfattet et relativt lille antal undersøgelser, især RCT’er, da den har omfattet et relativt lille antal undersøgelser. For det fjerde var investigatorerne ikke blindet for behandlingsallokering i de fire undersøgelser, hvilket kan have medført bias i de rapporterede resultater af effektiviteten. For det femte sikrede de fleste inkluderede undersøgelser ikke, at alle tilfælde af diarré hos de inkluderede patienter var forårsaget af C. difficile, fordi disse ikke udelukkede tilstedeværelsen af andre patogener i afføringen som årsag til diarré.4,5 For det sjette er sværhedsgraden score stadig ikke valideret og videnskabelig nok, og det er nødvendigt at forbedre den, ikke kun for standardisering af fremtidige undersøgelser, men også for brug i klinisk praksis.27,34 Derfor skal de nuværende resultater bekræftes yderligere.
Sammenfattende tyder disse analyser på trods af begrænsningerne i den nuværende metaanalyse på, at vancomycin giver betydelige fordele i behandlingen af CDI sammenlignet med metronidazol. Patienterne tolererede de to lægemidler godt, og tilbagefaldsfrekvenserne var ens. For patienter med mild CDI var metronidazolbehandling lige så klinisk effektiv som vancomycin; for patienter med svær CDI var vancomycin mere effektivt end metronidazol. Denne forskel i effektivitet var mest tydelig i undergruppen af svær CDI og understøttede de nylige anbefalinger om at bruge vancomycin som førstevalgsterapi til svær CDI.
Interessekonflikter
Forfatterne erklærer ingen interessekonflikter.
Finansiering
Denne undersøgelse blev støttet af Major National Science and Technology Special Projects for New Drug (No. 2012ZX09303004) og Beijing Municipal Natural Science Foundation (No. 7132168).
Skriv et svar