Metaanalýza metronidazolu a vankomycinu při léčbě infekce vyvolané bakterií Clostridium difficile, stratifikovaná podle závažnosti onemocnění | The Brazilian Journal of Infectious Diseases
On 20 ledna, 2022 by adminÚvod
Infekce vyvolaná bakterií Clostridium difficile (CDI) je rozšířená ve zdravotnictví v celém rozvinutém světě1 a může mít za následek závažné komplikace, delší pobyt v nemocnici a další náklady na léčbu.2 V posledních 15 letech došlo k výraznému nárůstu incidence a mortality CDI v Evropě, Kanadě a Spojených státech. Tento nárůst byl způsoben především výskytem nového, hypervirulentního kmene BI/NAP1/027, který se objevil v roce 2003 v Severní Americe, resp. 2005 v Evropě. Údaje z 28 komunitních nemocnic na jihu Spojených států naznačují, že C. difficile nahradil methicilin-rezistentní Staphylococcus aureus jako nejčastější etiologii infekcí spojených se zdravotní péčí.3 Metronidazol a vankomycin jsou nejčastěji používaná antibiotika pro léčbu CDI, jejichž účinnost byla v minulosti považována za podobnou.4,5 V roce 1995 doporučilo americké Centrum pro kontrolu a prevenci nemocí omezit používání vankomycinu v nemocnicích, protože by mohl přispívat ke zvyšování prevalence vankomycin-rezistentních enterokoků (VRE).6 Od té doby byl metronidazol běžně používán jako lék první volby pro CDI. S výskytem a prevalencí hypervirulentního kmene C. difficile (BI/NAP1/027) se infekce staly závažnějšími a srovnání metronidazolu a vankomycinu bylo přehodnoceno,7,8 zejména při použití k léčbě pacientů s těžkou CDI. Zar a kol. provedli první prospektivní, randomizovanou, dvojitě zaslepenou, placebem kontrolovanou studii v jednom centru, která srovnávala metronidazol a vankomycin u CDI. Výsledky ukázaly, že metronidazol a vankomycin byly stejně účinné, ale vankomycin byl lepší u pacientů s těžkou CDI.9 Jejich zjištění měla obrovský význam a přinesla návrhy na aktualizaci pokynů pro klinickou praxi. Pokyny doporučovaly, aby byl metronidazol používán u mírné až středně těžké CDI a vankomycin u těžké CDI, což bylo určeno závažností příznaků.10-13 Nicméně ve studii Zara a kol, bylo z analýzy vyloučeno 22 účastníků a přísnou ITT analýzou všech 82 náhodně přiřazených pacientů s těžkým onemocněním se počáteční míra vyléčení mezi vankomycinem a metronidazolem významně nelišila (79 % vs. 66 %, p=0,22).3,14 Dále Le et al. zaznamenali vyšší míru klinické odpovědi u pacientů s těžkým onemocněním při léčbě vankomycinem, ale pouze menšina pacientů dostala vankomycin (n=8).15 Nedávno Johnson et al. zaznamenali podobnou míru klinického úspěchu u pacientů s těžkou CDI u pacientů léčených vankomycinem nebo metronidazolem, ale metronidazol byl u všech pacientů s CDI horší než vankomycin.16 Pepin a kol. navíc naznačili, že ztráta nadřazenosti vankomycinu nad metronidazolem se shoduje se vznikem NAP1/027.17 Proto jsme provedli metaanalýzu stratifikující pacienty podle závažnosti onemocnění, abychom zjistili účinnost metronidazolu ve srovnání s vankomycinem a zjistili, který přípravek je lepší při léčbě mírného nebo závažného onemocnění.
Materiál a metodyZdroje dat
K identifikaci relevantních studií byla provedena systematická rešerše literatury v databázích MEDLINE prostřednictvím Pubmed (1978 až 31. 10. 2014), Embase (1978 až 31. 10. 2014) a Cochrane Central Register of Controlled Trials (Cochrane library). Klíčovými vyhledávacími termíny byly „metronidazol a vankomycin a clostridium difficile“; „metronidazol a vankomycin a pseudomembranózní kolitida“; „metronidazol a vankomycin a průjem spojený s antibiotiky“. Všechny odkazy na původně identifikované články, včetně příslušných přehledových článků, byly ručně vyhledány a přezkoumány. Abstrakty prezentované na vědeckých konferencích, které pro nás nebyly dostupné, nebyly vyhledávány.
Výběr studií
Dva recenzenti (X.ZH.D a N.B.) nezávisle na sobě vyhledali články a prozkoumali relevantní studie pro další posouzení. Studie byla považována za způsobilou, pokud se jednalo o RCT nebo prospektivní kohortovou studii, pokud zahrnovala dospělé pacienty s CDI včetně mírného a/nebo závažného onemocnění; pokud studovala bezpečnost nebo účinnost metronidazolu a vankomycinu; pokud uváděla konkrétní údaje týkající se klinického a mikrobiologického vyléčení, mortality a nežádoucích účinků. Zahrnuty byly zaslepené nebo nezaslepené studie a randomizovaný nebo nerandomizovaný design. Experimentální studie založené na farmakokinetických nebo farmakodynamických proměnných byly vyloučeny. Vyloučeny byly rovněž klinické studie zahrnující kombinovanou léčbu léčivy.
Kvalitativní hodnocení
Hodnocení metodologické kvality RCT a kohortových studií zahrnutých do metaanalýzy provedli nezávisle na sobě dva recenzenti (X.ZH.D a N.B.) podle kontrolního seznamu vypracovaného Downsem a Blackem.18 Tento nástroj hodnotil randomizované i nerandomizované studie a poskytoval jak celkové skóre kvality studie, tak profil skóre pro hodnocení kvality podávání zpráv, vnější validity, vnitřní validity (zkreslení, zmatení) a síly. Vysoce kvalitní studie získaly 15 a více bodů, zatímco studie s nízkou kvalitou získaly 14 a méně bodů.
Data extraction
Dva recenzenti nezávisle na sobě extrahovali data z každé studie pomocí předem připraveného recenzního formuláře. V případě jakýchkoli neshod mezi oběma recenzenty extrahoval údaje třetí recenzent, dokud nebylo dosaženo konsenzu. Z každé studie byly extrahovány tyto údaje: (i) rok publikace; (ii) populace pacientů; (iii) počet pacientů; (iv) použité antimikrobiální látky a dávky; (v) klinické a mikrobiologické výsledky; a (vi) mortalita ze všech příčin. Použili jsme analýzu ITT, definovanou jako zahrnutí všech náhodně přiřazených pacientů.
Analyzované výsledky
Pro tuto metaanalýzu byly jako výsledné ukazatele použity počáteční klinické vyléčení, trvalé vyléčení, mikrobiologické vyléčení, recidiva a úmrtnost ze všech příčin. Použili jsme definice počátečního klinického vyléčení a rekurence uvedené v jednotlivých studiích a zaznamenali jsme rozdíly mezi jednotlivými studiemi. Výsledky byly rovněž analyzovány na základě následujících populací: (i) všichni pacienti včetně mírné a těžké CDI; (ii) pacienti s mírnou CDI; (iii) pacienti s těžkou CDI a (iv) pacienti s pseudomembranózní kolitidou (PMC).
Analýza dat a statistické metody
Statistické analýzy byly provedeny pomocí programu Review Manager, verze 5.2 (Cochrane Collaboration). Heterogenita mezi studiemi byla hodnocena pomocí χ2 testu heterogenity (p
0,05 bylo definováno jako označení významné heterogenity) a I2 míry nekonzistence. Souhrnné poměry rizik (RR) a 95% intervaly spolehlivosti (CI) pro výsledky byly vypočteny pomocí modelu fixního efektu (FEM), pokud mezi zahrnutými studiemi nebyla statisticky významná heterogenita. V opačném případě by použit model náhodného efektu (REM). Analýzy podskupin byly provedeny na základě závažnosti onemocnění. výsledkyVybrané klinické studie
Vývojový diagram (obr. 1) ukazuje podrobný proces screeningu a výběru studií zahrnutých do této metaanalýzy. Při vyhledávání literatury bylo identifikováno 2945 abstraktů. K podrobnému vyhodnocení jsme získali 47 úplných prací. Ze 41 vyloučených studií byly tři články vyloučeny, protože byly součástí RCT, které již byly zahrnuty do této metaanalýzy, jedna studie byla vyloučena, protože se jednalo o farmakokinetickou studii,19 další studie byly vyloučeny z důvodu odlišného designu studie, např. chybějícího kontrolního režimu, kombinace s jinými antibiotiky,20,21 odlišných výsledků22 nebo odlišného typu pacientů23 atd. Do této metaanalýzy bylo tedy nakonec zahrnuto šest studií: dvě kohortové studie15,24 a čtyři RCT.4,5,9,16
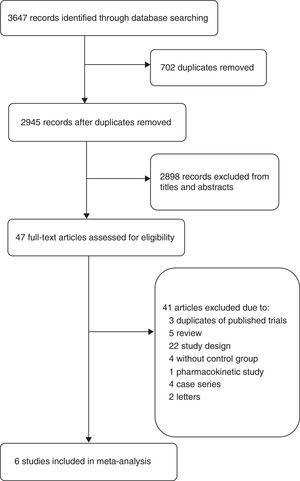
Přehled zahrnutých studií.
Harakteristika studií
Hlavní charakteristiky analyzovaných studií jsou uvedeny v Tabulce 1. Zařazené studie měly vysokou kvalitu (dvě RCT měly skóre 23, dvě skóre 20 a dvě kohortové studie skóre 17). Dvě RCT byly provedeny pomocí randomizovaného, dvojitě zaslepeného a placebem kontrolovaného designu,9,16 zatímco další dvě pouze pomocí randomizace.4,5 Tři studie byly provedeny ve Spojených státech,4,9,15 dvě studie byly provedeny v Rakousku,5,24 zatímco jedna studie zahrnující dvě RCT provedené ve Spojených státech, respektive v Evropě.16 Definice CDI, počáteční klinické vyléčení a recidiva jsou uvedeny v doplňkové tabulce 1. Definice CDI vždy zahrnovala test na toxin C. difficile, mikroorganismy nebo PMC v kombinaci s průjmem. Definice průjmu se však mírně lišily, ale většina studií označovala průjem jako neforemnou stolici alespoň třikrát během 24 hodin.5,9,15,16 Výsledky počátečního klinického vyléčení a rekurence byly uváděny ve všech studiích s definicemi mírně odlišnými. Například pět studií4,5,9,15,16 považovalo za počáteční klinické vyléčení, pokud průjem ustoupil během 6-8 dnů léčby, zatímco Zar9 a Wenisch5 zahrnují negativní výsledek měření toxinu C. difficile nebo C-reaktivního proteinu. Většina z nich považovala za recidivu, pokud se příznaky znovu objevily a/nebo byly potvrzeny pozitivní výsledky mikrobiologických testů během sledování 21-30 dní po počátečním vymizení příznaků.4,5,9,15,16 Trvalé vyléčení bylo definováno jako klinické vyléčení při absenci jakékoli recidivy během sledování, které bylo vypočteno jako počáteční klinické vyléčení minus recidivy. Za trvalé vyléčení bylo považováno vyléčení, které uvádí Wenisch24. Pacienti se středně těžkou CDI ve studii Johnsona a kol. byli považováni za těžké onemocnění, zatímco všichni pacienti zahrnutí do studie Wenische a kol. byli považováni za mírné onemocnění na základě hodnocení závažnosti CDI použitého ve studiích Zar9 a guidelines11. Wenisch et al. navíc neuvedli přidělení léčby u sedmi pacientů, kteří vypadli ze všech skupin,5 Johnson et al. uvedli, že do analýzy zahrnuli všechny randomizované pacienty, kteří dostali alespoň jednu dávku antibiotik a měli nějaké hodnocení po podání dávky,16 což mohlo ovlivnit výsledky ITT.
Doplňkovou tabulku vztahující se k tomuto článku naleznete, v online verzi na http://dx.doi.org/10.1016/j.bjid.2015.03.006.
Počáteční klinické vyléčení
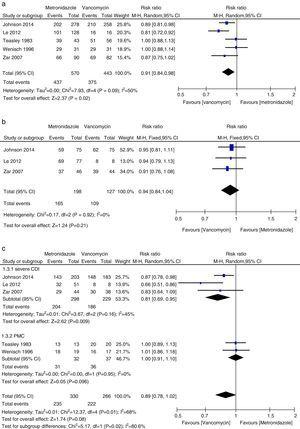
Metaanalýza počátečního klinického vyléčení srovnávající metronidazol s vankomycinem u všech CDI, mírné CDI, těžké CDI a PMC.
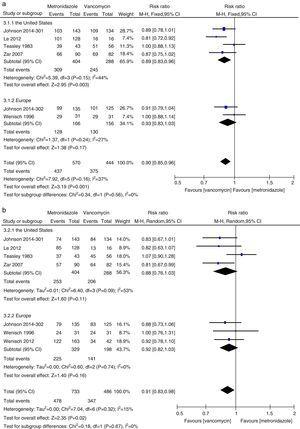
Metaanalýza počátečního klinického vyléčení a míry trvalého vyléčení srovnávající metronidazol s vankomycinem u všech pacientů s CDI ze Spojených států a Evropy.
Míra trvalého vyléčení Míra rekurence Mikrobiologické vyléčení
Dvě relevantní RCT poskytly míru mikrobiologického vyléčení, definovanou jako negativní výsledky následné kultivace stolice a cytotoxinového testu na C. difficile po léčbě u pacientů léčených bez klinických příznaků.4,5 Pokud jde o mikrobiologické vyléčení, byla léčba metronidazolem stejně účinná jako léčba vankomycinem (161 pacientů, FEM, RR=0,88, 95% CI=0,64-1,21, p=0,43, obr. 6).

Metaanalýza mikrobiologického vyléčení srovnávající metronidazol s vankomycinem u CDI.
Úmrtnost ze všech příčin
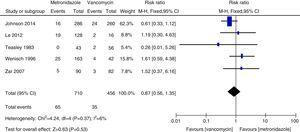
Metaanalýza úmrtnosti ze všech příčin srovnávající metronidazol a vankomycin u CDI.
Diskuse
CDI je závažným problémem ve zdravotnictví s celosvětově rostoucím výskytem, který může způsobit významnou morbiditu a mortalitu.25 Mortalita uváděná u pacientů s těžkou CDI se pohybuje od 9 % do 25 %; více než polovina těchto úmrtí souvisí s CDI.14,26 Zvláště důležité je léčit pacienty s těžkou CDI pomocí vhodné antimikrobiální léčby.
V této metaanalýze jsme zjistili, že vankomycin je lepší než metronidazol, pokud jde o počáteční klinické vyléčení a trvalé vyléčení u pacientů s CDI. Míra mikrobiologického vyléčení, byla numericky nižší při léčbě metronidazolem než při léčbě vankomycinem, i když rozdíl nebyl významný. Autoři stanoviska z roku 2011 ve své souhrnné analýze zjistili ekvivalentní míru počátečního klinického vyléčení u metronidazolu a vankomycinu, nejčastěji používaných přípravků.27,28 Tato nekonzistence byla způsobena především rozdílnými zahrnutými studiemi v jednotlivých systematických přehledech. Do současné metaanalýzy jsme zahrnuli další tři studie.15,16,24 Při analýze údajů podle závažnosti CDI se léčba vankomycinem nebo metronidazolem u pacientů s mírným průběhem onemocnění nelišila. Míra klinického vyléčení a trvalého vyléčení vankomycinem u pacientů s těžkou formou CDI však byla významně vyšší než ve skupině s metronidazolem. Vzhledem k malému počtu hodnocených pacientů jsme nenašli dostatečné důkazy o tom, že vankomycin a metronidazol jsou u pacientů s PMC stejně účinné. PMC byla použita jako marker závažného onemocnění.12 Když byli mezi pacienty s těžkou CDI zahrnuti i pacienti s PMC, nebyl zjištěn žádný významný rozdíl mezi léčbou metronidazolem a vankomycinem. Ačkoli nebyl pozorován žádný statistický rozdíl, byla zaznamenána silná tendence k vyšší míře počátečního klinického vyléčení a trvalého vyléčení ve skupině s vankomycinem, zatímco u pacientů s mírnou CDI to bylo stejné. U pacientů s těžkou formou CDI byl tedy vankomycin lepší než metronidazol. Venugopal a kol. prokázali, že pacienti s těžkou CDI byli náchylnější k přechodu na vankomycin, což naznačuje, že tito pacienti špatně reagovali na metronidazol.29 Tyto výsledky byly potvrzeny v současné metaanalýze. Výsledky léčby metronidazolem byly špatné, protože u pacientů s těžkým onemocněním mohlo dojít ke snížení průtoku krve tlustým střevem, což mělo za následek menší transudaci metronidazolu do lumen.30,31 Kromě toho byl nedávno pro léčbu CDI schválen fidaxomicin, který lze použít jako sekundární látku v případě selhání vankomycinu nebo metronidazolu, protože fidaxomicin zůstává detekovatelný ve vzorcích stolice odebraných až pět dní po podání jedné dávky.32 V metaanalytické studii prokázal fidaxomicin podobnou míru klinického vyléčení jako vankomycin s významným snížením míry rekurence u pacientů s těžkou i netěžkou formou CDI.33 Pro počáteční léčbu těžké formy CDI je proto lékem první volby perorální vankomycin; alternativně lze použít perorální fidaxomicin.
Počet rekurencí vankomycinu a metronidazolu se v zásadě shodoval s předchozími údaji a nebyl zjištěn žádný významný rozdíl.27,28 Vankomycin byl však spojen s nižším počtem rekurencí než metronidazol, a to jak u všech pacientů s CDI, tak u pacientů s těžkou CDI. Z naší studie vyplývá, že míra úmrtí ze všech příčin se u všech pacientů s CDI významně nelišila mezi vankomycinem a metronidazolem. Míra úmrtnosti ze všech příčin u všech pacientů s CDI byla 100/1166 (8,5 %), což je méně než v evropském průzkumu, který uvádí míru úmrtnosti u všech případů 101/455 (22 %) po třech měsících.1
Na výsledky této metaanalýzy je třeba pohlížet v kontextu možných omezení. Za prvé, epidemiologie C. difficile se rychle změnila a v těchto zemích se vyskytuje větší podíl závažných a recidivujících případů, než bylo dříve uváděno.1 To může mít za následek rozdíly ve studovaných populacích. Za druhé, v posledním desetiletí se objevily nové metody diagnostiky CDI. Použití citlivějších a rychlejších testů pro diagnostiku CDI má zásadní význam pro klinický management pacientů. Přestože diagnostická kritéria nebyla v některých případech tak přísná, odpověď na léčbu se v rámci jednoho lékového režimu nebo mezi jednotlivými léky výrazně nelišila.4 Zatřetí, protože tato metaanalýza zahrnovala relativně malý počet studií, zejména RCT, mohla být přesnost odhadů snížena. Začtvrté, ve čtyřech studiích nebyli zkoušející zaslepeni ohledně přidělení léčby, což mohlo vnést zkreslení do uváděných výsledků účinnosti. Za páté, většina zahrnutých studií nezajistila, že všechny případy průjmu zařazených pacientů byly způsobeny C. difficile, protože tyto nevyloučily přítomnost jiných patogenů ve stolici jako příčinu průjmu.4,5 Za šesté, skóre závažnosti stále není dostatečně validní a vědecky podložené a je třeba ho zlepšit nejen pro standardizaci budoucích studií, ale také pro použití v klinické praxi.27,34 Proto je třeba současné výsledky dále potvrdit.
Závěrem lze říci, že navzdory omezením současné metaanalýzy tyto analýzy naznačují, že vankomycin má při léčbě CDI ve srovnání s metronidazolem významné výhody. Pacienti oba léky dobře snášeli a výskyt relapsů byl podobný. U pacientů s mírnou formou CDI byla léčba metronidazolem klinicky stejně účinná jako vankomycin; u pacientů s těžkou formou CDI byl vankomycin účinnější než metronidazol. Tento rozdíl v účinnosti byl nejvíce patrný v podskupině těžké CDI a podpořil nedávná doporučení používat vankomycin jako léčbu první volby u těžké CDI.
Konflikty zájmů
Autoři nedeklarují žádné konflikty zájmů.
Financování
Tato studie byla podpořena Hlavními národními vědeckými a technologickými speciálními projekty pro nové léky (č. 2012ZX09303004) a Pekingskou městskou nadací pro přírodní vědy (č. 7132168).
Příspěvek na financování
Napsat komentář