Laparoskopické řešení obří paraezofageální hernie
On 19 prosince, 2021 by adminOperační kroky
Obrázek 2: Laparoskopické umístění portu pro řešení obří paraezofageální hernie.
Pacient je uložen na operačním stole vleže na zádech a chirurg pracuje z pravé strany, asistent je vlevo. V horní části břicha jsou umístěny čtyři 5mm a jeden 10mm laparoskopický port (Versaport, United States Surgical Corporation (USSC); Norwalk, CT) (obr. 2). Levý postranní segment jater je zatažen dopředu pomocí 5mm flexibilního retraktoru (Snowden Pencer, Genzyme; Tucker, GA) a upevněn ke stacionárnímu přidržovacímu zařízení (Mediflex; Islanda, NY).
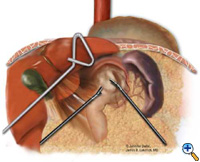
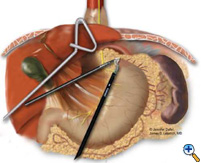
Po obnažení hiátu je herniovaný žaludek zmenšen do břicha pomocí atraumatických grasperů (Snowden Pencer) způsobem „ruka-ruka“ (Obrázek 3). Disekce je zahájena rozdělením gastrohepatálního vazu a obnažením pravé části bránice pomocí ultrazvukových nůžek (USSC) nebo harmonického skalpelu (Ethicon; Cincinnati, OH). Poté se rozdělí gastrosplenický vaz spolu se zadními úpony k fundu. Disekce pokračuje k odhalení spojení pravé a levé kůry v retroezofageálním prostoru. Opatrně se vypreparuje kýlní vak a gastroezofageální tukový polštářek a spolu s tukovým polštářkem se zamete přední bloudivý nerv vpravo od jícnu (obrázek 4). Kombinace ostré disekce ultrazvukovými nůžkami a tupé disekce pomocí grasperů se používá k úplnému odstranění kýlního vaku z mediastina a mimo oblast opravy bránice nebo fundoplikace. Celý vak by měl být odstraněn z dutiny kýly, části vaku mohou být ponechány v blízkosti bloudivých nervů, aby nedošlo k jejich poranění. Distální jícen se poté mobilizuje směrem nahoru, aby se zjistilo, zda je přítomno zkrácení jícnu.
 |
 |
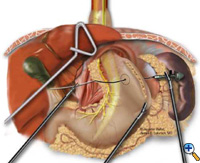 |
| Obrázek 3: Laparoskopická redukce intrathorakálního žaludku „z ruky do ruky“. | Obrázek 4: Disekce předního gastroezofageálního tukového polštářku. | Obrázek 5: Umístění kovadliny pro EEA stapler. |
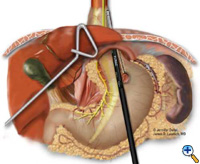
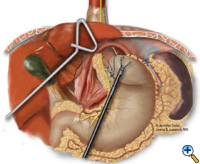
Pokud ezofagogastrická junkce nezůstane pod bráničním hiátem s dostatečným, beznapěťovým segmentem nitrobřišního jícnu, přidává se před fundoplikací Collisova gastroplastika. Přes gastroezofageální junkci podél menší křivky je chirurgickým týmem transorálně umístěna Maloneyho jícnová bougie. Obvykle používáme 50 French bougie. Velká zúžená jehla připevněná k Vicrylovému stehu č. 2 se narovná a přiváže k hrotu kovadlinky 21mm EEA stapleru (USSC) a jehla se protáhne žaludkem zezadu dopředu v sousedství bougie (obr. 5) přibližně 4-5 cm distálně od úrovně gastroezofageální junkce. Kovadlinka se poté opatrně protáhne zadní a přední stěnou žaludku přiléhající k bougie. Rozumné použití elektrokauteru usnadňuje průchod hrotu kovadlinky. Stapler EEA je poté zaveden do břicha, spojen s kovadlinkou a poté vystřelen. Vypálený EEA stapler vytvoří ve stěně žaludku kruhový defekt, který umožní dokončení segmentu gastroplastiky endo-GIA staplerem. Stapler endo-GIA II (USSC) je vystřelen kraniálním směrem, těsně u bougie, aby vytvořil alespoň 4 cm nitrobřišního neoezofagu bez napětí (Obrázek 6).
 |
 |
 |
| Obrázek 6: Vytvoření neoezofagu pomocí stapleru Endo-GIA. | Obrázek 7: Sešití 360stupňového obalu kolem Collisova segmentu. | Obrázek 8: Dokončená krurální reparace a Collisova-Nissenova fundoplikace. |
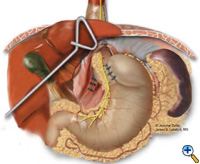
Jícen nebo neoezofagus je ovinut mobilizovaným žaludečním fundem do 2-3cm floppy Nissenovy fundoplikace přes bougie. Obvykle se k fundoplikaci používají 3 přerušované stehy (2-0 Surgidac, Endostitch, USSC) (obr. 7). Bougie se poté odstraní a zavede se nazogastrická sonda. Kůra se aproximuje zezadu přerušovaným polyesterovým stehem 0 (Surgidac, USSC) opět pomocí zařízení Endostitch (USSC) (obrázek 8). Ve většině případů je crura aproximována primárně bez nadměrného tahu. V neobvyklých případech nadměrně velkého defektu se ke zpevnění uzávěru používá záplata z materiálu Gore-Tex (W.L. Gore; Flagstaff, AZ).
Nasogastrická sonda je odstraněna první pooperační den a je provedeno polknutí barya ke zhodnocení opravy a vyloučení úniku. Pokud není nalezen žádný únik, jsou ještě ten den nasazeny čiré tekutiny a pacient je 2. pooperační den propuštěn domů. Během následujících 3 týdnů se doma přechází na běžnou stravu. Všichni pacienti jsou kontrolováni za 1 měsíc při dalším polknutí barya.
Napsat komentář